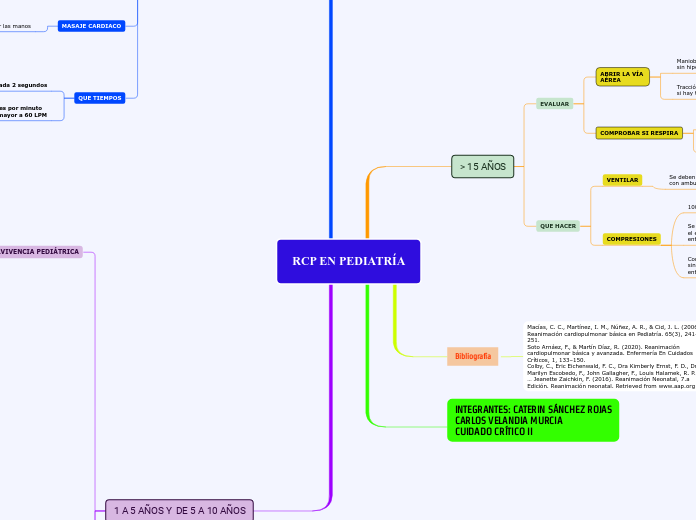
RCP EN PEDIATRÍA
> 15 AÑOS
EVALUAR
ABRIR LA VÍA
AÉREA
Maniobra frente mentón
sin hiperextensión de cuello
Tracción o elevación de la mandíbula
si hay trauma cervical
COMPROBAR SI RESPIRA
VER, OIR Y SENTIR
NO CONFUNDIR RESPIRACIONES
AGONICAS CON NORMALES
SI NO RESPIRA SE DEBE VENTILAR
QUE HACER
VENTILARundefined
Se deben realizar 2 ventilaciones, boba a boca o
con ambu si lo hay por cada 30 compresiones
COMPRESIONESundefined
100 a 120 COMPRESIONES POR MINUTO
Se debe poner la palma de la mano sobre
el esternón y situar la otra mano por encima de la otra mano entrelazando los dedos.
Comprimir entre 5 y 6 cm con fuerza
sin doblar los brazos. llevando el mismo ritmo
entre cada compresión.
Bibliografía
Macías, C. C., Martínez, I. M., Núñez, A. R., & Cid, J. L. (2006). Reanimación cardiopulmonar básica en Pediatría. 65(3), 241–251.
Soto Arnáez, F., & Martín Díaz, R. (2020). Reanimación cardiopulmonar básica y avanzada. Enfermería En Cuidados Críticos, 1, 133–150.
Colby, C., Eric Eichenwald, F. C., Dra Kimberly Ernst, F. D., Dra Marilyn Escobedo, F., John Gallagher, F., Louis Halamek, R. P., … Jeanette Zaichkin, F. (2016). Reanimación Neonatal, 7.a Edición. Reanimación neonatal. Retrieved from www.aap.org
INTEGRANTES: CATERIN SÁNCHEZ ROJAS
CARLOS VELANDIA MURCIA
CUIDADO CRÍTICO II
NEONATOS A 1 AÑO
NACIMIENTO
¿NACE CON BUEN TONO, LLORA Y RESPIRA?
SI
Permanece con la madre durante la atención de rutina, calentar y mantener la temperatura normal.
NO
Calentar, estimular, posicionar la vía aérea, despejar las secreciones si fuera necesario
Subtopic
APNEA, BOQUEO O FC <100 LMP
NO
Si respira con dificultad, o cianosis persistente.
Colocar en posición y despejar la vía aérea y monitorizar la SpO2, O2 suplementario si fuera necesario Considerar CPAP.
SI
VPP, Monitor SpO2, Considerar monitor EKG
FC < 100 LPM
Verificar movimientos del pecho, pasos correctivos de la ventilación si fuera necesario.
TET o máscara laríngea si es necesario
FC < 60 LPM
Intubar si aun no se hizo.
Compresiones torácicas.
Coordinación con VPP
O2 100%
Si FC continua menor a 60 LPM se administra
adrenalina IV.
MASAJE CARDIACOundefined
Donde colocar las manos
La presión se debe aplicar
en el tercio inferior del
esternón por debajo de la línea
imaginaria de los pezones
¿Qué tanto se comprime?
Se debe comprimir un tercio de
la altura del tórax
QUE TIEMPOS
Se debe tener una coordinación de
3 compresiones por 1 ventilación cada 2 segundos
Se debe completar 90 compresiones por minuto
y se debe parar cuando la FC sea mayor a 60 LPM
Cuando la FC sea mayor a 60 LPM
suspender compresiones y administrar
VPP a 40 o 60 RPM
1 A 5 AÑOS Y DE 5 A 10 AÑOS
CADENA DE SUPERVIVENCIA PEDIÁTRICA
Reconocimiento precoz y pedir ayuda, para prevenir la parada cardiaca.
RCP precoz para ganar tiempo
Desfibrilación precoz para reiniciar la actividad eléctrica normal del corazón.
Cuidados postresucitación para restaurar la calidad de vida
PASOS DE LA REANIMACIÓN CARDIOPULMONAR BÁSICA
1.º Conseguir la seguridad del reanimador y del niño
2.º Comprobar la inconsciencia
•Si el niño responde al hablarle o estimularle: – Se le dejará en la posición en que se encuentre, siempre que no corra peligro. •Si el niño no responde:– Se continuará con los siguientes pasos de la RCP básica.
3.º Pedir ayuda y colocar a la víctima
– Se debe movilizar al niño siempre que su posición inicial impida o dificulte las maniobras de reanimación, colocándole sobre una superficie dura y plana, en decúbito supino.
4.º Abrir la vía aérea
Maniobra frente-mentón
Maniobras en niños con riesgo de lesión cervical
Elevación o subluxación mandibular
Tracción mandibular
5.º Comprobar la respiración
–Ver si hay movimientos torácicos y/o abdominales. –Oír si hay ruidos respiratorios. –Sentir el aire exhalado en la mejilla.
6.º Ventilar
Boca a boca 5 insuflaciones de 1 s cada una Continuar con 12 a 20 resp./min
7. Comprobar la circulación y/o el pulso arterial central
– Signos vitales (respiración, tos, movimientos) – Pulso carotídeo
– Ante claros signos de vida o pulso >60 rpm,
realizaremos únicamente ventilaciones. – Si no hay signos de vida o pulso (<60 lpm
en lactantes y niños), iniciaremos compresiones torácicas combinándolas con
ventilaciones (15/2)
8.º Masaje cardíaco
– Niños (desde el año hasta la pubertad) El masaje cardíaco se puede realizar con el talón de una mano
-- Masaje cardíaco con dos manos en niños mayores Si el niño es muy grande o el reanimador no tiene suficiente fuerza física, con las dos manos entrelazadas
El personal sanitario utilizará una relación masaje: ventilación de 15 compresiones cardíacas/2 ventilaciones,
9. Compresiones
- La presión ejercida debe deprimir el esternón al
menos un tercio del diámetro anteroposterior del tórax (4 cm en lactantes, 5 cm en niños y hasta 6 cm en adultos) - El ritmo será 100-120 lpm, usando el mismo tiempo de presión que de descompresión.
10.º Comprobación de la eficacia de la reanimación
Cada 2 min deben suspenderse durante unos segundos las maniobras de reanimación para comprobar si se ha recuperado el pulso o los signos de circulación y la respiración espontáneas.
Nota
"Los protocolos de reanimación pediátrica se aplican a lactantes < 1 año y niños hasta la pubertad o niños que pesan < 55 kg. Los protocolos de reanimación de adultos se aplican a niños que han superado la edad de la pubertad o que pesen > 55 kg" .(Soto Arnáez & Martín Díaz, 2020)