MODOS VENTILATORIOS NO INVASIVOS
Según Castillo y colaboradores, la VMNI es "forma de soporte
ventilatorio administrado sin necesidad de intubación endotraqueal" (1).
La VMNI es actualmente el tratamiento de elección
en la mayor parte de pacientes con fallo ventilatorio
agudo.

NDICACIONES DE VMNI EN LA
INSUFICIENCIA RESPIRATORIA AGUDA
Ayuda a disminuir la fatiga de la musculatura respiratoria e hipoventilación que conduce a la retención de CO2.

EXACERBACIONES GRAVES DE LA EPOC
mejora la disnea y los pará-
metros gasométricos

FIBROSIS QUÍSTICA
Se suele utilizar en las agudizaciones
y servir de “puente” al trasplante pulmonar
en estadios finales.

EDEMA AGUDO CARDIOGÉNICO
(EAP)
El tratamiento de elección del EAP es la presión
positiva continua en la vía aérea (CPAP) la cual,
al reclutar alveolos e incrementar la capacidad residual
funcional
SDRA
Criterios de fracaso y discontinuación
de la VMNI

• No mejoría del estado mental (letargia si
aumenta la PaCO2, agitación si baja la PaO2).
• No mejoría de la disnea o trabajo respiratorio.
SAHOS
PRESION POSITIVA CONTINUA EN LA VÍA AÉREA
consiste en la aplicación de una presión positiva continua en la vía aérea a un único nivel,
manteniéndose una presión constante durante todo el ciclo respiratorio.
ES:
Modalidad de ventilación espontánea.
El ventilador mantiene de forma constante un nivel predeterminado
El ventilador no suministra ningún ciclo mecánico
Durante la CPAP, el paciente asume la mayor parte del trabajo respiratorio
La acción de la CPAP se
basa en la reducción del shunt intrapulmonar mediante el reclutamiento de unidades alveolares
colapsadas.
VENTAJAS
Ofrece las ventajas de la PEEP
Puede mejorar la oxigenación en los pacientes con hipoxemia
modalidad de
retirada del ventilador
DESVENTAJAS

Riesgo de hiperinsuflación
puede aumentar el trabajo
respiratorio y crear asincronía
con el ventilador.
Parámetros programables
Nivel de PEEP
Umbral de sensibilidad
presión de soporte (1-2 cm H2O)

BIPAP (presión positiva en la vía
aérea de doble nivel)
El paciente respira espontáneamente, aplicándose una presión en la vía aérea a dos niveles.
uno inspiratorio (IPAP), otro espiratorio (EPAP), siendo la diferencia entre ambas. la presión de soporte efectiva.
Se divide a su
vez en tres modos:
Modo S (spontaneous)
Modo ST (spontaneous/timed)
Modo T (timed)
TIPOS DE BIPAP
PCV-BIPAP
BIPAP “genuino”
APRV-BIPAP
CPAP
VENTAJAS DE BIPAP
CONSERVACIÓN DE LA VENTILACIÓN
ESPONTÁNEA

AUMENTA LA VENTILACION DEL PACIENTE
MEJORA LA VENTILACION/ PERFUSION
MENORES NECESIDADES DE SEDACION
PARÁMETROS
rampa, tiempo inspiratorio, PEEP, fio2
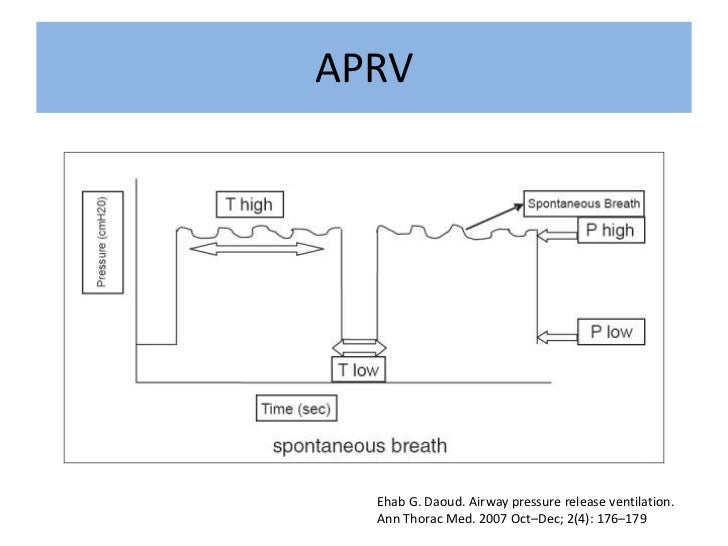
APRV
Modalidad ventilatoria controlada por presión, ciclada por tiempo y con relación I:E
inversa
Proporciona dos niveles de presión en la vía aérea (PH y PL), durante dos periodos de tiempo establecidos.
Parámetros programables
Phigh: presión inspiratoria
Thigh: 4-6 seg
Tlow: 0,3-0,8 seg
FiO2
VENTAJAS
El corto periodo de TL es suficiente para permitir la eliminación de CO2 al mismo tiempo
que evita el colapso alveolar
Mejora la relación V/Q

Permite mantener la respiración espontánea
mejora shunt intrapulmonar
mejora la oxigenación arterial
CONTRAINDICACIONES

1.Ausencia de respiraciones espontáneas
2.Pacientes con compromiso obstructivo severo (Asma o EPOC grave)
3.Fístula Broncopleural
4. Hipertensión endocraneana

Oxigenoterapia de alto flujo
La utilización de la OAF permite una mejora en la oxigenación por una serie de mecanismos distintos como:
permite suministrar un flujo de gas de hasta 60L/min mediante unas cánulas nasales de silicona, con el gas suministrado acondicionado a nivel de temperatura y humedad ideales (37°C y 100% de humedad relativa.

la disminución del espacio muerto
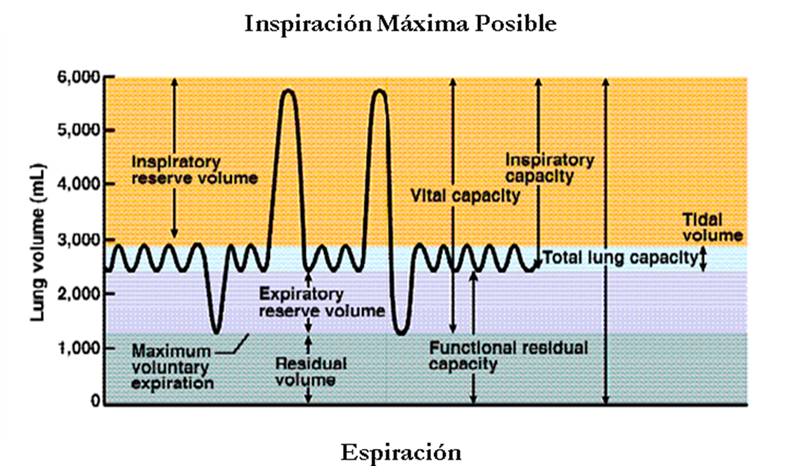
el aumento del volumen circulante
generación de presión positiva en la vía aérea
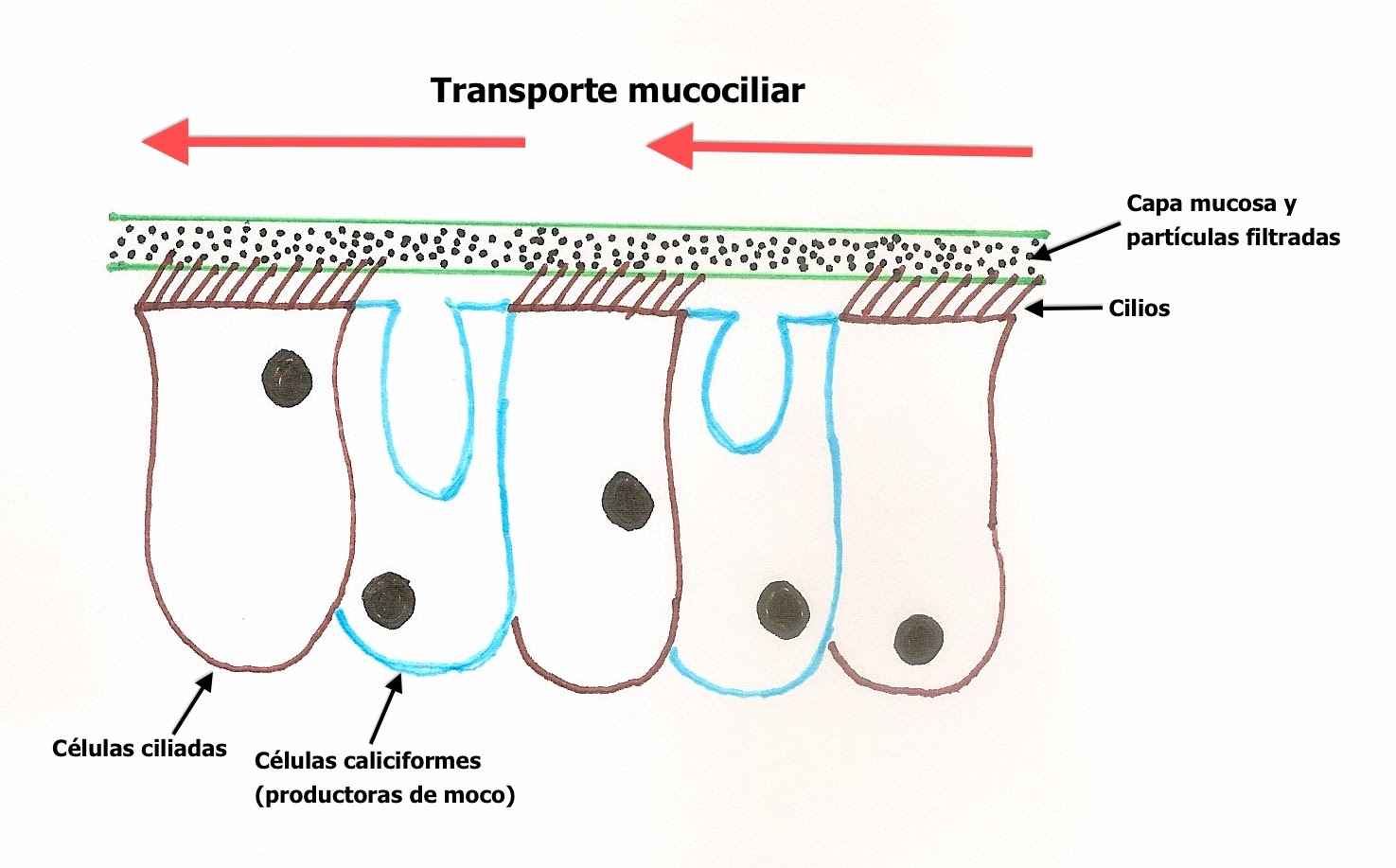
Mejora el transporte mucociliar
EQUIPOS
Interface
Humidificador-calefactor
Tubuladuras no condensantes
Mecanismos fisiológicos de acción y efectos clínicos del alto flujo
beneficios la mejoría de la hipoxemia de los pacientes con IRA.
generación de una cierta presión positiva en la vía aérea.
Disminución del espacio muerto
VENTAJAS
Mayor comodidad en el paciente
Accesibilidad a la interacción familiar y social
Mejor acoplamiento
CONTRA-INDICACIONES
Neumotórax o traumatismo torácico penetrante

Cirugía del estómago o sangrado intestinal

CLAUSTROFOBIA

quemaduras en la VAS

ALTERACIÓN DEL NIVEL DE CONCIENCIA