ATENCIÓN DE URGENCIAS PEDIÁTRICA
Secuencia de acciones
PASOS A SEGUIR:
FIRST STEP. Solicitar ayuda y activar el ERR
SECOND STEP. Seguir el algoritmo ante parada cardiaca
válido siendo AHA o ERS

AHA: CABD
ERS: ABCD
ABERTURA DE
VÍAS AÉREAS:
Si hay apoyo en area de emergencia activar el ERR
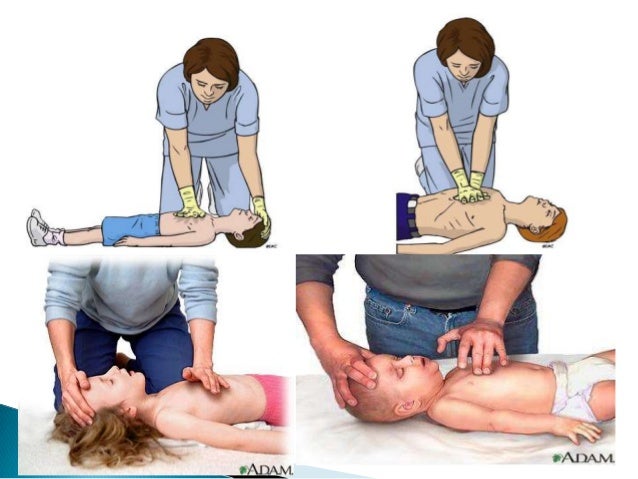
Abrir la via aérea verificando si hay traumatismo cervical, ver si respira, tomar pulso X 10 seg con maniobra frente -mentón si no hay trauma.
MES: Mirar el tórax evaluar expansión. Escuchar respiración acercar oído a boca del PX
Si hay trauma cervical no mover cuello y tratar de usar recursos humanos , logísticos para estabilizarlo y hacer tracción mandibular. se realiza un mes.
BUENA VENTILACIÓN
Si Respira bien, usar un SPO2 (Con monitor: Oxímetro de pulso ) para ver la saturación de 02 en sangre , tiene que ser 94%
Hay esfuerzo ventilatorio pero no es buena la respiración dar 5 ventilaciones con:
Aplicar Volumen Según la edad.
Adolescentes se usa dispositivo bolsa-mascara de adultos
Ver expansión del tórax y evitar la sobre expansión
Hacer sello Hermetico, sin cubrir ojos ni salir del Mentón.
CIRCULACIÓN ADECUADA
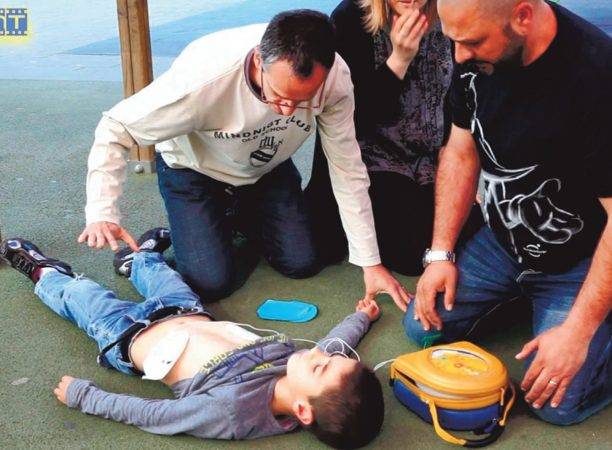
Si tras MES no hay pulso ni signos de vida. ponerlo en superficie rígida, hacer compresión según la edad.
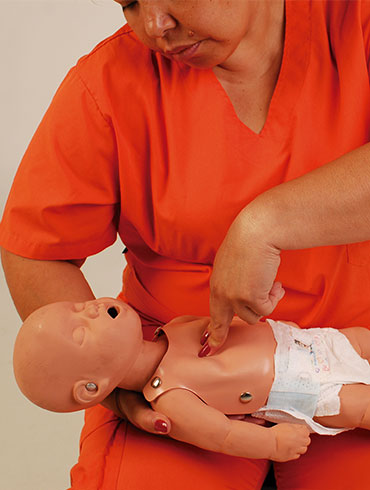
En lactante es valido con dos dedos abrazando el torax.
Solo 1 reanimador - Dar compresiones con dedos en mitad del esternón.
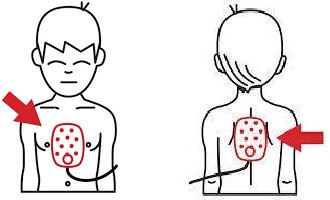
Daña Tórax - Altera Ventilaciones llevando las 30X2 ventilaciones
Se ubicar talón de mano en mitad inferior del esternón
Dedos no tocan Tórax mas codos rectos y hombros de 90° depende del tamaño se usan 1 o 2 manos
Características: Frecuencia entre 100-120 X minuto. profundidad de compresiones de minimo 4 cm no mas de 5 cm .premitir de el torax retorne minimizar las interrupciones menos de 10 segundo. evitar ventilacion excesiva
Compresiones: Para expulsión de volumen sanguíneo tórax se deprime un tercio de diámetro antero posterior
Lactante: Depresión de tórax de 4 cm.
Niño: Depresión de tórax de 4 cm no mayor de 5 cm.
Adolescente: Profundidad similar a la del absoluto

DETERMINAR RITMO Y DESFRIBILAR
Contexto hospitalario es poco frecuente la parada cardíaca en niños por ritmas desfibrilares (FV/TVSP).
Ambiente Extrahospitalario es infrecuente menos en cardiopatias previas, sospecha de ritmo desfibrilable
Niños de mas de un Año se usa DEA teniendo preucacion de parches pediátricos o atenuadores de energía.
Desfibriladores convencionales preferidos: Con palas pediatricas usando dosis de 2 Jul X Kg y siguiente 41 J X kg
THIRD STEP. Identificar si es un paro por asfixia es recomendable compresión-ventilación; No es efectivo cuando en colapsos súbito (Necesario uso del DEA)

OVACE (En pediatría)
Signos dificultad respiratoria, tos, estridor, nauseas y sibilancias Dx de ausencia de fiebre

Menos de 1 año no hacer maniobra de Heimlich (Riesgo trauma Hepático) 5 palmadas en el dorso seguidas de ciclos de 5 compresiones torácicas hasta expulsar CE, si hay inconsciencia hacer RCCP.

En niños: Compresión abdominales con una mano entre apéndice xifoides y el ombligo . excitar presionar Xifoides y evitar lesión hepática 8 años las dos manos.
A quien se le haya realizado OVACE tiene que ir a urgencias

Reanimación Cerebrocardiopulmonar (RCCP)
La fisiopatología en infantes es muy distinta a la del adulto. No siempre es atendido por especialistas en el área.
La causa más frecuente es la parada cardíaca súbita;
pero se pueden ver arritmias fatales. Esa parada corresponde a un ritmo fibrilatorio.
En el caso en el que se envíe a la Unidad de Cuidado Intensivo Pediátrico (UCIP) es más por evidenciar un deterioro previo no advertido.
Los Equipos de Respuesta Rápida (ERR) son esenciales en cambios de condición clínica; OBLIGATORIO EL UCIP EN DETERIORO GRAVE.
CADENA GUÍA

¿CÓMO PREVENIR LA PARADA CARDIACA?
Un dato que se resalta son los accidentes
de tránsito como una de las causas
Evitar las lesiones
Asfixia por objetos pequeños (muy frecuente)