myasthenia gravis
โรคกล้ามเนื้ออ่อนแรง รุนแรง
กรณีศึกษา
ข้อมูลทั่วไป ผู้ป่วยเพศชาย อายุ 36 ปี U/D myasthenia,On Pyridostigmine bromide ,Prednisolone
CC: แน่นหน้าอก หายใจลำบาก ก่อนมา 5 ชม
PI: 2 วันก่อนมา หลังตื่นนอนตอนเช้ามีหนังตาตก 2 ข้าง มีอาการหายใจลำบากมากขึ้น อ่อนเพลีย อ่อนแรง ญาติจึงพามา รพ
V/S BP 141/100 mmHg PR 84/min RR 34/min O2 sat 98 %
แพทย์วินิจฉัย Generalize Myasthenia Gravis
Triage ESI 2
การตรวจร่างกาย
Initial Assessment
Primary Survey and Adjunct
Airway : patient can talk ,no stridor ,no secretion,no snoring ,no gurgling
Breathing
Inspection :lung expansion full right =left RR 34 /min ,retraction ,Dyspnea
Palpate : no crepitus ,no tenderness, tracheal midline,no subcutaneous emphysema
Percussion:hyper resonance
Auscultate: lung clear equal breath sounds,O2 sat 98%
Circulation: PR 84 /min regular , cool skin , no sweating ,capillary refill <2 sec ,no external bleeding,BP 141/100 mmhg
Disability: E4V5M6 ,pupil mm RTLBE , motor power grad V all , sensory intact all , deep tendon reflex 2+ all
Environment: BT 36.4 c, keep warm no pitting edema
Adjunct to Primary Survey
Chest x-ray
Ekg 12 lead
LAB
Secondary Survey/Management SAMPLE HISTORY
Sign/Symtom: หายใจลำบาก เหนื่อย หอบ นอนราบไม่ได้
Allergies : ปฏิเสธการแพ้ยา/แพ้อาหาร
Medication : ประวัติการทานยา Pyridostigmine 60 mg 1 tab ทานวันละ 5 ครั้ง Prednisolone (5) 2*2 po.pc รับยาที่ รพ. สรรพสิทธิประสงค์ ไม่เคยขาดยา
Past Illness: U/D Myasthenia gravis ปฏิเสธการผ่าตัด มีประวัติยกของ ปฏิเสธประวัติโรคประจำตัวคนในครอบครัว ปฏิเสธการดื่มสุรา สูบบุหรี่ ยาเสพติด สารเคมี
Last meal : 08.00 น.
Event : เริ่มมีอาการหลังจากตื่นนอนตอนเช้า วันที่ 5 กรกฎาคม 2566 เวลา 06.00 น.มีอาการมากขึ้น จึงมา รพ.
การรักษา
ยา supportive
1. Mestinon (60) 1x5 po.pc.
กลไกลการออกฤทธิ์ ยาจะออกฤทธิ์โดยยับยั้ง AchE ที่ Synaptic cleft
ทำให้ ach เพิ่มขึ้น
ยา maintenance ( immuno suppressive )
2.Prednisolone (5) 2x2 po.pc.
กลไกลการออกฤทธิ์ โดยลดการกระตุ้นภูมิคุ้มกัน
สรุปปัญหาที่พบในกรณีศึกษา
เสี่ยงต่อภาวะพร่องออกซิเจน จากกล้ามเนื้ออ่อนแรง
เสี่ยงต่อการเกิดภาวะทางเดินหายใจอุดกั้นเนื่องจากพยาธิสภาพของโรค
ภาวะเสียสมดุลของสารน้ำ และอิเล็กโทรไลต์ ในร่างกาย
ผู้ป่วยและญาติวิตกกังวลเกี่ยวกับการเจ็บป่วย
การวิเคราะห์ผู้ป่วย กับ พยาธิสภาพ
11 แบบแผนกอร์ดอน
แบบแผนที่ 1. การรับรู้และการดูแลสุขภาพ (Health Perception Health management Patterns ผู้ป่วยรับรู้การเจ็บป่วยของตัวเอง
แบบแผนที่ 2. โภชนาการและการเผาผลาญอาหาร(Nutrition Patterns)
2 วันก่อนมา รพ ผู้ป่วยทานได้น้อย กลืนลำบาก BMI 25.42
แบบแผนที่ 3 แบบแผนการขับถ่ายของเสีย (Eliminated Patterns)
มีปัญหาเรื่องท้องผูก ปัสสาวะปกติ ถ่ายอุจจาระแข็ง ทานยาระบายเป็นบางครั้ง
แบบแผนที่ 4 แบบแผนด้านมีกิจกรรมและออกกำลังกาย (Activity -Exercise Patterns ) ทำกิจวัตรประจำวันได้ปกติ ทำงานได้
แบบแผนที่ 5 แบบแผนการพักผ่อนนอนหลับ ( Sleep rest Pattern)
การนอนหลับ กลางคืนนอนทาาตะแคง นอนหงายไม่ได้ เพราะหายใจไม่สะดวก เหนื่อยเพลีย บางวัน
แบบแผนที่ 6 แบบแผนสติปัญญาและการรับรู้ (Cognitive Perceptual Pattern) สติปัญญาการรับรู้ปกติ
แบบแผนที่ 7 การรับรู้ตนเองและอัตมโนทัศน์ ( Self perception Concept Pattern) ผู้ป่วยรับรู้การเจ็บป่วยของตนเอง สนใจตนเอง มารักษาตามนัด ไม่เคยขาดยา
แบบแผนที่ 8 แบบแผนบทบาทสัมพันธภาพ (Role relationship Pattern) ครอบครัวมีความรักใคร่กันดี
แบบแผนที่ 9 แบบแผนเพศสัมพันธ์และการเจริญพันธ์ ( Sexuality reproduction Pattern) การแสดงออก การมีปฏิสัมพันธ์กับบุคคลอื่น เหมาะสม
แบบแผนที่ 10 แบบแผนเผชิญความเครียด และความอดทนต่อความเครียด ( Coping -stress tolerance Pattern) การแสดงออกทางสีหน้าผู้ป่วย มีความเหนื่อย หอบ กังวล กับอาการที่เป็น
แบบแผนที่ 11 แบบแผนค่านิยมและความเชื่อ ( Value-belief Pattern)
ผู้ป่วยและครอบครัวนับถือศาสนาพุธ สังเกตเห็นจี้พระคล้องที่คอผู้ป่วย
Summary
วันที่ 5 กรกฎาคม 2566 แรกรับผู้ป่วย เพศชาย อายุ 36 ปี รู้สึกตัวดี รูปน่างสมส่วน มีใบหน้าแดง หนังตาตก 2 ข้าง ดูเหนื่อย หายใจลำบากมาด้วยรถนอน Diagnosis : Myasthenia gravis
ผู้ป่วยมาด้วยอาการ 2 วัน ก่อนมา มีอาการหนังตาตก 2 ข้างหายใจลำบาก นอนราบไม่ได้ต้องนอนตะแคง 5 ชม ก่อนมาหลังตื่นนอน เริ่มมีหายใจลำบากมากขึ้น เหนื่อยมาก วันนี้จึงมา รพ U/D Myasthenia gravis ทานยาสม่ำเสมอไม่ขาดยา ปฏิเสธโรคประจำตัวคนในครอบครัว ปฏิเสธดื่มสุรา ปฏิเสธสูบบุหรี่การใช้สารเสพติด แรกรับ เวลา 12.30 น. BP 141/100 mmHg PR 84/min PR84/min RR24/min O2 sat 99% room air ประเมินอาการซ้ำเวลา 12.30 น.ฺ BP 115/97 mmHg PR84/min RR32/min O2 sat 99% room air จากการประเมิน Airway ไม่มี life threatening Can talk,no stridor,no secreation,no snoring,no gurgling จากการประเมินการหายใจ Breathing มี life threatening ผู้ป่วยมีภาวะหายใจ Dyspnea หอบเหนื่อย RR 34/min มี retraction คลำ ไม่มีเสียง crepitus ,no tenderness,Theache in midline ,no subcutaneous emphysema,no paradoxycal ฟัง Lung clear equal breath ,O2 sat 98%,ไม่มี fail chest ดูแลทางเดินหายใจเพื่อป้องกันการอุดกั้นทางเดินหายใจ โดยการจัดท่านอนศีรษะสูง ดูแลให้ออกซิเจนอย่างเพียงพอ On O2 cannular 3 LPM เฝ้าระวังภาวะหายใจลำบาก วัดสัญญาณชีพทุก 15 นาที Monitor O2 sat ,Observe การหายใจ จัดเตรียมอุปกรณ์ให้พร้อมใช้ช่วยหายใจเมื่อเกิดภาวะวิกฤต Myasthenic crisis หากผู้ป่วยมีปัญหาเรื่องของหายใจล้มเหลว จากการประเมิน Circulation BP 141/100 mmHg PR 84/min ผิวหนังไม่แห้ง ไม่มีเหงื่ออก cappillary refill < 2 secound ดูแลให้ได้รับสารน้ำอย่างเพียงพอ On 0.9%Nacl 1000 ml iv drip 80 ml/hr เจาะ Lab CBC,BUN,Cr,E'lyte,Ca,Mg,Po4,Alb,TFT ส่งตรวจทางห้องปฏิบัติการ ผลตรวจเลือดปกติ ทำการตรวจคลื่นไฟฟ้าหัวใจ EKG 12 lead normal sinus rhythm ดูแลส่งตรวจ Ches x-ray ผลปกติ ผู้ป่วยยังมีอาการเหนื่อย อ่อนเพลีย หายใจหอบพอทุเลา ตรวจสัญญาณชีพ BP 162/118 mmHg PR 68/min PR68/min RR 24/min O2 sat 100 % Admit ตึกอายุรกรรม ชั้น 5 วันที่ 8 กรกฏาคม 2566 ติดตามผลตรวจทางห้องปฎิบัติการ พบว่า ค่า Plt count 134000 cells/cu.mm WBC 14200 cells/cu.mm Netrophil 86 %,Lymphocyte 7%,Monocyte 7%,MCH 26pg,Total CO2 15 mmol/L Glucose GOBA 1000 126 mg/dl จากการวิเคราะห์ กรณีศึกษา พบว่า ผล WBC สูงมากขึ้น แสดงถึงภาวะติดเชื้อในร่างกายซึ่งเป็นปัจจัยหนึ่งทำให้อาการของผู้ป่วยกำเริบได้.
สาเหตุ
1.Idiopathic
2.Autoantibodies that destroy acetylcholine recepter
3.thymus grand / thymus tumor
ส่วนใหญ่ โรคนี้เกิดจากความผิดปกติของระบบภูมิคุ้มกัน ส่งผลให้การทำงานของสารสื่อประสาทบริเวณช่องว่างระหว่างเส้นประสาทและกล้ามเนื้อบกพร่อง ทำให้ผู้ป่วยมีอาการอ่อนแรงได้ทั่วทั้งร่างกาย
Pathology myasthenia gravis
Neuromuscular Junction ผิดปกติ
Acetylchiline recepter antibody ( Ach-R Ab )
ทำลาย Postjunctional fold
ทำลาย synaptic cleft
ลักษณะทางคลินิก
Fatiguability , Fluctuations
Ptosis
Diplopia
กลืนลำบาก สำลัก
Nasal voice
อ่อนแรง
อื่นๆ พูดนาน เสียงหาย อาการรุนแรง มีภาวะหัวใจล้มเหลว
ปัจจัยเสี่ยงที่ทำให้อาการกำเริบ
ผลข้างเคียงจากยาบางชนิด เช่น ยาปฏิชีวนะบางชนิด ยาทางจิตเวชบางชนิด ยาลดความดันโลหิตบางชนิด เป็นต้น
ภาวะติดเชื้อ
ความเครียด
การดื่มแอลกอฮอล์
อากาศร้อน และการถูกแสงแดดจัด
การตั้งครรภ์
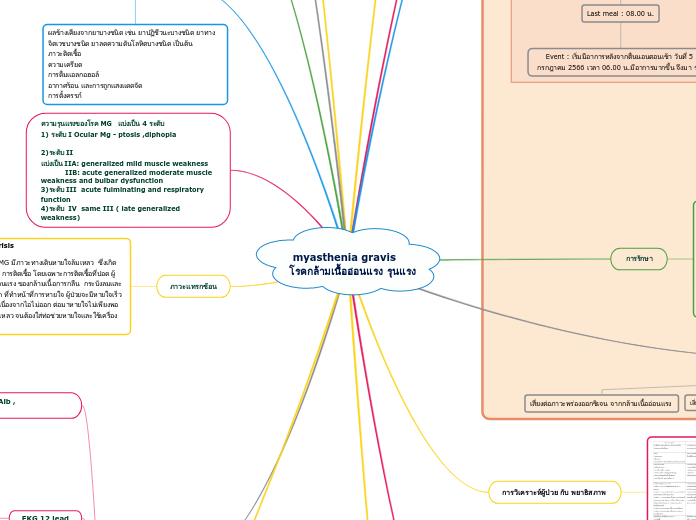
ความรุนแรงของโรค MG แบ่งเป็น 4 ระดับ
1) ระดับ I Ocular Mg - ptosis ,diphopia
2)ระดับ II
แบ่งเป็น IIA: generalized mild muscle weakness
IIB: acute generalized moderate muscle weakness and bulbar dysfunction
3)ระดับ III acute fulminating and respiratory function
4)ระดับ IV same III ( late generalized weakness)
ภาวะแทรกซ้อน
Myasthenia crisis
เป็นภาวะที่ผู้ป่วย MG มีภาวะทางเดินหายใจล้มเหลว ซึ่งเกิดจากสิ่งกระตุ้น คือ การติดเชื้อ โดยเฉพาะการติดเชื้อที่ปอด ผู้ป่วยจะมีอาการอ่อนแรง ของกล้ามเนื้อการกลืน กระบังลมและกล้ามเนื้อ ทรวงอก ที่ทำหน้าที่การหายใจ ผู้ป่วยจะมีหายใจเร็วตื้น มีเสมหะมากเนื่องจากไอไม่ออก ต่อมาหายใจไม่เพียงพอ เกิดการหายใจล้มเหลว จนต้องใส่ท่อช่วยหายใจและใช้เครื่องช่วยหายใจ
Investigation
เจาะ cbc,bun,cr,electrolyte,Alb , Ca,Mg,Po4,LFT
EKG 12 lead
Chest x-ray
O.9% nacl 1000ml iv drip 80 ml/hr
On O2 canular 3 LPM try ween off keep O2 sat >94% RR <30/min
ข้อวินิจฉัยทางการพยาบาล
ข้อวินิจฉัยการพยาบาลข้อที่ 1. มีโอกาสเกิดทางเดินหายใจอุดกั้น จากกล้ามเนื้ออ่อนแรง
วัตถุประสงค์การพยาบาล เพื่อเฝ้าระวัง ป้องกันไม่ให้เกิดทางเดินหายใจอุดกั้น
กิจกรรมการพยาบาล
Protection Airway เฝ้าระวังไม่ให้ผู้ป่วยเกิดทางเดินหายใจอุดกั้น พร้อมจัดเตรียมอุปกรณ์ช่วยเปิดทางเดินหายใจให้พร้อมใช้งานหากเกิดปัญหา เรื่องของ Airway Obstruction เช่น เตรียม Oral airway ,ET tube,nasal aiway ,LMA,เครื่อง suction ,ชุด Laryngoscope ,Gide wire,syringe,jelly ,strapเป็นต้น
ข้อวินิจฉัยการพยาบาลข้อที่ 2. เสี่ยงต่อภาวะพร่องออกซิเจนจากกล้ามเนื้ออ่อนแรง
วัตถุประสงค์ การพยาบาล เพื่อไม่ให้เกิดภาวะพร่องออกซิเจน
กิจกรรมการพยาบาล
1.ประเมินการหายใจ การใช้กล้ามเนื้อในการหายใจ
2. สังเกตการหายใจ ฟัง lung ติดตามค่า O2 saturaion
3.ประเมินระบบไหลเวียนโลหิต ประเมินชีพจร จังหวะ ความสม่ำเสมอ ประเมินความดันโลหิต ประเมินผิวหนัง อุณหภูมิ ความชื้น ปลายมือปลายเท้า ระยะเวลาการไหลกลับของหลอดเลือดส่วนปลาย
4.จัดท่านอนศีรษะสูง เพื่อเพิ่มการขายตัวของปอด เพิ่มพื้นที่การแลกเปลี่ยนก๊าซออกซิเจน
5.เตรียมอุปกรณ์ช่วยหายใจ ตลอดท่อทางหายใจให้พร้อมใช้งานทันทีเมื่อเกิดภาวะวิกฤติ
6.วัด V/S ทุก 15 นาที
7.ติดตามผลการตรวจทางห้องปฎิบัติเพื่อประเมินความก้าวหน้าทางการรักษา
ข้อวินิจฉัยการพยาบาลข้อที่ 3.เสี่ยงต่อภาวะ hypovolemic shock
วัตถุประสงค์ การพยาบาล เพื่อให้ผู้ป่วยได้รับสารน้ำที่เพียงพอ
กิจกรรมการพยาบาล
1.ดูแลให้ได้รับสารน้ำทางหลอดเลือดดำ 0.9%Nacl 1000 ml ในอัตราการไหล 80 มิลลิลิตรต่อชั่วโมง เจาะ CBC,BUN,Cr,Electrolyte,Ca,Mg,Po4,Alb,TFT
2. ติดตามผลตรวจอิเล้กโทรไลต์ในร่างกายเพื่อประเมินภาวะขาดสมดุลของสารน้ำและอิเล็กโทรไลต์
ข้อวินิจฉัยการพยาบาลข้อที่ 4. ญาติและผู้ป่วยมีความวิตกกังวลจากการเจ็บป่วย
วัตถุประสงค์ การพยาบาล เพื่อลดความวิตกกังวลของผู้ป่วยและญาติ
กิจกรรมการพยาบาล
1.พูดคุยด้วยท่าทางเป็นมิตร เพื่อสร้างความไว้วางใจและสร้างสัมพันธภาพ
2.ให้ความรู้และอธิบายแผนการรักษา พร้อม บอกถึงความก้าวหน้าของการรักษาให้ผู้ป่วยและญาติทราบ
3.แจ้งผู้ป่วย และอธิบายให้ทราบทุกครั้งก่อนทำหัตถการ ด้วยน้ำเสียงนุ่มนวล
4. เปิดโอกาสให้ซักถามถึงปัญหาและความวิตกกังวล
5.ให้กำลังใจผู้ป่วยในการรักษา
Fatique
ptosis
Diplopia
Nasal voice
รายชื่อสมาชิกกลุ่ม
1. นางพัชรี พลภูมิ เลขที่ 22
2.นางสาวพรนภา มาตกำจร
เลขที่ 19
3. นางสาวลำพูน ไชยคุณ เลขที่ 26
เอกสารอ้างอิง
1. สมศักดิ์ เทียมเก่า, ศิริพร เทียมเก่า,วีรจิตต์ โชติมงคล,สุทธิพันธ์ จิตพิมลมาศ.ความชุกและลักษณะคลินิกของผู้ป่วย myasthenia gravis อย่างเดียวและ myasthenia gravis ที่มีภาวะ hyperthyroidism,Sinagarine Med J1994:9:8-13.
2. Hehir KM,Li Y.Diagnosis and management of myasthenia gravis: Continuum.2022:28(6):1615-1642
3. ภก.เมธาพร มั่นคง.Myasthenia gravis คืออะไร.ค้นวันที่ 10 กรกฎาคม 2566.จาก http://pt.mahidol.ac.th/ptcenter/knowledge-article/myasthenia gravis.
Life threatening : B
Dyspnea
pre-synaptic vesicle
การประเมินสภาพร่างกายทั่วไป
General Appearance : thai male good conciuosness , Skine Mucous Membrane : not pale no abdominal pigmentation no surgical scar or keloid , Head:Normal shap and size normal face symmetrical , Eyes:ptosis both not paleNo icteric sclerae pupil round and equal diameter 3 .RT=LT RTLBE, EAR: normal haering no abnomal looking , Nose: Symerical no septaldeviasion no visical blockage inflammation in nostrils, Oral cavity: no stomatitis no dental caries or gigivitis Tongue not deviated Pharynx not injected ,Tonsil not enlarged not injected , Neck:Trachea in midline ,thyroid gland not enlarged Jugular vein not engorged Cervical LN not palpable Chest:Symerical chest well accessory muscle retraction Expansion full,Rt=Lt Percussion resonance ,Rt=Lt,Normal breath sound,no adventitious sonds (Crepitation,Rhochi,Wheezing) CVS: Normal No murmur,Abdominal and Pelvis :no distension bowel sound normal CNS: E4V5M6 pupil 3 mm RTLBE Motor power grad V all extremities Sensory intack all DRT 2+all
Ach