HANSENÍASE
DEFINIÇÃO
Crônica
Infectocontagiosa
Alta infectividade
Baixa patogenicidade
Notificação compulsória e investigação obrigatória (SINAN)
Agente etiológico
Mycobacterium leprae
Alojam os nervos periféricos, ou seja, atinge o Sistema Nervoso Periférico (SNP), especificamente as células de Schwann
MODO DE TRANSMISSÃO
Direta: via respiratória
orofaringe e nasofaringe (gotículas suspensas pelo ar)
Vulnerável para qualquer sexo ou idade (maior intensidade crianças e idosos)
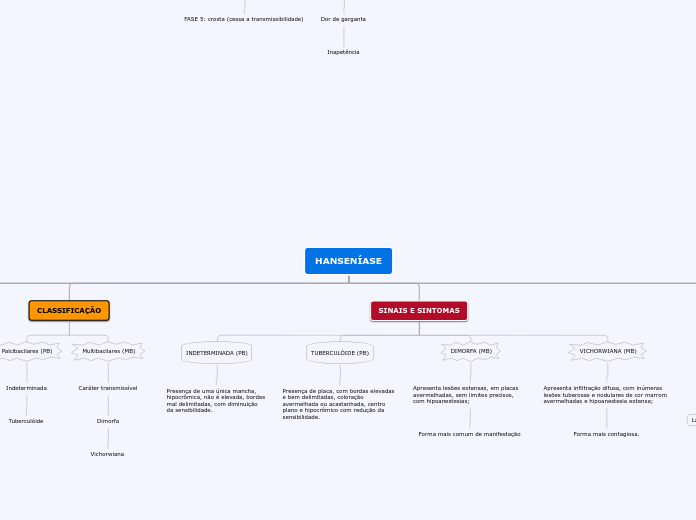
CLASSIFICAÇÃO
Palcibacilares (PB)
Indeterminada
Tuberculóide
Multibacilares (MB)
Caráter transmissível
Dimorfa
Vichorwiana
SINAIS E SINTOMAS
INDETERMINADA (PB)
Presença de uma única mancha, hipocrômica, não é elevada, bordas mal delimitadas, com diminuição da sensibilidade.
TUBERCULÓIDE (PB)
Presença de placa, com bordas elevadas e bem delimitadas, coloração avermelhada ou acastanhada, centro plano e hipocrômico com redução da sensibilidade.
DIMORFA (MB)
Apresenta lesões extensas, em placas avermelhadas, sem limites precisos, com hipoanestesias;
Forma mais comum de manifestação
VICHORWIANA (MB)
Apresenta infiltração difusa, com inúmeras lesões tuberosas e nodulares de cor marrom avermelhadas e hipoanestesia extensa;
Forma mais contagiosa.
EXAMES
Clínico
Teste dermatoneurológico
Laboratorial: Baciloscopia (esfregaço das lesões)
TRATAMENTO
Poliquimioterapia (PQT)
Esquema de 6 meses à 9 meses (PB)
Esquema de 12 meses à 18 meses (PB)
GONORREIA
DEFINIÇÃO
Faz parte das uretrites, caracterizadas por inflamação e corrimento
Gram-negativo, não flagelado e não esporulado
Facultativo.
Agente etiológico
Neisseria gonorrheae
MODO DE TRANSMISSÃO
Relação sexual
Vertical
Risco de 50% de infecção
Infecta o revestimento uretral, colo do útero, reto, orofaringe e conjuntiva.
SINAIS E SINTOMAS
HOMENS
Orquiepididimite
Prostatite
Estenose uretral
Período de incubação: 2 à 14 dias
MULHERES
Útero
Tubas uterinas
Ovários
Período de incubação: 10 dias
Disúria
Polaciúria
Eritema
Edema
Dispaurenia
Disquesia
Constipação
Melena
Prurido
Corrimento purulento
Disfagia.
Situações não tratadas podem levar à esterelidade
DIAGNÓSTICO
Clínico
Laboratorial
ANAL: Anuscopia
ORAL: Endoscopia
VAGINAL: Citopatológico
LESÂO: Bacterioscopia.
TRATAMENTO
Antibioticoterapia
Os parceiros também devem ser tratados
VARICELA
DEFINIÇÃO
Sinônimo: "catapora"
Alta contagiosidade
Acomete em maior número crianças e jovens < 14 anos
CRIANÇAS
sintomas leves
JOVENS E ADULTOS
sintomas graves
Agente etiológico
Varicela zóster
MODO DE TRANSMISSÃO
AEROSSÓIS
secreções nasofaringeas
PRECAUÇÕES DE AEROSSÓIS
Higienização das mãos
Máscara N-95 pelos profissionais
Máscara cirúrgica pelos pacientes
Quarto isolado
CONTATO INDIRETO
objetos contaminados pelas secreções das lesões
PRECAUÇÕES DE CONTATO
Higienização das mãos
Avental
Luvas
Quarto isolado
VERTICAL
Gestante infectada aos 5 dias antes do parto o RN deve tomar imunoglobulina
PERÍODO DE TRANSMISSIBILIDADE
2 dias antes do aparecimento dos exantemas e dura até a fase da crosta das lesões
SINAIS E SINTOMAS
Período de incubação
14 a 16 dias ou 10 a 21 dias
Lesões maculopapulares (FASES)
FASE 1: mácula
FASE 2: pápula
FASE 3: vesículas
FASE 4: pústula
FASE 5: crosta (cessa a transmissibilidade)
Febre moderada
Astenia
Prurido
Cefaleia
Dor de garganta
Inapetência
Complicações do feto
Baixo peso
Mal formação
Catarata
Acometimentos maiores em gestantes que foram infectadas entre 1º e 2º trimestre
Complicações (formas graves)
Pneumonia
Hemorragia
Artrite
Lesões infeccionadas
IMUNIDADE
Uma vez infectado, o indivíduo ganha imunidade permanente
Casos raros podem apresentar mais de uma vez
ATENÇÃO
O vírus nunca será eliminado do organismo, ele fica atenuado
Caso reativado, vem na forma de Hespes - Zóster
TRATAMENTO
Sintomático
Tópico
Específico (vírus)
DIAGNÓSTICO
CLÍNICO
LABORATORIAL
Sorologia
Elisa
Imunofluorescência do antígeno
PREVENÇÃO
Vacina da varicela
1 DOSE: tetra viral (15 meses)
2 DOSE: Varicela (4 aos 6 anos)
HPV
DEFINIÇÃO
Agente etiológico
Papilomavírus Humano
Existem mas de 150 tipos diferentes
40 infectam o trato genital
12 têm alto risco de infecção e são oncogênicos
16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 e 59
Casos de câncer
90% ânus
70% colo de útero
60% vagina
50% vulva
MODO DE TRANSMISSÃO
Via sexual
Contato direto com a pele ou mucosa contaminada
Vertical
PODE ACONTECER
1. Eliminação do vírus pelo sistema imune;
2. Multiplicação do vírus e aparecimento das lesões micro e macroscópicas
3. Inoculação do vírus por anos até a baixa de imunidade
SINAIS E SINTOMAS
Período de incubação
Surgem entre 2-8 meses da infecção.
Sintomática
Lesões na vulva, vagina, pênis e ânus
Lesões em cordas vocais e laringe em crianças contaminadas no parto
Assintomática
DIAGNÓTICO
CLÍNICO
LABORATORIAL
Cintopatológico
RCP
Colposcopia
Peniscopia
Anuscopia
Biópisia
CLASSIFICAÇÃO
Lesão de Baixo Grau (LSIL)
Lesão de Alto Grau (HSIL)
Carcinoma
TRATAMENTO
Reduzir, remover ou destruir as lesões
Químico
Cirírgico
Estimuladores de imunidade
PREVENÇÃO
Uso de preservativo
TÉTANO
DEFINIÇÃO
Doença infecciosa
Não contagiosa
causada pela ação de exotoxinas
Agente etiológico
Clostridium tetani
MODO DE TRANSMISSÃO
Não é uma doença transmitida de pessoa a pessoa
A transmissão ocorre pela contaminação de um ferimento da pele ou mucosa, com a bactéria
SINAIS E SINTOMAS
A probabilidade de causar morte, varia em função da: faixa etária do paciente, gravidade da forma clínica, tipo de ferimento, presença de complicações funcionais do corpo e da assistência prestada.
Período de incubação: em média de 5 a 15 dias podendo variar de 3 a 21 dias
Contraturas musculares
Rigidez de membros
Rigidez abdominal
Trismo (dificuldade de abrir a boca)
Riso sardônico (riso involuntário)
Dificuldade de deambular
Dores nas costas e nos membros
DIAGNÓSTICO
CLÍNICO
NÃO DEPENDE de confirmação laboratorial
Exames laboratoriais auxiliam apenas no controle das complicações e tratamento do paciente.
TRATAMENTO
Lavar o ferimento com aguá e sabão
Procurar a unidade de saúde para ser avaliada a necessidade de vacina ou soro
- Sedação do paciente;
- Neutralização da toxina tetânica;
- Eliminação da bactéria no foco da infecção;
- Debridamento do foco infeccioso;
- Medidas gerais de suporte.
PREVENÇÃO
Vacina antitetânica (Pentavalente/DTP)