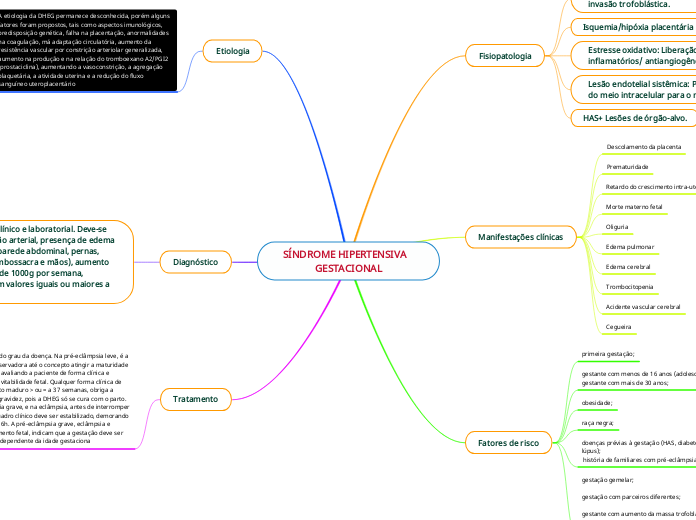
SÍNDROME HIPERTENSIVA GESTACIONAL
Fisiopatologia
Ausência ou incorreta da segunda onda de invasão trofoblástica.
Isquemia/hipóxia placentária
Estresse oxidativo: Liberação de fatores inflamatórios/ antiangiogêncios
Lesão endotelial sistêmica: Perda de liquído do meio intracelular para o meio extracelular.
HAS+ Lesões de órgão-alvo.
Manifestações clínicas
Descolamento da placenta
Prematuridade
Retardo do crescimento intra-uterino
Morte materno fetal
Oliguria
Edema pulmonar
Edema cerebral
Trombocitopenia
Acidente vascular cerebral
Cegueira
Fatores de risco
primeira gestação;
gestante com menos de 16 anos (adolescente);
gestante com mais de 30 anos;
obesidade;
raça negra;
doenças prévias à gestação (HAS, diabetes, doenças renais ou lúpus);
história de familiares com pré-eclâmpsia ou eclâmpsia;
gestação gemelar;
gestação com parceiros diferentes;
gestante com aumento da massa trofoblástica;
má adaptação circulatória.
Etiologia
A etiologia da DHEG permanece desconhecida, porém alguns fatores foram propostos, tais como aspectos imunológicos, predisposição genética, falha na placentação, anormalidades na coagulação, má adaptação circulatória, aumento da resistência vascular por constrição arteriolar generalizada, aumento na produção e na relação do tromboexano A2/PGI2 (prostaciclina), aumentando a vasoconstrição, a agregação plaquetária, a atividade uterina e a redução do fluxo sanguíneo uteroplacentário
Diagnóstico
diagnóstico é clínico e laboratorial. Deve-se avaliar a pressão arterial, presença de edema generalizado (parede abdominal, pernas, face, região lombossacra e mãos), aumento de peso acima de 1000g por semana, proteinúria com valores iguais ou maiores a 300mg
este de hipertensão supina: permite, entre 28-32 semanas da prenhez, prever o aparecimento, mais tarde, da DHEG. Considera-se o exame positivo quando mudando-se a paciente do decúbito lateral para o dorsal a tensão diastólica eleva-se de no mínimo 20mmHg
Exame do fundo-dos-olhos: traduz apenas o espasmo arteriolar. Nos casos mais graves há edema de pupila, exsudatos em “flocos de algodão”, hemorragias e edema sub-retiniano que pode levar ao deslocamento da retina
Biopsia renal: autentica o diagnóstico ao documentar a lesão glomerular
Doppler: a presença de incisura bilateral no início da diástole, após 20-24 semanas de gravidez, associada à relação A/B média das artérias uterinas > 2,6 é sinal indicativo de DHEG
Tratamento
línico: depende do grau da doença. Na pré-eclâmpsia leve, é a terapêutica conservadora até o concepto atingir a maturidade de 37 semanas, avaliando a paciente de forma clínica e laboratorial, e a vitabilidade fetal. Qualquer forma clínica de DHEG, com o feto maduro > ou = a 37 semanas, obriga a interrupção da gravidez, pois a DHEG só se cura com o parto. Na pré-eclâmpsia grave, e na eclâmpsia, antes de interromper a gestação, o quadro clínico deve ser estabilizado, demorando em torno de 4 a 6h. A pré-eclâmpsia grave, eclâmpsia e estado de sofrimento fetal, indicam que a gestação deve ser interrompida, independente da idade gestaciona