SÍNDROME DE DESACONDICIONAMIENTO FÍSICO
¿QUE ES?
Deterioro metabólico y sistémico del organismo como consecuencia de la inmovilización prolongada; las alteraciones metabólicas se comienzan a observar en las primeras 24 horas
de inmovilización
Presenta
FACTORES
Severidad de la lesión
Edad, genero, reserva cardiovascular
Patologías concominates
Duración del periodo de reposo
FISIOPATOLOGÍA
Inactividad Física
Daño muscular
Atrofia muscular fibras Tipo I
Fatiga Muscular
Menor capacidad oxidativa de la mitocondria
Baja tolerancia al deficit oxidativo
Tiempo de Inmovilizacion
3 semanas
Perdida
50% Fuerza Muscular
Nitrógeno Ureico
2 a 12 gr/día
Calcio
4 gr/día
Balance negativo
Sodio
Potasio
Fósforo
8 semanas
Intolerancia a carbohidratos
Perdida 16% masa osea
Riesgo de presentar
Trombosis venosa Profunda
Hipotension Ortostatica
Ulcera de Presión
Anquilosis articular
Perdida de agua
Glucosaminoglicanos
Aumento en
Degradación
Síntesis de colageno periarticular
Mayor dependencia del metabolismo anaeróbico
Daño a Nivel Periferico
Degeneración axonal
Nervios sensitivos y motores
Cromatolisis de las celulas de asta anterior
Falta autorregulación microvascular
Sistema de transporte axonal
Fases
Se divide en 6 etapas

Progresión del síndrome
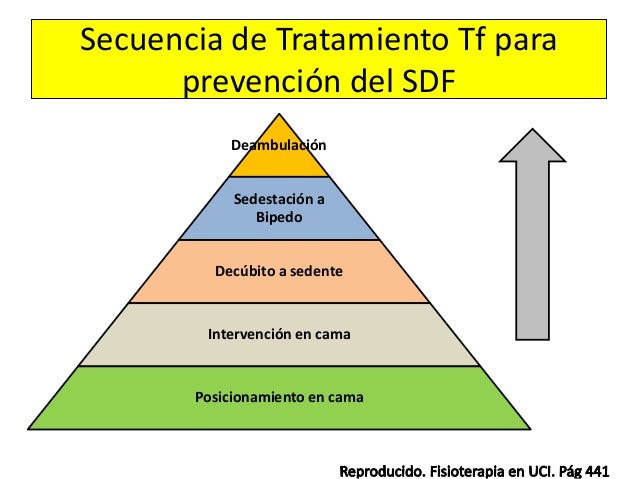
ETAPA I
Etapa I A: Se inicia en pacientes en estado de coma o bajo efectos profundos de sedación o relajación.
Etapa I B: Está diseñada para aquellos pacientes conscientes que están confinados en cama.
ETAPA II
Etapa II A: Pacientes con capacidad de deambular, confinados en su habitación.
Etapa II B: Pacientes con capacidad de deambular que pueden ser llevados al servicio de rehabilitación.
ETAPA III Y IV
Etapa III: Se lleva a cabo en las instalaciones del Servicio de Medicina Física y Rehabilitación, busca primordialmente mejorar la resistencia al ejercicio y la completa independencia en sus actividades básicas y cotidianas.
Etapa IV: Es la fase final, el paciente asiste como paciente externo al servicio de medicina física y rehabilitación, busca la reincorporación del paciente a todas sus actividades familiares, laborales y recreativas
Efectos por sistemas
Sistema Musculo-esqueletico
sistema muscular
Atrofia muscular
Perdida de fibras tipo l
Se pierde una mase 1,5% a 2,0% por día durante las primeras 2 a 3 semanas de reposo
Mayor en musculos antigravitatorios
Perdida de proteina contractiles
Aumento de tejido no contractil
colageno
Debilidad muscular generalizada
Dsiminucion de la toleracia al ejercicio
Resistencia a la insulina
Cambios metabolicos
Disminucion en la produccion de ATP
Menor utilizacion del glicogeno
Disminucion en la sintesis proteica
Sistema esqueletico
Perdida del equilibrio entre formacion y resorción
Alteracion en el equilibrio del calcio
Perdida del hueso
Osteoporosis
Fracturas
Fibrosis y anquilosis
Sistema cardiovascular
El reposo en cama disminuye el VO2 max: 0,9% por día
Disminucion en el gasto cardico
Por reduccion del volumen sistolico
Por diminucion de la precarga
Por didminucion del volumen plasmatico en el retorno venoso
causa alteraciones en la tolerancia ortostática e incremento de trombos
De 3 a 4 dias
rapida diuresis
retencion venosa en las extremidades
Diminucion del tono vagal
aumento de la frecuencia cardiaca
La respuesta cardiovascular al ejercicio se altera
Sitema respiratorio
Se producen cambios normales por envejecimiento
perdidad de elementos elasticos
los conductos alveolares y los bronquiolos se dilatan
la distensibilidad de la pared torácica disminuye
la masa y la fuerza de los músculos intercostales se reducen
la superficie de intercambio gaseoso disminuye
Disminucion en la capacidad vital
Se puede presentar un patros restrictivo
Por compromiso de musculatura y articulaciones intercostales
Disminucion del volumen corriente
la caja toracica
Alrededor de un 32%
Se aumentan las zonas de espacio muerto
Se alteran las zonas de west
Acumulacion de moco
Por la influencia de la gravedad
Menor movilidad ciliar
Disminucion de la tos
Sistema Nervisoso
Reduccion de las actividades parasimpaticas
Aumento del sistema nervioso simpatico
Trastornos emocionales y de la conducta
Con tendencia a la depresion
Trastornos en el sueño
Delirium
Perdida de memoria
Neuropatias por atrapamiento
Sistema integumentario
Formacion de ulceras por presion
La ruptura de la piel se da sobre los puntos de presion
Los factores son
Presion no aliviada
microcirculación alterada
desnutrición
La presión de 60-70 mmHg mantenida durante 2 horas
Comienza con la isquemia
Generando deterioro tisular
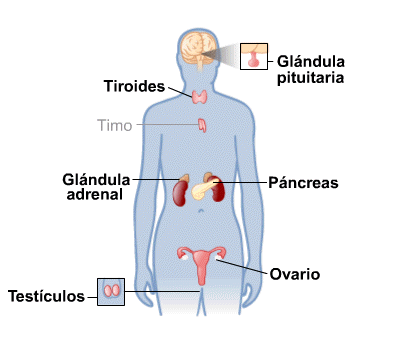
Sistema Metabolico
Primera semana
Incremento de la diuresis
por
Suspención de la HAD
Aumento de la excreción
de
Fósforo y sulfuros
Perdida de Calcio
genera
Hiponatremía
Perdida de masa corporal
Aumento
Masa magra
Edema
Segunda a Cuarta semana
Disminución
Volumen plasmatico
Sodio y Cloro
Perdida
Potasio
Aumento
Resorción ósea
Genera
Proceso por el cual los osteoclastos eliminan tejido óseo
liberando minerales
Transferencia de ion calcio desde la matriz ósea a la sangre
Quinta semana
Disminución
Magnesio
Zinc
Proceso de espermatogénesis
Niveles de andrógenos
Perdida
Masa múscular
Aumento
Colesterol
Sistema genitourinario
Primera semana
Aumento
Diuresis
perdida
Electrolitos
como
Sodio
Potasio
Fósforo
Flujo sanguineo renal
Estancamiento
Urinario
genera
Retención de orina
Infecciones urinarias
Debilidad
Musculatura abdominal
Restricción
Movimiento diafragmatico
Relajación
Piso pélvico
INTERVENCIÓN
Va encaminado a reducir las complicaciones por inmovilización prolongada
se tiene en cuenta
Previo diagnóstico
Categorización por Protocolos

Protocolo de David YW (https://i.pinimg.com/originals/3d/4b/d0/3d4bd089f93579866ddbc9c5d50af76c.png)
Su intervención se realiza por etapas
Etapa 1
Intervención en cama
Ejercicios de movilidad articular
Movilizaciones pasivas y activo-asistidas en MMSS y MMII
Facilitación Neuromuscular Propioceptiva
Diagonales descritas por Kabat
patrones de movimiento globales y similares a los de la vida diaria
Estiramientos
músculos flexores de las articulaciones
estiramiento estático (15-30 sg)
isquiotibiales, piriforme, tensor de la fascia lata, flexores de cadera y gastrocnemios
Aproximaciones articulares y descargas de peso
Reactivar mecanismo de propiocepcion estatica
Se realiza en articulaciones susceptibles en decúbito y que no tengan aproximaciones
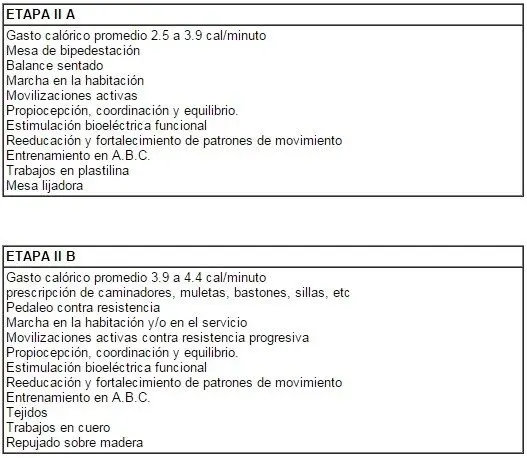
Etapa 2
Intervención en sedente
La adopción en sedente genera cambios hemodinámicos, respiratorios y neuromusculares
Movilidad articular
movilizaciones activo-asistidas y resistidas en todas las articulaciones
Transferencias y descargas de peso
en la articulacion coxofemoral
inclinaciones laterales y transferencias de peso alternas en cada lado
MMSS
descargas combinadas con movimientos de inclinacion y rotcion de tronco
movimientos de anteversion y propiocepcion de pelvis
Estiramientos
músculos de MMSS y MMII susceptibles en esa posición
Ejercicios de equilibrio
ejercicios con ojos abiertos y cerrados
ejerccicios de frenkel
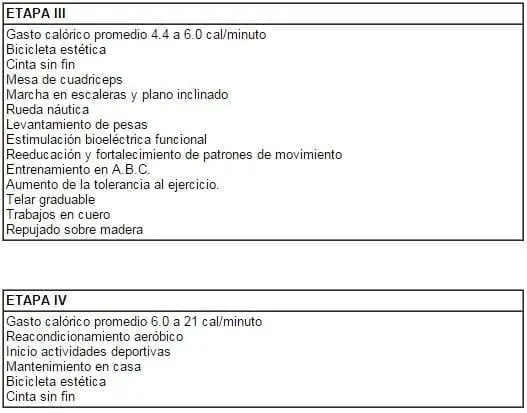
Etapa 3
Intervención en bipedestación
Se estimulan musculos antigravitatorios,
Transferencias de peso
apoyo monopodal combinado con ejercicios de coordinación y equilibrio
Apoyo simultáneo en
MMSS
MMII
Apoyo monopodal alterno
marcha hacia adelante y lateral
Ascenso y descenso de escaleras
Dentro de la intervención,
encontramos el manejo para
COVID-19
Este virus es ocacionado por el Sindrome
agudo respiratorio severo coronavirus 2
(SARS-CoV-2)
El cual es un virus respiratorio
altamente contagioso por particulas
Dentro de los síntomas
encontramos
Fiebre
Tos
Fatiga
Pueden ser asintomáticos,
leve o puede causar neumonia viral con
insuficiencia respiratoria o la muerte
La fisioterapia va
encaminada a
Pacientes con exudado
neumonico, dificultad
para expectorar
Neumonia y comorbilidades
respiratorias o neuromuscular
res
Pacientes con sindrome
de desacondicionamiento
Esputos
Disnea
ESCALAS
ESCALA DE BRADEN

MEDIDA DE INDEPENDENCIA FUNCIONAL (FIM)


ESCALA DE FUERZA MEDICAL RESEARCH COUNCIL (MRC)
ESCALA DE BORG

ESCALA DE EVA

ESCALA DE GLASGOW


Subtopic
RANCHO DE LOS AMIGOS


ESCALA DE ASHWORTH

ESCALA DE RASS

ESCALA DE NORTON


fisioterapia
respiratoria
Movilizaciones
Movilizacion Precoz
Teneiendo en cuenta
estabilidad hemodinamica
Ventilacion mecanica
no invasiva
Manejo de Insuficiencia
resiratoria
Canulas de O2 a alto flujo
Membrana de oxigenacion
extracorporea
pacientes con SDRA en los que a pesar de haber seguido el protocolo anterior persisten con insuficiencia respiratoria grave e importantes dificultades de ventilación
Técnicas de
drenaje de
secreciones
Cambios de posicion
Ciclo activo de la respiración
Tos asistida o provocada
Manejo de la insuficiencia respiratoria
y sindrome de distres respiratorio agudo
Oxigenoterapia
SO2 <92%
VMI
volúmenes corrientes bajos (4 a 6 mL/Kg de peso) y evitar presiones plateau por encima de 30 cm de H2O.