realizată de NATHALY SARANGO. 4 ani în urmă
657
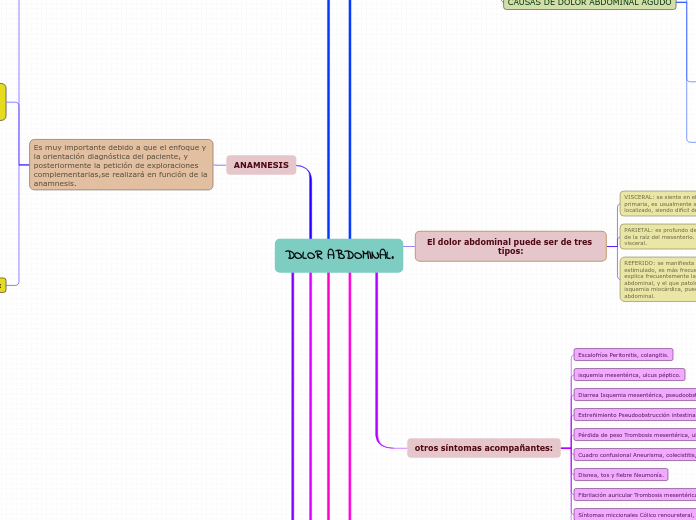
DOLOR ABDOMINAL.
realizată de NATHALY SARANGO. 4 ani în urmă
657

Mai multe ca acesta
Type in the title of your course.
Arrange the topics in a logical order.
Discuss how and why you have organized the material in a particular way.
This will help students to see the connections between topics.
Clínicamente cursa con dolor subagudo, no urgente, con poca sintomatología, no precisando actitud inmediata, permitiendo actuar con más tranquilidad en cuanto al diagnóstico y tratamiento. Podemos distinguir:
Dolor abdominal crónico idiopático: Este tipo de dolor constituye un gran reto para el clínico. Es habitual que estos pacientes: -Tengan rechazo hacia el Médico. - Hayan sido visitados por múltiples profesionales. - Dependencia a analgésicos.
Dolor abdominal crónico: Es importante establecer una orientación diagnóstica provisional, probable, a partir de la historia clínica y la exploración física. El que exista un diagnóstico probable, ayuda a un diagnóstico dirigido y evita exploraciones complementarias que no se relacionen con dicha patología.
Clínicamente cursa con dolor súbito, agudo, urgente, evoluciona con rapidez, acompañado de otros síntomas locales y generales, alarmantes, que ocasionan sensación de enfermedad grave.
Dolor abdominal agudo no quirúrgico: En este tipo de pacientes, la presencia de dolor a la palpación, localizado ó con defensa, evolución lenta (> 48 horas) y con historia de misma sintomatología anterior, sugiere estudio y seguimiento ambulatorio. Se puede realizar hemograma , radiografía de tórax y abdomen, sobre todo para comprobar su normalidad. En la fase inicial de la enfermedad péptica los antiácidos son muy eficaces. Pacientes ancianos ó con enfermedades crónicas pueden presentar una clínica atípica.
Dolor abdominal agudo quirúrgico: La aparición rápida de dolor, dolor que precede al vómito, náuseas, fiebre, anorexia, distensión abdominal, ausencia de expulsión de heces y gases, y antecedentes conocidos de intervención quirúrgica abdominal son datos importantes en la Historia Clínica. Los signos de Peritonitis (dolor a la descompresión,defensa, y ausencia de ruidos intestinales), indican un proceso intraabdominal grave. La fiebre y leucocitos son datos útiles cuando confirman las impresiones de la Historia clínica. Recordar que todos estos signos y síntomas pueden no darse en determinados grupos de edad.
Intensidad: La intensidad del dolor está generalmente relacionada con la magnitud del estímulo nocivo, aunque es difícil de medir, dado que la tolerancia al dolor es distinta en cada paciente. Por este motivo, la estimación de la severidad del dolor no siempre es un indicador fiable.
Cronología:También puede resultar útil y orientarnos sobre la causa del dolor. Las consideraciones cronológicas en la evaluación de un paciente con dolor abdominal agudo, deben incluir:
• La duración de los síntomas (horas o días).
• La progresión (continuo o intermitente).
• La rapidez de instauración del cuadro (súbito o progresivo).
Localización. La localización del dolor resulta fundamental ya que puede orientar sobre el órgano o víscera afectada y por tanto sobre el origen del cuadro.
mediterránea familiar, déficit del inhibidor C-1 esterasa, cáncer de colon.
metabólicos o genéticos como: porfiria aguda intermitente, fiebre
• Los antecedentes familiares pueden hacernos sospechar cuadros
• Antecedentes ginecológicos y/o urológicos.
• Patología abdominal previa (Ej.: ulcus, litiasis biliar).
• Historia de intervenciones quirúrgicas (Ej.: adherencias obstrucción).
• Hábitos tóxicos.
Sexo: por ejemplo el dolor en hemiabdomen inferior en una mujer nos hará tener en cuenta un posible origen ginecológico u obstétrico.
Edad: algunas patologías son más frecuentes a una edad que a otra.
Siempre debemos observar el dedo de guante ⇒ sangre, mucosidad, color de las heces.
Tamaño y consistencia de la próstata.
Dolor a la movilización del cervix o ambas fosas ilíacas, ocupación del espacio de Douglas (pared anterior).
Presencia o ausencia, y consistencia de heces en ampolla rectal.
Presencia de masas, zonas ulceradas, fecalomas.
Tono del esfínter, dolor al tacto.
Inspección de la zona sacrocoxígea, anal y perianal ⇒ fisuras, hemorroides, sangre, abscesos.
Nos permite detectar variaciones de la normalidad. Lo habitual es la matidez hepática y la presencia de aire de forma discreta en el resto del abdomen. En la obstrucción intestinal la percusión va a ser fundamentalmente timpánica. No debemos olvidar la puñopercusión renal bilateral.
La palpación abdominal (superficial y profunda) debemos realizarla de forma sistemática, con suavidad y con las manos calientes, comenzando lo más lejos posible de la zona dolorosa, para evitar el componente de contracción muscular voluntaria y espontánea del paciente, que tiende a defenderse de algo que le va provocar dolor. Mediante la palpación abdominal podemos obtener una serie de hallazgos de gran utilidad para el diagnóstico:
El signo de Murphy: dolor a la palpación profunda en el hipocondrio derecho durante la inspiración; es característico de la colecistitis aguda.
La contractura involuntaria es un signo fidedigno de peritonitis. Suele ser una contractura parcial y cercan a la zona afecta. En la peritonitis generalizada, el dolor es difuso y el abdomen puede estar rígido con una gran contractura muscular; esto es lo que denominamos abdomen o vientre en tabla.
Maniobra de Blumberg o signo del rebote: el dolor selectivo a la descompresión abdominal es un dato esencial en el diagnóstico de irritación peritoneal. Este signo puede estar ausente en el paciente anciano.
Para que ésta sea valorable debemos efectuarla antes de la palpación para no alterar la frecuencia de los ruidos intestinales, y se prolongará más de tres minutos. La auscultación nos permite detectar anomalías de los movimientos peristálticos intestinales y de los pulsos arteriales:
B.5/ Soplos arteriales ⇒ estenosis o aneurismas de las arterias abdominales de mayor calibre.
B.4/ Ruidos metálicos ⇒ obstrucción intestinal avanzada.
B.3/ Ruidos hidroaéreos o borborigmos ⇒ son ruidos de lucha cuando hay aire y líquido abundantes en la luz intestinal.
B.2/ Peristaltismo aumentado ⇒ gastroenteritis aguda, inicio de obstrucción intestinal.
B.1/ Peristaltismo ausente ⇒ íleo intestinal, peritonitis, pancreatitis.
Signos externos de procesos infecciosos y traumáticos ⇒ fístulas, abscesos, heridas,hematomas. Distensión abdominal ⇒ Obstrucción intestinal, ascitis, peritonitis bacteriana espontánea. Peristaltismo visible o de lucha ⇒ Obstrucción intestinal. Lesiones o erupciones cutáneas ⇒ Herpes zoster, etc. Circulación colateral ⇒ Hipertensión portal. Asimetrías ó tumores abdominales.
Determine the goals of the course.
Having these course goals in mind will then help you make decisions about which content to include and what kind of assignments and exams are appropriate.
Consider the following questions:
• Envenenamientos (dolor abdominal difuso).
• Porfiria (dolor epigástrico).
• Uremia (dolor epigástrico).
• Neumonía (dolor en hipocondrios, que dependerá de la localización de la neumonía).
• Oclusión coronaria (dolor epigástrico).
• Otras: obstrucción de intestino delgado, obstrucción ureteral, obstrucción del tracto biliar, ruptura de aneurisma de aorta abdominal, trauma abdominal, etc
• Salpingitis aguda.
• Gastroenteritis aguda.
• Isquemia mesentérica (dolor severo inespecífico, no localizado).
• Úlcera péptica perforada.
• Apendicitis aguda (dolor en mesogastrio o fosa ilíaca derecha).
• Pancreatitis aguda (dolor epigástrico o en cinturón, irradiado a la espalda).
• Diverticulitis aguda (dolor en fosa ilíaca izquierda).
• Obstrucción intestinal aguda (la localización del dolor dependerá del sitio de obstrucción).