CALCIO
En plasma: 3 formas
- Libre o ionizado 54 % biologicamente activo
- Unido a proteinas plasmaticas 40 %
- Formando complejos de unión con el fosfato y citrato 6%
-Unido principalmente a albumina en un 80%
• Concentración proteínas plasmáticas: niveles bajos de albúmina causan
descenso del Ca++ total, pero no del Ca++ iónico. Sin repercusión clínica.
• Concentración aniones: la elevación de fosfatemia reduce el calcio iónico.
• Cambios pH:
- Alcalosis: aumenta la unión del Ca++ a la albúmina y disminuye el Ca++ iónico.
- Acidosis: disminuye unión del Ca++ a la albúmina y aumenta el Ca++ iónico.
-Concentracion plasmatica del Ca: 8.5-10.3 mg/dl
-Ca ionico: 4.4 y 5.2 mg/dl (1.1-1.3 mmol/L)
1 mmol=2mEq/L=40 mg/dl
Dentro de la célula es l0,000 veces menor
La hemostasis del calcio:
- Hormona paratiroidea (PTH)
- Vitamina D
1. Absorción intestinal del Ca
2. Liberación del Ca del esqueleto
3. Conservación renal del mineral
Calitriol y la calcitonina
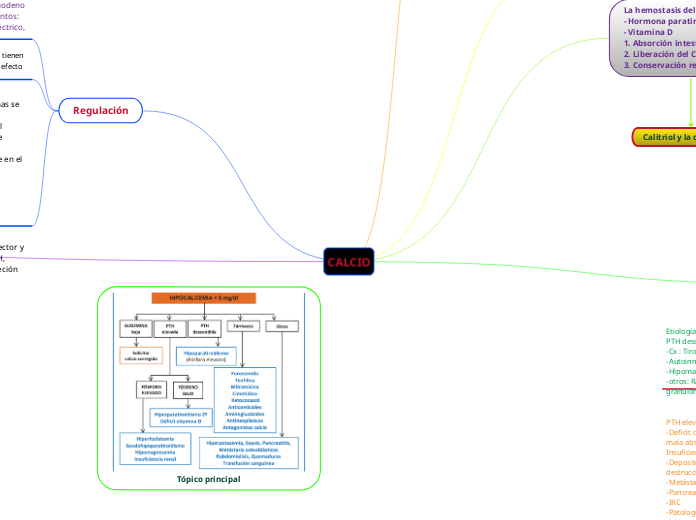
HIPOCALCEMIA
Etiologia:
PTH descendida
-Cx : Tiroides, paratiroides, cabeza y cuello
-Autoinmune
-Hipomagnesemia severa < 1 mg/dl
-otros: Radiacion, infiltracion neoplasica, granulomatosa, enfs. por deposito
PTH elevada
-Deficit de vitamina D: Falta de aporte en la dieta, mala absorción, poca exposición al sol, Insuficiencia hepática, Insuficiencia renal
-Deposito extra vascular del Ca: Hiperfosfatemia, destrucción celular (rabdomiolisis y lisis tumoral
-Metástasis osteoblasticas: mama, protata
-Pancreatitis aguda
-IRC
-Patología grave: Sepsis, quemaduras, por efecto del lactato como quelante del Ca y defectos en la secreción y eficacia de PTH
-Politransfusion de sangre: Citrato. El Ca total es normal , baja el Ca ionico
-Lteraciones del Mg: Hipermagnesemia grave y sobre todo la hipomagnesemia
-Farmacos: Aminoglucosidos, cimetidina, teofilina, heparina, quimioterapicos, bifodfonatos.
Impide que la troponina inhiba la interaccion actina-miosina resultando en un aumento de la excitabiliad muscular
Regulación
Intestino: el calcio se absorbe en el duodeno y el yeyuno por dos mecanismos distintos: uno pasivo, por gradiente químico y eléctrico, y uno
activo, dependiente de calcitriol
Una dieta normal debe contener 1 g
de calcio/día; en condiciones normales se absorben 0,2-0,3 g, y 0,7-
0,8 g se eliminan en las heces.
Hueso: Los metabolitos de la vitamina D tienen
una acción permisiva en el hueso sobre el efecto calcémico de la PTH
-Riñon:
-El calcio plasmático no unido a proteínas se filtra
60% se reabsorbe en el túbulo proximal
-La reabsorción aumenta en estados de
depleción de volumen, y viceversa
-Un 20% del calcio filtrado se reabsorbe en el asa de Henle; la administración de furosemida disminuye la
absorción de calcio a este nivel
-Un 10% se reabsorbe en el túbulo contorneado distal
-Las tiazidas y la PTH aumentan la reabsorción a este nivel
-El 3-10% se reabsorbe en el túbulo colector y esta cifra aumenta por la acción de PTH,
calcitriol, calcitonina y estados de depleción de volumen extracelular.
HIPERCALCEMIA
ETIOLOGIA:
Por aumento de la reabsocion osea:
-Neoplasias
-Hiperparatiroidismo primario
-Inmovilizacion
-Hipertiroidismo
-Intoxicacion por vitamina A
-Pos trasplante renal
-Feocromocitoma
-Litio
Por aumento de reabsorción intestinal:
-intoxicación de vitamina D
-Granulomatosis
-Sindrome de leche y alcalinos
Subtópico
Generales/Inespecíficos
Polidipsia, anorexia, astenia, debilidad muscular, falta de concentración y confusión mental
Sistema cardiovascular
Hipertensión arterial, bradicardia, bloqueos de rama y AV, aplanamiento
onda T, acortamiento QT, arritmias graves y aumenta toxicidad digoxina.
Digestivo
Nauseas, vómitos y estreñimiento.
Renales
Poliuria por alteración de la reabsorción de agua y electrolitos, insuficiencia
renal aguda (vasoconstricción e hipovolemia secundaria a la poliuria) e insuficiencia renal crónica (destrucción células tubulares, fibrosis, nefrocalcinosis).
Neuropsiquiátricas
Ansiedad, depresión, falta de atención, letargia, confusión, estupor, coma.
Más frecuentes en ancianos y elevaciones bruscas.
Hipercalcemia leve (> 10.5 mg/dl)
No suelen requerir tratamiento inmediato. Hidratación correcta. Tratar enfermedad de base. Evitar factores desencadenantes: tiazidas, litio, AAS,
deshidratación, inmovilización prolongada y alta ingesta de calcio.
Hipercalcemia moderada (12-14 mg/dl)
Crónica o asintomática
Igual que hipercalcemia leve.
Aguda o sintomática
• Hidratación: comenzar 200-300 ml/h las primeras horas para conseguir
diuresis entre 100-150 ml/h, después en función de resultados y características del paciente.
• Furosemida: sólo en caso de insuficiencia renal o cardíaca.
• Bifosfonatos, calcitonina, glucorticoides: valorar en caso de alteración
del sensorio (ver 4.3 Hipercalcemia grave)
Hipercalcemia grave (> 14 mg/dl)
Monitorizar la frecuencia y ritmo cardíacos, la presión arterial y la diuresis.
Hidratación y diuresis
BifosfonatosDisminuyen la resorción ósea. Efecto máximo a las 48-96 horas y se prolonga 2-4 semanas. De elección en hipercalcemia secundaria a neoplasias.
• Zoledronato IV (el más potente) 4 mg en 100 ml SSF a pasar en 15 minutos.
• Pamidronato IV 60-90 mg en 500 ml SSF a pasar en 4 horas.
Calcitonina
Inhibe la resorción ósea y aumenta excreción renal de calcio. Inicio de acción
a las 4-6 horas y una duración máxima de 48 horas. La principal indicación es la hipercalcemia secundaria a hiperparatiroidismo. Se administra junto a SSF y bifosfonatos. Recomendable realizar test SC de hipersensibilidad previo con 0.1 ml de una solución de 10 UI/ml. Dosis SC o IM: 4-8 UI/kg. Se repite la calcemia a las 6 horas y si es efectivo pautar cada 6-12 horas.
Glucocorticoides
Inhiben la resorción ósea y la absorción intestinal de calcio. La principal
Indicación es la hipercalcemia secundaria a exceso de vitamina D, mieloma, linfoma, sarcoidosis o tuberculosis.
Dosis inicial: hidrocortisona IV 100-300 mg/8-12h o metilprednisolona 40-80 mg/6-8h.
Dosis de mantenimiento: Prednisona VO 20-40 mg/día.
Hemodiálisis
Siempre con estabilidad hemodinámica. Indicada en:
• Contraindicación sobrecarga de volumen: insuficiencia renal severa o ICC.
• Hipercalcemia 18-20 mg/dl o clínica neurológica.
CLÍNICA:
-Valor ionico y velocidad de instauración, crónicas-asintomáticas
DIAGNOSTICO:
-Ca total se modifica si proteínas plasmáticas alteradas.
-Solicitar Ca corregido o aumentar el Ca en 0.8 mg por gramo descendido de proteínas
Tetania: hiperexitabilidad neuromuscular
-Leve: hormigueo peribucal, parestesias de manos y pies y calambres
-Grave: Espasmo carpopedal, laringoespasmo y convulsiones (< 7-7.5 mg/dl
Signos típicos de tetania:
-Chovstek: Contraccion de musculatura facial ipsilateral
-Trousseau: espasmo capopedal
-Lteraciones neuropsiquiatricas: Convulsiones, inestabilidad emocional, ansiedad, depresion, confusion, alucinaciones, psicosis. Reversibles
-Alteraciones cardiovasculares: Hipotension, disfuncion miocardica (reversible), prolongacion del QT, arritmias, paro cardiaco.
-Papiledema: Hipocalcemia grave, hipertension intracraneal, es reversible
TRATAMIENTO:Generalidades
• Dependerá de la severidad de los síntomas y de la causa.
• Objetivo: calcio sérico total corregido > 8 mg/dl.
• Si hay acidosis metabólica corregir primero el calcio y después el pH.
• Si hay alteraciones del magnesio corregir primero el magnesio.
• Sospechar hipomagnesemia ante hipocalcemia no corregida tras 24 horas de tratamiento.
• Si hay hiperfosfatemia corregir primero la hiperfosfatemia.
No administrar calcio con bicarbonato o fosfato juntos
porque forman sales de calcio insolubles.
Hipocalcemia leve o crónica (7.5-8 mg/dl)
• Carbonato cálcico VO a dosis de 1 gr/8h.
• Si no hay mejoría clínica pasar a calcio IV
Hipocalcemia sintomática, aguda grave, QT prolongado
• Indicado el calcio IV:
- Gluconato cálcico al 10% (amp 10 ml con 90 mg de Ca++ elemento).
- Cloruro cálcico al 10% (amp 10 ml con 270 mg de Ca++ elemento), administrar por vía central dada su irritabilidad vascular
Gluconato cálcico
• Dosis inicial: 2 amp en 100 ml de SG 5% a pasar en 20 minutos. El efecto
dura 2-3 horas.
• Dosis mantenimiento: 6 amp en 500 ml de SG 5% a 100 ml/h. Velocidad
inicial 50 ml/h (50 mg/h). Generalmente requieren 0.5-1.5 mg/kg/h. Monitorizar paciente y analítica cada 4-6 horas.