TOMA DE SIGNOS VITALES
son
valores que permiten estimar la efectividad de la circulación, de la respiración y de las funciones neurológicas basales y su réplica a diferentes estímulos fisiológicos y patológicos.
tambien es la
cuantificación de acciones fisiológicas, como la frecuencia (FC), la frecuencia respiratoria (FR), la temperatura corporal (TC), la presión arterial (TA) y la oximetría (OXM), que indican que un individuo está vivo y la calidad del funcionamiento orgánico.
Las principales variables que alteran los signos vitales son:
La edad
El sexo
El ejercicio físico
El embarazo
El estado emocional
Las hormonas
Los medicamentos
El estado hemodinámico
Sus componentes son:
a) PULSO ARTERIAL Y FRECUENCIA CARDIACA
es
la onda pulsátil de la sangre
se origina
en la contracción del ventrículo izquierdo del corazón y que resulta en la expansión y contracción regular del calibre de las arterias
y representa
el rendimiento del latido cardiaco y la adaptación de las arterias.
Las características al palpar el pulso arterial son:
Frecuencia: número de ondas percibidas en un minuto.
Ritmo: el ritmo es normal regular.
-Volumen o amplitud: Normal cuando el puso es fácilmente palpable, desaparece intermitente y todos los pulsos son simétricos
-Elasticidad: capacidad de expansión o deformación de pared arterial bajo la onda pulsátil.
Sitios para tomar el pulso
Pulso temporal (arteria temporal)
Pulso carotideo (arteria carótida)
Pulso braquial (arteria humeral)
Pulso pedio (arteria pedia)
Pulso tibial (arteria tibial posterior)
Pulso apical (en el ápex cardiaco)
Técnica para tomar el puso arterial (radial).
1) El paciente debe estar cómo con la extremidad apoyada o sostenida con la palma hacia arriba.
2) Aplique suavemente las yemas de su dedo índice y medio en el punto en que la arteria pasa por el hueso.
3) Cuente los latidos durante 15, 20 ó 30 segundos y multiplique ese valor por 4, 3 ó 2 respectivamente si el pulso es regular. Si el pulso refleja alguna irregularidad, se debe llevar el conteo durante un minuto completo o incluso más.
4) Registre e interprete el hallazgo y tome las decisiones pertinentes.
Recomendaciones para la valoración del pulso.
Técnica para tomar la frecuencia.
Alteraciones de la frecuencia cardiaca y el pulso.
b) TEMPERATURA CORPORAL
se define como
el grado de calor conservado por el equilibrio entre el calor generado (termogésis) y el calor perdido (termólisis) por el organismo.
en los adultos es:
La temperatura corporal promedio normal de los adultos sanos, medida en la cavidad bucal, es 36.8 ±0.4C.
la temperatura se mide:
a travez de un termómetro clínico
Hay diversos tipos de termometro:
El termómetro convencional de mercurio axilar es de extremo alargado y el rectal es corto y redondeado.
Los termómetros digitales poseen una pantalla de lectura, incorporan un microchip que actúan en un circuito electrónico y es sensible a los cambios de temperatura
El termómetro de oído digital electrónico, que trabaja con una pila de litio y tiene pantalla de lectura, mide la temperatura mediante detección en el conducto auditivo de los rayos infrarrojos que emiten los órganos internos
El termómetro de contacto con la piel con tecnología similar a la anterior, estima la temperatura colocándolo en la frente con tiempo de lectura de 5 segundos
Técnica para tomar la temperatura.
Asegúrese de que la columna de mercurio marque menos de 35C.
Limpie con una torunda alcoholada el termómetro, para desinfectarlo.
Tiempo de coloración:
-Bucal: 3 minutos. En pacientes sin alteración de conciencia.
-Axila o ingle: previamente secas, colocar el termómetro 3 a 5 minutos.
-Rectal: paciente en decúbito lateral con genuflexión de los miembros inferiores, introducir en el recto el termómetro lubricado, esperar 1 minuto.
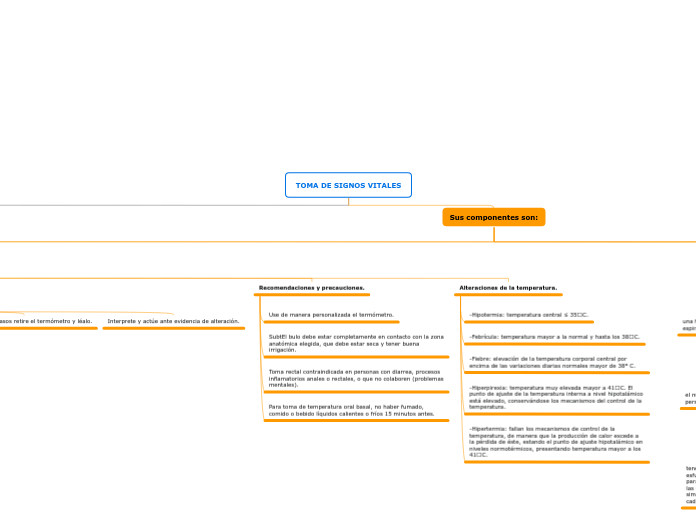
Para todos los casos retire el termómetro y léalo.
Interprete y actúe ante evidencia de alteración.
Recomendaciones y precauciones.
Use de manera personalizada el termómetro.
SubtEl bulo debe estar completamente en contacto con la zona anatómica elegida, que debe estar seca y tener buena irrigación.
Toma rectal contraindicada en personas con diarrea, procesos inflamatorios anales o rectales, o que no colaboren (problemas mentales).
Para toma de temperatura oral basal, no haber fumado, comido o bebido líquidos calientes o fríos 15 minutos antes.
Alteraciones de la temperatura.
-Hipotermia: temperatura central ≤ 35C.
-Febrícula: temperatura mayor a la normal y hasta los 38C.
-Fiebre: elevación de la temperatura corporal central por encima de las variaciones diarias normales mayor de 38º C.
-Hiperpirexia: temperatura muy elevada mayor a 41C. El punto de ajuste de la temperatura interna a nivel hipotalámico está elevado, conservándose los mecanismos del control de la temperatura.
-Hipertermia: fallan los mecanismos de control de la temperatura, de manera que la producción de calor excede a la pérdida de éste, estando el punto de ajuste hipotalámico en niveles normotérmicos, presentando temperatura mayor a los 41C.
c) FRECUENCIA RESPIRATORIA
comprende
una fase de inspiración y otra de espiración.
es
el número de veces que una persona respira por minuto.
es importante:
tener en cuenta también el esfuerzo que realiza la persona para respirar, la profundidad de las respiraciones, el ritmo y la simetría de los movimientos de cada lado del tórax.
Técnica para valorar la frecuencia respiratoria mediante inspección.
Lo más cómodo posible y sin alertar al paciente mire y cuente los movimientos torácicos (expansión torácica).
Cuente durante 30’’ y multiplique este valor por 2 si la respiración es regular. Controle durante 1 minuto o más tiempo si es necesario, en pacientes con respiración irregular.
Registre el dato, interprete y actúe según el hallazgo.
Técnica para valorar la frecuencia respiratoria mediante auscultación.
Colocar al paciente en sedestación.
De acuerdo a la proyección anatómica de los pulmones en el tórax colocar el diafragma del estetoscopio sobre la pared torácica.
Registre el dato, interprete y actúe según el hallazgo.
Hallazgos anormales de la frecuencia respiratoria.
-Bradipnea: lentitud en el ritmo respiratorio. En el adulto FR menor de 12 respiraciones por minuto.
-Taquipnea: aumento en el ritmo respiratorio persistente, es un respiración superficial y rápida. En el adulto FR mayor de 20 respiraciones por minuto.
-Hiperpnea: respiración profunda y rápida de frecuencia mayor a 20 respiraciones por minuto en el adulto.
-Apnea: ausencia de movimientos respiratorios.
-Disnea: sensación subjetiva del paciente de dificultad o esfuerzo para respirar. Puede ser inspiratoria (tirajes) o espiratoria (espiración prolongada).
-Respiración de Kussmaul: respiración rápida (FR mayor de 20 por minuto), profunda, suspirante y sin pausas.
-Respiración de Cheyne-Stoke: hiperpnea que se combina con intervalos de apnea. En niños este patrón es normal.
-Respiración de Biot: extremadamente irregularidad en la frecuencia respiratoria, el ritmo y la profundidad de las respiraciones.
d) PRESION ARTERIAL
resulta
de la fuerza ejercida por la columna de sangre impulsada por el corazón hacia los vasos sanguíneos.
esta determinada
La presión arterial está determinada por el gasto cardiaco y la resistencia vascular periférica.
Características de la presión arterial.
El corazón expulsa toda la sangre que fluye hacia a él
sin crear estancamiento sanguíneo excesivo en los vasos, esto ocurre dentro de los limites fisiológicos.
Cuanto mayor sea la presión de llegada que obliga a pasar la sangre de las venas al corazón,
Tanto mayor será el volumen de sangre expulsada; la presión arterial se eleva durante la sístole y disminuye durante la diástole.
Esfigmomanómetros.
CONSTAN
de un manquito con una bosa de goma comunicada con el sistema de medición
QUE
se puede inflar para ejercer presión sobre una arteria susceptible de colapsar y que está forrada con una funda
LAS
presiones se registran en una escala que puede ser de mercurio, un reloj o una pantalla, según el sistema usado
Técnica para la toma de presión arterial con esfigmomanómetro aneroide.
Idealmente el paciente debe estar descansado, acostado o sentado.
Colocar el tensiómetro en una mesa cercana, de manera que la escala sea visible.
Fijar el brazalete alrededor del brazo, previa selección del manguito de tamaño adecuado con el borde inferior 2.5 cm.
Palpe la arteria radial, insufle en forma continua y rápida hasta el nivel que deje de percibir el pulso: esto equivale a presión sistólica palpatoria.
Desinfle totalmente el manguito en forma rápida y continua. Espere 30´´ antes de reinsuflar.
Colocar el estetoscopio en posición de uso, en los oídos con las olivas hacia delante
Con las puntas de los dedos medio e índice, localizar la pulsación más fuerte, colocando el estetoscopio en este lugar, procurando que éste no quede por abajo del brazalete,
Mantener el estetoscopio sobre la arteria.
Aflojar cuidadosamente la válvula y dejar que el aire escape lentamente (2 a 4 mmHg por segundo).
Siga abriendo la válvula para que el aire escape lentamente y mantener la mirada fija en la columna de mercurio.
Abrir completamente la válvula, dejando escapar todo el aire del brazalete y retirarlo.
Repetir el procedimiento para confirmar los valores obtenidos ó bien para aclarar dudas.
Registrar las anotaciones correspondientes y tomar las conductas pertinentes a los hallazgos
Ruidos de Korotkoff
Los ruidos se oyen sobre una arteria, por debajo de un manquito que está siendo desinflado, y consisten en una especie de toque y de un soplo.
Primera fase: corresponde al inicio del ruido, que gradualmente aumenta de tono e intensidad. Constituye la presión arterial sistólica.
Segunda fase: el toque es seguido de un soplo
Tercera fase: consiste del toque solamente y en ella éste es fuerte y de tono alto. El soplo está ausente
Cuarta fase: cuando el toque anterior cambia a un tono bajo y pierde intensidad. Este punto corresponde a la presión arterial diastólica en mujeres embarazadas y niños
Quinta fase: desaparición del ruido. Corresponde la
presión arterial diastólica en adultos.
Técnicas para intensificar los ruidos de Korotkoff.
Existen tres procedimientos para aumentar la intensidad de los ruidos:
Inflar rápidamente el manguito
Levantar el brazo para que la sangre venosa fluya antes de inflar el manguito.
Hacer que el paciente abra y cierre rápidamente el puño 8 a 10 veces después que el manquito haya sido inflado.
Valor diagnóstico de los ruidos de Kortkoff
Hoyo auscultatorio : Cuando la segunda fase puede estar ausente y haber en consecuencia un periodo de silencio entre la primera y la tercera fases
-Insuficiencia aórtica: Se hace evidente la ausencia de la quinta fase, ya que el ruido se prolonga hasta llegar a cero.
Pulso alternante : Si el paciente se queja de disnea, si el corazón está hipertrofiado en cierta medida, y especialmente, si se escucha un ritmo de galope el examinador debe investigar la presencia de pulso alternante.
COMPETENCIAS QUE SE ADQUIEREN EN LA PRÁCTICA.
Comenzar a establecer en el alumno las bases de la relación médico-paciente.
Conocer los conceptos básicos de signos vitales y su aplicación clínica.
Pensamiento crítico, juicio clínico, toma de decisiones y manejo de información
Comunicación efectiva.
Profesionalismo, aspectos éticos y responsabilidades legales.