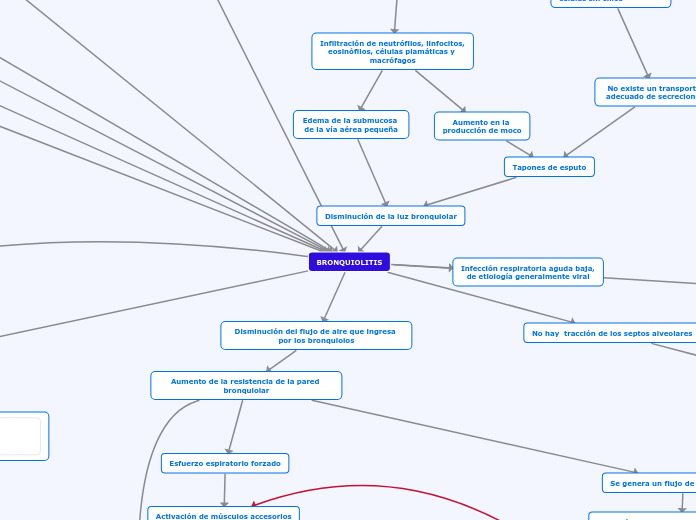
BRONQUIOLITIS
En casos no controlados
Hay disminución menor a 90% de la saturacion (HIPOXEMIA)
hospitalizacion
50% de los hospitalizados con V sincitial
Presentar daño mayor del epitelio
presentar episodios subsecuentes
Sibilancias y niveles altos de anticuerpos IgE y liberacion de celulas mediadoras de la inflamacion
Alteración de las vias neurales
Hiperreactividad Bronquial
Presentar asma
El virus respiratorio sincitial (VRS)
Rinovirus
Bocavirus humano (HBoV)
Adenovirus
Parainfluenza
Virus
de la gripe flotante
Niños < 2 años
Disminución de la luz bronquiolar
Etapas del desarrollo pulmonar
Embrionaria (3-7 semanas)
Se origina el brote pulmonar alrededor del día 24-26 de gestación
A partir de células epiteliales del
endodermo del intestino primitivo
Forma todo el epitelio del árbol respiratorio
Regula la ramificación del árbol traqueobronquial
Vías aéreas centrales
Tráquea y bronquios mayores
Parénquima
Generación 23, alvéolos (esto ocurre NO ocurre en esta etapa del desarrollo embrionario)
El cartílago, músculo liso, tejido conectivo
y vasculatura pulmonar
Tejido de la cresta neural, y las placodas ectodérmicas
Tejido mesenquimal
Mesodermo
Desarrollo de las vías aéreas mayores
Aparición de circulación pulmonar (vasculogénesis)
Desarrollo del árbol bronquial hasta nivel de
bronquíolos terminales (preacinar)
Pseudoglandular: 7-17 semanas
La vasculatura se ramifica siguiendo a la
vía aérea (VA)
Formación de acinos
Crecimiento del lecho capilar (angiogénesis)
Diferenciación epitelial,
Canalicular: 17-27 semanas
Sacular: 28-36 semanas
Formación de los espacios aéreos transitorios
Depósito fibras elásticas en futuros septos secundarios

Alveolar: 36 semanas a 2-3 años postnatal
Aparición de septos secundarios
Maduración microvascular 0 - 3 años
Adelgazamiento de la pared interalveolante
Fusión de la bicapa capilar a una singular
Hiperplasia activa 0 - 3 años
Aumenta el número de alvéolos
Poco cambio en su tamaño
Hipertrofia 3 - 8 años
Aumento del tamaño alveolar, con crecimiento celular mayor al corporal
Los bronquiolos terminales se dividen
Infección respiratoria aguda baja, de etiología generalmente viral
Bronquiolos respiratorios y ductos alveolares en forma de
sacos
Formación de capilares
Se establece la barrera alveolo-capilar
Área disponible
para el intercambio gaseoso
Neumocitos tipo II
El surfactante
Resiste y suprime producción de interferón
Los que a su vez generan
3 sáculos
Inmadurez de la respuesta inmune del lactante
Sáculos terminales
> Tamaño de la VA periférica
> superficie para el intercambio gaseoso
Los neumocitos tipo II aumentan
el número de cuerpos lamelares
Replicación del virus y no existe rta antivírica eficiente.
Diferenciación
hacia neumocitos tipo I
Mayor vulnerabilidad infección aguda
Preparación para la etapa alveolar
Alvéolos comienzan a
aparecer después de las 30 semanas
Épocas de invierno
Adquisición y propagación del virus a través de la mucosa respiratoria
Marcada proliferación de
tipos celulares
Células mesenquimáticas
Desarrollo de pequeños vasos pre y post capilares
Depositan la matriz extracelular
> # de neumocitos tipo I y II
Forman nuevos alvéolos
Formación de nuevos capilares por angiogénesis
> tamaño de las venas y arterias proximales
Aumento de flujo y volumen sanguíneo
> Superficie de
intercambio gaseoso
Fusión de células infectadas con células no infectadas
Preparación de las células de la
VA que responderán al ambiente extrauterino
Llegada del virus al epitelio del tracto respiratorio
Necrosis epitelial
Destrucción de las cilias
Respuesta inflamatoria
Edema de la submucosa de la vía aérea pequeña
Crecimiento posnatal
Formación de alvéolos aceleradamente en los primeros meses de vida
Bronquiolos G 12-16
Bronquiolos terminales
Bronquiolos respiratorios G 17-19
Conductos alveolares G 20-22
Lóbulos primarios
Sacos alveolares G 23
Desarrollo del parenquima pulmonar
Aumento en la producción de moco
Regeneración epitelial con
células sin cilios
No existe un transporte adecuado de secreciones
Tapones de esputo
Obstrucción de la salida de aire del pulmón a nivel bronquiolar
Pico de máxima incidencia
en primavera y otoño
Tipo A
Tipo B
Tipo C
Se asocian con mayor gravedad clínica
Antecedentes maternos de asma o atopia
Disminución capacidad inspiratoria
Antecedentes de tabaquismo materno o paterno
Afecta predominantemente a lactantes menores de 12 meses de edad
Metapneumovirus (hMPV)
Afecta principalmente niños de 3 y 4 años
Tiene similitudes desde el punto de
vista virológico con el VRS
Grupo B
No se detecta en niños sanos
sin síntomas respiratorios
A1
A2
B1
B2
Grupo A
Virus ADN
> Riesgo en niños de
entre 6 meses y 2 años
> Riesgo en niños de
entre 3 meses y 5 años
Frecuencia durante todo el año
Infecta principalmente células epiteliales de mucosas del tracto respiratorio
Virus ARN
> Frecuencia en niños < 1 año- 4 años
Virus ARN
Virus ARN
Virus ARN
Causan varias enfermedades respiratorias
CLASIFICACIÓN DE LA SEVERIDAD
Aumento de la capacidad residual funcional
Hiperinsuflación alveolar
Aplanamiento del diafragma
Pérdida de su eficacia durante la contracción
Aumento del trabajo respiratorio
Horizontalización de las costillas
Aumento de las dimensiones anteroposterior y transversal del tórax
Pérdida de la función de los intercostales externos


Aumento de la resistencia de la pared bronquiolar
Disminución del flujo de aire que ingresa por los bronquiolos
Esfuerzo espiratorio forzado
Activación de músculos accesorios
Espiración
M. escaleno anterior, medio e inferior
M. esternocleidomastoideo
M. pectorales, mayor y menor
Trapecio
Serratos
M. recto abdominal
M. oblicuos, externo e interno
M. transverso abdominal
M. intercostales internos
Inspiración
Presión intrapleural positiva
Disminución de la presión de retroceso elástico alveolar
< distención en el alveolo

Vías aéreas pequeñas no se mantienen abiertas debido a que no tienen soporte cartilaginoso
No hay tracción de los septos alveolares
Alteración de la relación V/Q
Atrapamiento de aire a nivel alveolar
Dificultad del alvéolo para vaciarse a lo largo de la fase espiratoria
Aumento del volumen residual
Aumento del volumen de reserva espiratorio
Disminución volumen de reserva inspiratorio
Disminución del volumen corriente
Hipoventilación
Aumento de la frecuencia respiratoria
Aumento de PaCO2
Hipercapnea
Acidosis Respiratoria
Compresión dinámica
Se genera un flujo de aire turbulento
Gradiente de presión efectivo
Vibración en las paredes de las vías aéreas
Sibilancias
Presión alveolar menos la presión intrapleural (que equivale a la presión de retroceso elástico alveolar)
Aumento de la resistencia de la VA
Disminución de la tensión generada en los músculos agonistas de la respiración
Desventaja mecánica
Alteración de los flujos de aire
No llega el suficiente oxigeno para el intercambio gaseoso
Disminución del brazo de potencia
Aumento del brazo de resistencia
DOLOR

Subtema
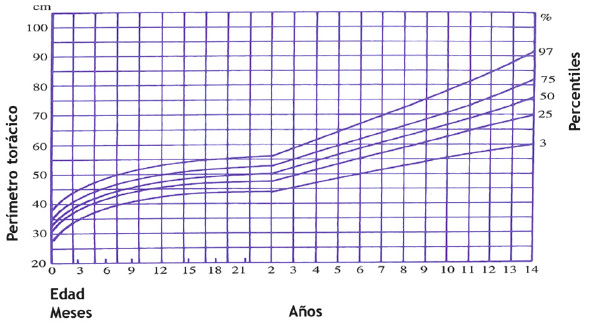
Características antropométricas
Percentiles de perímetro torácico. Distribución normal de la circunferencia torácica desde el nacimiento a los 14 años. Antes de comparar en esta gráfica los valores desde los 2 a los 12 años, al perímetro medido se sumará en el varón 1 cm; y en mujer, se restará 1.


Ventilación Respiración
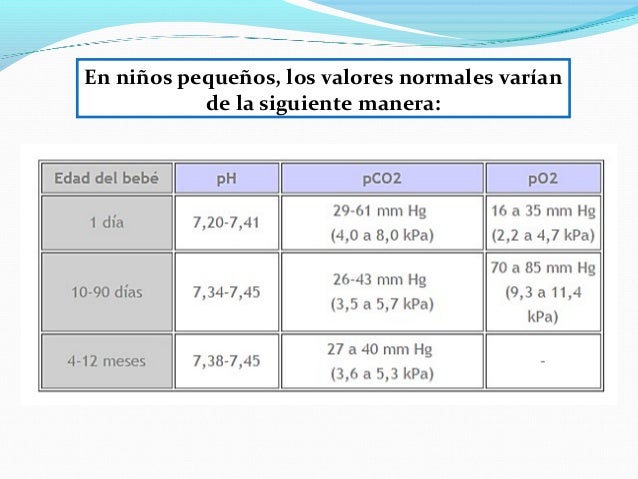
Toma de gases arteriales
Esta categoría proponemos evaluarla indirectamente con el examen de radiografía del tórax, puesto que, aunque allí no podemos determinar la fuerza, potencia y resistencia del músculo diafragma, si podemos observar los diámetros anteroposterior y transversal de tórax, que a su vez son indicadores del estado del diafragma; ya que si estos aumentan hay una horizontalización de las costillas, lo que conlleva a un aplanamiento del músculo diafragma y por ende una pérdida de eficiencia durante su contracción, por lo que se ve disminuida su capacidad de extensibilidad y contractibilidad.
Desempeño Muscular