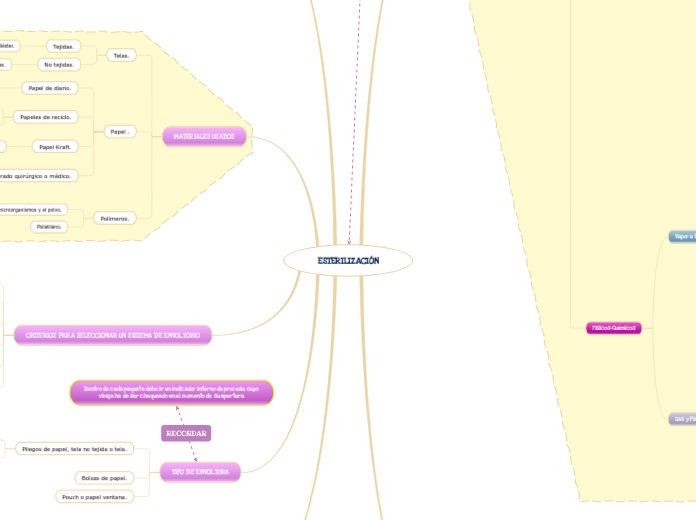
Dentro de cada paquete debe ir un indicador interno de proceso, cuyo viraje ha de ser chequeado en el momento de su apertura.
Es el contener el instrumental, campos, accesorios o equipos y protegerlos de la contaminación por suciedad, polvo y bacterias.
Proceso por el cual se obtiene un producto libre de microorganismos vivos, icluídas las esporas bacterianas.
ESTERILIZACIÓN
CLASIFICACIÓN DE SPAULDING
Artículos no críticos.
Desinfección de nivel intermedio o bajo.
Fonendoscopios, Esfingomanómetros y manguitos.
Colchones.
Ropa de cama.
Termómetro.
Artículos semicríticos.
Desinfección de Alto Nivel.
Anestesia.
Equipos de asistencia respiratoria.
Endoscopios.
Artículos críticos.
Siempre estériles.
Prótesis.
Catéteres.
Sondas cardíacas.
Instrumental quirúrgico.
ALMACENAMIENTO
El material estéril debe ser rotulado con fecha de vencimiento y número de lote, para su rotación de stock y control.
Muchos establecimientos tienen en cuenta las recomendaciones del CDC.
La validez de la esterilidad está condicionada a los eventos a los que el material está expuesto.
TIPO DE ENVOLTURA
Pouch o papel ventana.
Bolsas de papel.
Pliegos de papel, tela no tejida o tela.
Tipo rectángulo.
Tipo sobre.
CRITERIOS PARA SELECCIONAR UN SISTEMA DE ENVOLTORIO
Facilidad de manipuleo.
Los materiales no tejidos para envoltorio deben ser fáciles de manipular durante todos los procesos para su uso.
Memoria.
Habilidad para mantenerse donde es puesto.
Repelencia.
El envoltorio debe ser repelente a los líquidos como agua o soluciones salinas. Además, debe demostrar resistencia y repelencia s los alcoholes.
Pelusa o partículas.
Material que tenga un coeficiente cero de desprendimiento de micropartículas o pelusas.
Fortaleza.
Resistencia al estallido, desgarro y abrasión.
Porosidad/Permeabilidad.
Debe permitir que el agente esterilizante penetre y salga del paquete.
MATERIALES USADOS
Polímeros.
Polietileno.
Barrera absoluta contra los microorganismos y el polvo.
Papel .
Papel grado quirúrgico o médico.
Pasta de celulosa importada de los países nórdicos.
Ideal para la esterilización .
Papel Kraft.
Papel de resistencia y buena barrera antimicrobiana.
Papeles de reciclo.
Papel madera.
Papel sulfito.
Papel de diario.
Muy poca resistencia al desgarro y de pésima calidad.
Telas.
No tejidas.
Celulosa más fibras sintéticas.
Tejidas.
Algodón y algodón poliéster.
MATERIALES DE EMPAQUE
Relación costo/beneficio positivo.
No tóxico (tintas, fibras, pelusas).
Resistente a los líquidos.
Que no reaccione con el material que se empacará.
Que no reaccione con el agente esterilizante.
Que no desprenda fibras ni partículas.
Resistente a la rotura.
Resistente a la entrada de microorganismos.
Permeable al agente esterilizante.
MÉTODOS DE ESTERILIZACIÓN
Físicos-Químicos
Gas y Plasma
Plasma de peróxido de hidrógeno.
Compatibles con materiales sensibles a la húmedad.
Ausencias de residuos tóxicos, fácil instalación, rapidez del proceso.
No es corrosivo para metales y es compatible con una gran cantidad de materiales.
NO apto para material que contenga CELULOSA, como algodón, papel y madera.
El esterilizador opera mediante la inyección de plasma y por medio de emisión de energía de radiofrecuencia.
Posteriormente se corta la radiofrecuencia y se vuelve a la presión atmosférica por la introducción de aire filtrado.
Requiere empaques especiales sin celulosa en su composición.
No se pueden esterilizar materiales derivados de la celulosa.
Tiene poco poder de penetración.
Peróxido de hidrógeno vaporizado en solución acuosa al 58% al estado plasma.
Sinergismo entre la acción oxidante del peróxido de hidrógeno en estado vapor y la actividad alquilante de los radicales libres.
Es útil para la esterilización de equipos y materiales que no resisten altas temperaturas.
Vapor a baja temperatura
Ventajas
Rapidez, ausencia de residuos tóxicos, fácil instalación
Tiene amplio espectro biocida (virus, hongos, bacilo de la tuberculosis, etc.)
Este método también requiere que se trabaje con un sistema automatizado para evitar y prevenir la exposición laboral
Su acción esporicida es baja temperatura ambiente, por lo que se combina con el calor a temperatura de 50° a 75° C
Semejante al ETO, por aniquilación de átomos de hidrógeno de grupos de proteínas, enzimas
Gas incoloro, con olor picante, altamente soluble en agua, que reacciona con ella produciendo FOMALINA
Desventajas
El FO es un producto tóxico considerado cancerígeno y mutagénico.
Incompatibles con materiales sensibles a la húmedad.
La esterilización se produce por la acción del FO en presencia de vapor saturado
Se obtiene haciendo pasar la solución a través de un vaporizador. Tiene 4 etapas:
Lavado de la cámara
Etapa húmeda
Inyección de FO
Eliminación de aire
Gas de vapor de Formaldehído (FO) o Vapor a baja temperatura con Formaldehído (VBTF)
Químicos
Gaseoso
Óxido de Etileno.
No hay indicadores químicos que puedan monitorear la concentración de ETO en un ciclo.
Proceso lento, requiere control ambiental y control residual en los materiales.
Altamente tóxico.
Indicado para materiales sensibles al calor.
Sustancia con gran poder de difusión y penetración.
Etapas de la esterilización por ETO.
Acondicionamiento y humidificación.
Ingreso del gas.
Exposición al gas.
Evacuación.
Aireación.
Reacciona con el agua para formar ETILENGLICOL.
Evitar y prevenir exposiciones para la salud del personal.
Es necesario monitorear los niveles del gas en el cuarto.
Debe tener 10 cambios de aire por hora, estar a 21° C, y tener una humedad relativa de 50%.
Si alguna persona presenta hipersensibilidad al ETO debe evitar su exposición.
El sistema de ventilación debe expulsar el aire directamente hacia el exterior.
Se volatiliza formando un compuesto gaseoso, inflamable y explosivo.
Destruye los microorganismos por aniquilación.
Líquidos
Ácido peracético.
El ciclo puede ser durar 25 y 30 min.
combinado al 35% con peróxido de hidrógeno y con soluciones neutralizantes, está indicado para material sumergible.
Inflamable, solución muy corrosiva e inestable.
Considerado como un Derivado del peróxido de hidrógeno.
Son difíciles de controlar, con una gran probabilidad de recontaminación durante el enjuague o secado.
Formaldehído.
Se utilizan para los materiales de hemodiálisis.
La esterilización se consigue a la concentración del 8% por 24hs de inmersión.
Alta toxicidad.
Peróxido de hidrógeno.
Muy corrosivo cuando se utiliza instrumental delicado.
en concentración del 6% es esporicida.
Desinfectante muy poco utilizado.
Glutaraldehído.
Fáciles de usar, son relativamente no corrosivos.
Amplio espectro de actividad antimicrobiana.
La duración del tiempo de contacto para esterilizar es de 10 hs. aprox.
Se utiliza como desinfectante de Alto Nivel.
Inmersión hecha de forma manual será siempre el último método de elección.
Físicos
Calor húmedo.
No apto para aplicar en materiales que no soporten las condiciones del proceso.
Es considerado el método más económico, rápido y sin efectos adversos por no dejar residuos del agente esterilizante.
El mecanismo de acción es por desnaturalización de las proteínas. La eficiencia del vapor como esterilizante depende de: la humedad, el calor, la penetración, la mezcla de vapor y aire puro.
Esterilizadores de pre-vacío.
Indicadores de uso.
Gomas y Plásticos termorresistentes.
Líquidos.
Vidrios o cristal.
Metales.
Textiles.
Los períodos de esterilización son menores debido a la rápida remoción de aire tanto de la cámara como de la carga.
Funcionan a temperaturas de 121° C a 132° C .
Constituye un sistema mucho más eficiente que otros.
Autoclaves de desplazamiento de gravedad o gravitacional.
El tiempo de penetración es prolongado por la incompleta salida del aire y, los tiempos de esterilización es mayor.
Proceso muy lento y favorece la permanencia residual del aire.
Calor seco
Desventajas.
Requiere largos períodos de exposición, proceso dificultoso de validar, acelera la destrucción del instrumental.
Ventajas.
Permite esterilizar aquellos materiales, que no pueden ser procesados por calor húmedo.
elimina microorganismos por coagulación de las proteínas. Se usa generalmente a 170° C durante 60min o 150° C durante150min.
Estufa de convección mecánica.
Menos tiempo y ofrece un equilibrio térmico.
Indicaciones de uso.
Líquidos y sustancias liposolubles e hidrófugas como aceites, siliconas, parafina, vaselina, cremas y polvos de talco.
Agujas, jeringas de cristal, tubos, pipetas de vidrio, polvos estables al calor.
instrumentos cortantes y de acero inoxidable.
Estufa de convección por gravedad.
Proceso más lento y menos uniforme.