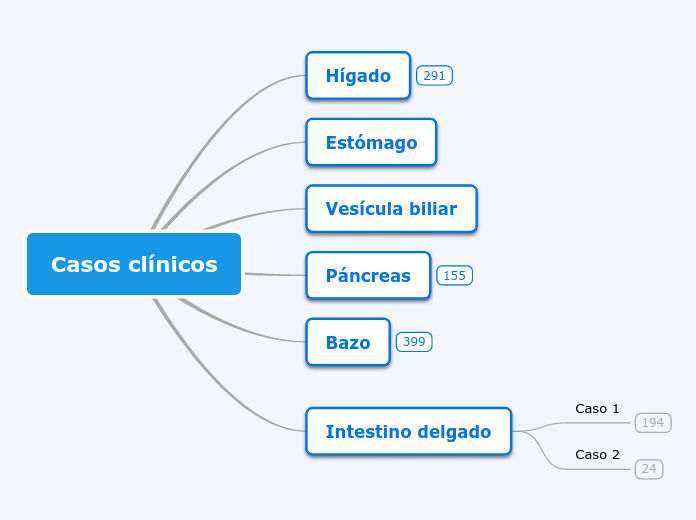
Casos clínicos
Intestino delgado
Tasa de supervivencia a 5 años
Distante
64%
Regional
71%
Localizado
No hay señales de propagación fuera de colon o recto
Hombre de 60 años, con antecedentes de cambio en el hábito intestinal y pérdida de peso. Durante evaluación por colonoscopia se documenta una masa de 5 cm en el colon ascendente compatible con adenocarcinoma de colon. Estudios de extensión con TAC abdominal y de tórax son negativos. ACE preoperatorio es de 9,6 ng/dl (VN 0.2 – 4 ng/dl). Se practica una hemicolectomía derecha. El reporte final de patología indica:
COLON DERECHO. COLECTOMIA
- ESTADO NODAL
CATORCE GANGLIOS LINFÁTICOS LIBRES DE COMPROMISO TUMORAL (0/14).
- INVASIÓN VASCULAR, PERINEURAL Y LINFÁTICO
NO EVIDENTE.
- BORDE DE SECCIÓN
PROXIMAL Y DISTAL LIBRES DE COMPROMISO TUMORAL.
- NIVEL DE INFILTRACIÓN
HASTA TEJIDO GRADO PERICOLICO.
- GRADO DE DIFERENCIACIÓN
MODERADAMENTE DIFERENCIADO.
- TIPO DE TUMOR
ADENOCARCINOMA INFILTRANTE, ULCERADO.
Seguimiento
Si CA
Visita de seguimiento que incluya exploración física, y prueba de antígeno carcinoembrionario/6 meses por 5 años
TC de tórax y abdomen, cada año, durante 3 años
Cita médica al final del tratamiento
8-12 semanas
Colonoscopia de seguimiento, aproximadamente un año después de la cx inicial
Realizar cada 5 años si los resultados de la anterior son normales
Riesgo
Alto
Cada 2 años
Colonoscopia 21 años
Desde la pubertad cada 2 años
Enfermedad inflamatoria
CA no polipósico hereditario
Moderado
Antecedente de CA
Antes de los 60 años
CA previo
Pólipo adenomatoso previo
Cada 3 años
Dentro
A los 40 años
FR a los 50 aos
Dentro del años de la resección
Al momento del diagnóstico
Promedio
Intérvalo
Colonoscopia
Cada 10 años
Enema con bario
SOH + RSC
Cada 5 años
Edad de comienzo
50 años
Procedimiento
Rectosigmoidoscopia por examen total de Colon
Sangreo oculta en heces
Ningún otro FR
Edad >50 años
Tabaquismo
Severidad mayor
Si paciente tiene hábito tabáquico
Disminuye elasticidad
Aumenta resistencia
Disminuye flujo sanguíneo
Aumenta riesgo de aparición de divertículos nuevos
Manejo comorbilidades
HTA
Pared débil
Favorece aparición de diverticulos
Consumo de agua
Ejercicio
Si síntomas
Mesalazina
1,6g/día
Prebióticos
Lactobacillus casei
Rifaximina
40mmg/12h por 7 días/mes
Rica en frutas y vegetales
Mín 32 gde fibra/día
Administración de antiespasmódicos o anticolinérgicos
Puede ser útil en el alivio de síntomas superpobibles a los de un SII
No estudios controlados, que avalen su utilización en ausencia de síntomas
Diagnóstico incidental
No requiere tratamiento farmacológico ni seguimiento clínico alguno
TODOS los pólipos en el intestino DEBEN ser resecados en su TOTALIDAD
Clasificaciones
Kikuchi
Probabilidad de metástasis a ganglios
Sésil
Haggitt
Grado 4
Colectomía
Adenocarcinoma
Pediculado
Paris
No polipoideas
Polipoideas
Sociedad japonesa
Deprimidas
Planas
Protruyentes
Tejido normal
CA colorrectal sin poliposis hereditario
Riesgo indefinido de CA colorrectal del 70-80%
Debido a mutación del gen reparador de errores de emparejamiento de la línea germinal
Poliposis adenomatosa familiar
Neoplasia
Riesgo de CA colorrectal cercano al 100%
Progresión del tumor
Inicio del tumor
Acelerado
Debido a mutación APC de la línea germinal
MYH
Reparación de ADN por daños oxidativos
Evolución
Metástasis
Otros cambios?
Adenoma tardío
p53
Adenoma intermedio
DCC
Adenoma temprano
K-RAS
Focos aberrantes de displasia en las criptas
Epitelio normal del colon
APC
Tiempo progresión adenoma
1-3 años
Adenoma intermedio a Carcinoma
5-10 años
Histología
Carcinoma
Mutaciones adicionales
Alteraciones cromosómicas graves
Telomerasas
Muchos otros genes
Acumulación de mutaciones en genes que regulan crecimiento, diferenciación y/o apoptosis
Serrado sésil
Inestabilidad de microsatélites
Fenotipo mutador
Pérdida homocigota de genes supresores tumorales adicionales
Sobreexpresión de COX-2
p53 en 17p13
LOH en 18q21
SMAD 2 y 4
Mutaciones de protooncogenes
K-RAS en 12p12
Lesión microsatélite
Terapia biológica
Mejor resultado
Mucosa en riesgo
Anomalías de la metilación
Inactivación de alelos normales (<>)
APC
B-catenina
Alteración del segundo alelo por LOH, mutaciones o metilación de promotores
Colon normal
Mutaciones en línea germinal o somática de los genes de reparación de errores del ADN
MLH1, MSH2
(MSH6, PMS1, PMS2)
Mutaciones de línea germinal (heredada) o somática (adquirida) de genes supresores de tumores (<>)
APC en 5q21
Términos
Adenoma
Tumores de colón
80-90% asientan en adenoma de Colón
Tubulovellosos
Riesgo intermedio de CA
22% de probabilidad
Resecar
No
8 veces > probabilidad de CA
Si
2.3 veces > probabilidad de CA
Tubular
35% de CA
Velloso
<1cm
5% de CA
>2cm
50% de CA
Pólipos
8% a 10 años
25% a los 5 años
>1cm
Riesgo de CA
Bazo
TC al egreso
Reposo
2 semanas de cuidados en casa
3-7 días posterior ingreso
Dieta
Depende de tipo de lesión
Grado de lesión +1
Periodo de reposo
No hay inconveniente con movilizacion sin embargo el bazo puede sangrar si este paciente se moviliza por lo tanto debe MANTENER REPOSO + CONTROL
TC de control
Dolor, marcadores sugestivos en paraclinicos
A pesar de que no requirió manejo Qx es necesario unos cuidados
Neumoperitoneo espontáneo
En ausencia de trauma puede ser secundario a perforación intestinal
Neumoperitoneo espontáneo - TAREA
Lesion diafragmática
Síndrome poroso del diafragma
Region paraesternal no provee un sello hermético entre toráx y abdomen lo que permite una fuga de aire --> siempre y cuando haya lesion pulmonar
Perforación de víscera hueca
Peritonitis secundaria
Absceso hepático
Indicaciones de manejo qx y no qx
Anticoagulación profiláctica
Si no es posible toma de más imágenes diagnósticas
Inestabilidad hemodinámica
Laparotomía
Dado el hallazgo de neumoperitoneo
Clasificación lesiones esplénicas
AAST
Grado II
Hematoma de 1-3cm
50% subcapsular sin daño a vasos trabeculares
Manejo no qx
Paciente no tiene sangrado activo
No es necesario fijarlo
Matriz muy costosa pero muy buena
Arteriografía con embolización?
Individualizar el caso, sin embargo si está contemplado para el grado
Conservador
Periodo de inmovilidad
Reposo relativo
UCI o UC Intermedios
Medición de hematocrito en serie
Exámenes abdominales en serie
Observación o monitoreo intrahospitalario
Se solicita
Uroanálisis
BHCG
Negativa
14,5
8000
Una vez resuelta esta entidad se realiza revisión secundaria encontrando abdomen con dolor en el flanco izquierdo sin irritación peritoneal ni distensión. Se solicita entonces una TAC abdominal con los siguientes hallazgos
Lesión de órgano sólido
Neumoperitoneo
Lesión hipodensa
Hemotórax izquierdo
Al ingreso
En la Revisión primaria se realiza
Rx pelvis
Rx cervical
E
Signo de cinturón de seguridad.
D
Isocoia normoreactiva
Glasgow
15/15
C
B
Disminución de ruidos respiratorios en hemitórax izquierdo
Excursión diafragmática simétrica
A
FiO2
21%
SatO2
92%
Tráquea
Central
Vía aérea
Permeable
Mujer de 32 años. Hace 12 horas presenta traumatismo abdominal izquierdo cerrado en accidente de tránsito y traumatismo torácico ipsilateral.
Caso 3
Púrpura trombocitopénica inmunológica
Se realiza resección de órgano que genera afectación
Falla del tratamiento
Resección incompleta del tejido
Rituximab
Ayuda postesplenectomía
En un principio hay que agotar las primeras líneas de tratamiento
Recomendaciones POP
Monitorización plaquetas
Evitar asistir a UCI o exponerse a infecciones (Salmonella, Shiguella)
ATB profiláctico
Evitar ambientes de alto riesgo
Vacunas
Preparación
6 unidades de plaquetas al inicio de la cx
Luego del pinzamiento
Resto de transfusión
Cx con alto riesgo de sangrado
Riesgos
OPSI
Mediante antibiótico profiláctico, se puede prevenir
Incapacidad del cuerpo para controlar mo
Secundario a estado de asplenia
Falla orgánica múltiple
Acompañado de hipotensión
Complicación
Letal
Infrecuente
Infección por encapsulados
Curativo/terapéutico
Paleativo
Manejo de dolor
Fisiopatología
Polaridad celular
Plaquetas viajan a periferia
Plaquetas
Extravasación de contenido
Secundario a fragilidad
No adhesión a todas las paredes
Vasos más periféricos frágiles
No indemnidad de vasos
Filtración de GR
Muchos vasos
Sangrado evidente
Sangrado espontáneo
Descenso de plaquetas
Características
Petequias en miembros inferiores y abdomen
Sangrado gingival frecuente
Epistaxis
Metrorragia
Antecedente de PTI
Recuento de megacariocitos elevado
Esplenectomía
No respuesta médica
Inmunoglobulina
Prednisona
Asintomático y recuento <30.000
Seguimiento del paciente
Ha requerido manejo con Prednisona, Danazol y Gamaglobulina con pobre respuesta.
Biopsia médula ósea
Aumento en recuento de megacariocitos
Tiempo de sangría
Prolongado
66 fL
4,2
7000
90/60 mmHg
Lúcida, palidez cutánea, anictérica
Mujer de 17 años con antecedente de PTI desde hace 4 años. Presenta crónicamente metrorragia, epistaxis ocasional y sangrado gingival frecuente. Actualmente se encuentra hospitalizada por múltiples petequias en miembros inferiores y abdomen.
Analgesia
Trombosis venosa
Resección de vasos cortos en gastrectomia vertical
Lesión directa sobre la arteria esplénica
Anatomía
Irriagación
Vasos cortos
En curvatura mayor
Al resecarla se seccionan
Retiro flujo directo a bazo
Isquemia
Arteria esplénica
La arteria lienal o esplénica es la rama mayor del tronco celíaco y describe un recorrido tortuoso por el borde posterosuperior del cuerpo y cola del páncreas. En su recorrido emite la arteria gastro-omental izquierda para luego dividirse en un número de ramas que puede ser de 56; dos de ellas alimentan la curvatura mayor del estómago, la arteria polar superior emite los vasos cortos al estómago e irriga el polo superior del bazo, y las restantes van directamente al bazo.
Al llegar al bazo se bifurca en varias ramas, agrupadas en dos grupos: superior e inferior. Cada una de las ramas terminales emite arteriolas que penetran en el hilio del bazo. Durante su curso es acompañada por una vena de nombre similar, la vena esplénica, que drena en la vena porta hepática.
Fase arterial
Rx tórax
Atelectasia basal izquierda
Amilasa
150 U/L (VN: 40-150)
12,5 mg/dL
10000
Herida quirúrgica en buen estado.
Dolor en epigastrio y en hipocondrio izquierdo sin irritación peritoneal.
Lúcida, anicterica, sin SIRS, sin SDR,
Resto negativos
Artrosis de rodillas
Diabetes Mellitus Tipo I
Mujer de 36 años con antecedente de obesidad IMC: 33 sometida hace 10 días a procedimiento bariátrico (gastrectomía vertical “sleeve gastrectomy”). Evolución PO fue adecuada. Presenta adecuada tolerancia a la vía oral y tránsito intestinal completo. Sin embargo 3 días después del procedimiento presenta dolor severo en el hipocondrio izquierdo, continuo, irradiado a dorso.
Patología del bazo
Observación
Evolución clínica con tratamiento antibiótico
Insuficiencia venosa de miembro inferior
Doppler venoso para determinar disminución en el flujo
¿Conducta?
Emboloectomía mecánica
mediante radiología intervencionista
Falla cardiaca
Tratamiento sintomático de la falla cardiaca
HNF
Protamina
HBPM
Antídoto
FXa
Antibiótico empírico para EI
Identificar microorganismo mas común
Streptococcus pyogenes
Staphylococcus aureus
Reanimación en paciente con sepsis
Diagnósticos
Insuficiencia arterial secundario a tromboembolismo arterial
ECO doppler
Caracterización.
Previa vs nueva
Metástasis de órgano sólido
Absceso esplénico
Evaluación no solo con ecografia
TAC abdominal
Para evaluar
Complicaciones
Infarto esplénico que se puede complicar
Sépsis
Ubicación anatómica
Subtopic
Tamaño
Relación
hemocultivos
lactato
por glomerulonefritis postinfecciosa
Cuadro hemático
PCR
Infarto esplénico
Sospecha de EI
Búsqueda del foco de endocarditis
Faringoamigdalitis bacteriana
Absceso odontogénico
Estado protrombótico
Embolismo séptico
Hemorragia en astilla subungeal
Insuficiencia mitral secundaria a EI
Criterios de Jones
Menores
FR previa
Intervalo PR alargado
VSG o PCR elevadas
Carditis reumática previa
Artralgias
Mayores
Poliartritis
Eritema marginado
Nódulos subcutáneos
Carditis
Corea
Criterios menores
5) Evidencia microbiológica o serológica que no cumpla con los criterios mayores
4) Fenómenos inmunológicos.
3) Fenómenos vasculares incluyendo los detectados por técnicas de imagen, embolia arterial mayor, infarto de pulmón séptico, aneurisma infeccioso (micótico), hemorragia conjuntival y lesiones de Janeway.
2) Fiebre, definida como > 38 ºC.
1) Predisponentes como enfermedad cardíaca previa o uso de drogas intravenosas.
Criterios mayores:
Diagnóstico rechazado:
cuando existe otra alternativa diagnóstica firme;
Algoritmo diagnóstico
resolución de los síntomas en cuatro días o menos
Diagnóstico posible de EI:
1 mayor+1 menor; 3 menores.
Diagnóstico definitivo de EI:
2 criterios mayores; 1 mayor + 3 menores; o 5 menores.
b) SPECT/CT y PET/CT con leucocitos marcados con radio con anormal actividad alrededor de sitios de implante valvular después de tres meses de implantados.
a) TAC multicorte para abscesos, pseudoaneurismas, extensión perivalvular, fístulas y enfermedad pulmonar concomitante.
Se incorpora el rol de nuevas técnicas de imagen, en especial en pacientes de alta sospecha de EI con ecocardiografía (TTE/TEE) negativa o no concluyente, como:
2) Imagen positiva de EI:
c) Lesión paravalvular por tomografía axial computada (TAC).
b) Actividad anormal detectada por F-FDG, PET/CT con leucocitos radiactivos SPECT/CT.
a) Ecocardiografía positiva por: vegetaciones, absceso, pseudoaneurisma, fístula intracardíaca, perforación valvular, aneurisma o nueva dehiscencia de prótesis valvular.
1) HC positivo para EI
c) Único HC positivo a Coxiella burnetti o anticuerpo IgG titulada >1: 800.
b) Microorganismo consistente con EI de HC persistente; > 2 HC positivos de muestra de sangre > 12 horas; o 3 HC positivos en muestras separadas por más de 12 horas; o 3 HC positivos o la mayoría de 4 o más HC con más de una hora de separación entre la primera y la última muestra.
a) Microorganismo típico consistente con EI de 2 HC extraídos por separado: Viridans streptococcus, Streptococcus gallolytes (Streptococcus bovis), grupo HACEK, Staphylococcus aureus; o enterococo adquirido comunitario en ausencia de foco primario.
Ecografía abdominal
Cambio en la densidad del polo superior del bazo con imagen nodular mal definida de 50 mm.
Con diagnóstico presuntivo de endocarditis infecciosa se realiza ETE, que objetiva vegetaciones en ambas valvas mitrales e insuficiencia valvular mitral severa.
Extremidades
MII
Palidez, poiquilotermia y ausencia de pulso pedio y TP
Hemorragias en astilla subungueales en dedos de mano izquierda
Dolor a la palpación en epigastrio y en hipocondrio izquierdo.
RsCs arrítmicos
Soplo sistólico mitral con irradiación a axila y dorso
110 lpm
Somnolienta, deshidratada, ingurgitación yugular
Qx
Hipertensión arterial
ICC
Mujer de 65 años que consulta por fiebre intermitente de un mes de evolución, acompañada de astenia y adinamia. De 10 días de evolución presenta disnea de medianos esfuerzos, ortopnea y edema progresivo de miembros inferiores. 24 horas antes del ingreso presenta dolor en reposo en el miembro inferior izquierdo asociado a palidez y frialdad distal.
Páncreas
Biopsia
No infección
Ausencia de compromiso vascular
En lesiones <4cm
Percutánea
Marcadores tumorales
Carcinoembrionario
Ca19
Septos?
Nódulos?
Criterios de malignidad
Composición
Nodular
Tamaño normal
4mm
Comunicación con conducto pancreático
Tumor sólido
Quiste mesentérico
Pseudoquiste pancreático
Antecedente de pancreatitis aguda severa
Neoplasias quísticas del páncreas
Descripción
Se solicita por consulta externa una ecografía de abdomen que informa la presencia de una masa de 8 cm en la cola del páncreas, bien circunscrita y con varios septos en su interior.
Adicionalmente se documenta liquido libre, esplenomegalia e imágenes sugestiva de trombos en la vena esplénica con dilatación proximal de la misma.
Se realizó además una EVDA con diagnóstico preliminar de “gastritis” que informa la presencia de várices fúndicas.
Al examen físico lúcida, anicterica, IMC: 32, SV normales, No SRIS, No SDR, CP. Normal, ABD: dolor en hipocondrio izquierdo sin irritación, defensa ni masas.
Mujer de 28 años con cuadro de 6 meses de dolor en hipocondrio izquierdo, no asociado a pérdida de peso ni a síntomas constitucionales. Antecedentes: Hace 1 año presento un episodio de pancreatitis aguda biliar leve que fue manejada médicamente y sometida a una colecistectomía laparoscópica sin complicaciones.
Estenosis de vía biliar extrahepática, posiblemente secundaria a colangio carcionoma, pendientes resultados para evaluar operabiliadad con miras a establecer un dx y posible tratamiento
CDTPH
Colangiopancreatografia transhepática
Resonancia
Marcadores
TAC
Ecografía enfdoscópica
Ser realiza de urgencia una CPRE que informa la presencia de una lesión estenosante en el tercio proximal del colédoco la cual no es posible caracterizar pues produce obstrucción del 100% de la luz. Se observa dilatación de la VBIH con presencia de VBEH de calibre normal. Tampoco es factible avanzar una prótesis endoscópica. Se realiza un cepillado de la lesión por vía endoscópica, el cual se envía a patología.
Dilatación de la vía biliar intrahepática y evidencia de lesión a la altura de la confluencia de los conductos hepáticos. Vía biliar distal de calibre normal. Colelitiasis.
300 (VN: 40-150).
1500 U (20-100)
360U (20-70)
400 U (20-70)
28 mg/dl (D: 18 mgl)
850000
72 fL
9,6
5%
19000
Examen físico
CC
26 rpm
90/50 mmHg
Lúcida, ictericia generalizada, deshidratada
Tóxico/alérgicos
Fumadora de 1 pq de cigarrillos/día desde hace 40 años.
Colelitiasis asintomática diagnosticada hace 10 años
Mujer de 74 años quien presenta de un mes de evolución ictericia progresiva asociada a pérdida de peso. No refiere dolor abdominal.
Caso 2
CPRE
Indicaciones
Pancreatitis severa
Dx
Pancreatitis de origen biliar
Riesgo alto de coledocolitiasis
Ecografía hepatobiliar
Colelitiasis.
Dilatación de la vía biliar extrahepatica 10 mm.
3 mEq/L
128 mEq/L
Perfil hepático
Amilasa sérica
1050 (VN: 40-150).
150 U (20-100)
180U (20-70)
160 U (20-70)
1,8 mg/dl
350000
12,5
13000
Dolor en epigastrio y en hipocondrio derecho sin signo de Murphy
Lúcida, anicterica, sin SRIS, sin SDR
Negativos
Mujer de 36 años en postparto día 20. Presenta de 4 días dolor en epigastrio y en hipocondrio derecho, sin ictericia ni fiebre.
Caso 1
Escalas
APACHE
Acute Phisiological Acute and chronic
Marshall
Pancreatitis
De origen biliar
Riesgo alto para coledocolitiasis
Colelitiasis sin colecistitis
Vesícula biliar
Estómago
Hígado
Caso 4
Manejo quirúrgico
Empaquetamiento
Lo más frecuente
Ligadura
Embolización
Manejo
Buscar causa
Adenoma hepático
Justificado por
Factores epidemiológicos
Imagen en TC
Estabilizarla
Causas de sangrado abodminal
Hepatocarcinoma
Se tiene que ver en TC hígado cirrótico
Ruptura esplénica
Hiperesplenismo
Mononucleosis infecciosa
Neoplasia beninga
Adenoma hepatocelular
Manifestaciones clínicas
Ruptura frecuente
Relacionado con consumo de ACOs
Más frecuente en mujeres
Relacionado con estrógenos
Hemangioma
Son asintomáticos
Más frecuente del hígado
Malformación AV
Aneurisma de aorta abdominal roto
Embarazo ectópico roto
Ecografía
Líquido libre y masa hepática de en el lóbulo hepático derecho.
-15
Acidósis metabólica
27
1,8 mg/dL
Tiempos de coagulación
Función hepática
VCM
92
8,8 mg/dL
12500
Dolor generalizado con defensa muscular, sin irritación peritoneal
22 rpm
100/600 mmHg
Palidez cutánea, anictérica
Mujer de 50 años. Ingresa al servicio de urgencias por severo dolor abdominal de 6 horas de evolución, asociado a síntomas ortostáticos.
Caso 3
Hígado graso
Alcohólica vs no alcohólica
No alcohólica
< 40 g día de alcohol
Esteatohepatía no alcohólica
Hipertensión
Diabetes
Síndrome metabólico
Alcohólica
>40g alcohol/día
Pruebas de función hepática
Normales
Examen abdominal
En límites normales.
IMC
32
22
80 lpm
130/70 mmHg
Lúcido, No SRIS
Tóxico-alérgicos
Consume desde hace 20 años 4 cervezas por semana
Farmacológicos
Metformina
QX
Apendicetomía
Hipotiroidismo
Diabetes Mellitus
Obesidad
Hombre de 45 años. Durante chequeo se documenta en una ecografía abdominal Hígado graso. Se encuentra sintomático.
Caso 2
Absceso hepático amebiano
Diagnósticos diferenciales
Enfermedad quística del hígado
Asintomáticos
Absceso hepático amebiano
Tratamiento
Siempre estudio de diseminación
Eco
Fondo de ojo
Drenaje percutáneo
Cultivo
Antibiótico empírico
Observa
Necrosis de licuefacción y encontrar amebas, color achocolatado
Necrosis puede infectarse
Tipo de Entamoeba
Dispar
Más asociado a factores de riesgo de la paciente. histolytica más por disentería alimentación
Cuadro clínico típico
Más complicaciones es por la E. histolytica
Vías de diseminación
Porta, si es una sobreinfeccion que se ocasiono por el uso de agujas ( via hematogena)-
Hematógena
Realizar
Ecocardiograma
Endocarditis
Criterios de Duke
Radiografía de tórax
Lóbulo hepático derecho
Homogéneo
Grande
Bien delimitado
Único
Lesión de diana doble
Fiebre
Dolor abdominal
Hepatitis B
Factores de riesgo
Promiscuidad
Drogadicción
Imagen hipointensa, homogénea, en hígado
PTT
36/30 seg
INR
1.8
FA
150 UI (VN: 20-100 UI).
TGP
180 UI (VN: 20-70)
TGO
150 UI (VN: 20-70)
BT
2,0 mg/dl
Funcion renal
Normal
Hemograma
Neutrófilos
90%
Neutrofilia
Leucocitos
18,500
Dolor en hipocondrio derecho, hepato y esplenomegalia.
20 rpm
120/80 mmHg
100 lpm
Lúcida, deshidratada
RXS:
Promiscuidad.
Resto de antecedentes negativos
Patológicos
Drogadicción (uso de heroína) desde hace 2 años.
Mujer de 24 años con cuadro de 10 días de evolución de malestar general, anorexia, pérdida de peso, fiebre no cuantificiada y escalofrio. No presenta vómito ni diarrea.
Caso 1
Absceso hepático piógeno
Metas de reanimación en sépsis
Lactato
<2
SatO2 Venosa
>70%
PVC
8-12
GU
>0m,5cc/gKg/h
PAM
>65
Órdenes
Ayudas diagnósticas
Anticoagulación
Indefinida
Drenaje
Catéter
Retirar tras colapso de absceso
Irrigar con solución isotónica
Vías de entrada
Transperitoneal
Extrapleural
Transpleural
Guiado
US
Tratamiento antibiótico empírico
Hemocultivos
1 anaerobio
2 aerobios
Reanimación hídrica
Lactato de Ringer
2000cc
Historia clínica
Imágenes
TC
Grasa periapendicular, asociado a proceso inflamatorio consistente con apendicitis
Lesión hipointensa compatible con absceso hepático
Pileflebitis
Paraclínicos
Gases arteriales
B/E
-12
HCO3
14
PCO2
20
pH
7,28
Electrolitos
Cl-
98 mEq/L
K+
3,3 mEq/L
Na+
124 mEq/L
Función renal
BUN
45
Crea
2,3 mg/dL
CH
Plaq
450000
Hb
13,6
Cayados
13%
Leu
22500
Al examen físico
Abdomen
Dolor a la palpación del hemiabdomen derecho sin irritación, defensa ni masas.
CP
Normal.
Signos vitales
FR
24 rpm
TA
100/60 mmHg
FC
120 lpm
Lúcido, deshidratado
Anamnesis
Antecedentes
Negativos.
Hombre de 32 años con cuadro clínico de 5 días de evolución de dolor epigástrico migratorio a la fosa iliáca derecha, en manejo con antiespasmódico sin respuesta. De 36 horas asocia fiebre cuantificada hasta 39,5°C, escalofrío e ictericia en escleras.