Noemi Lara Rodriguez
BLOQUE 12
PEDIATRIA
The advantages and disadvantages are the pros and cons of a certain topic, that each person considers thoroughly before making a bigger decision.

PEDIATRÍA: Parte de la medicina que se ocupa del estudio del crecimiento y el desarrollo de los niños hasta la adolescencia, así como del tratamiento de sus enfermedades.
Topic principal
IDENTIFICACION
 Esta pulsera se recomienda se coloque al Neonato inmediatamente al nacimiento y deberá tenerla durante toda la estancia hospitalaria.
Esta pulsera se recomienda se coloque al Neonato inmediatamente al nacimiento y deberá tenerla durante toda la estancia hospitalaria.
FICHA
PULSERA
Al recién nacido se le ponen 2 pulseras 1 en brazo y la otra en la parte inferior de la pierna, estas pulseras deben de permanecer en buen estado y legibles durante toda la estancia hospitalaria, deben incluir apellidos de los padres, fecha nacimiento, sexo, nombre de la madre, peso y talla.
CUIDADOS GENERALES DEL RECIÉN NACIDO
Add here the topic you want to reflect on!
It can be a serious life-changing matter or even a decision on whether to buy a new car or not!
You can describe here why you need this decision or add any other considerations in this regard.
Cuidados generales del recien nacido sano E. Doménech*, N. González* y J. Rodríguez-Alarcón**
*Servicio de Neonatología del Hospital Universitario de Canarias (Tenerife)
Facultad de Medicina. Universidad de La Laguna.
**Neonatología. Unidad de Medicina Perinatal. Departamentos de Pediatría.
Hospital de Cruces (Vizcaya). Facultad de Medicina. Universidad del País Vasco
2
Los recién nacidos sanos, aunque no presenten ningún problema, requieren una serie de
cuidados y procedimientos más o menos rutinarios, y una valoración cuidadosa de su
estado general y de la correcta instauración
de la alimentación (1, 2).
Un recién nacido puede considerarse aparentemente sano cuando es a término (≥ 37 semanas de gestación) y su historia (familiar, materna, gestacional y
perinatal), su examen físico y su adaptación
lo garanticen.
Es difícil encontrar el justo equilibrio
entre la observación cuidadosa de todo este
proceso, asegurándonos que estamos ante
un recién nacido de bajo riesgo que apenas
precisa intervenciones por nuestra parte, y
la menor interferencia posible en la entrañable llegada de un bebé al mundo y sus primeros contactos con su entorno familiar.
VALORACIÓN DE LOS
ANTECEDENTES PREVIOS AL
PARTO
La mejor manera de asegurar que vamos a asistir a un recién nacido de bajo riesgo es valorar
que el embarazo ha transcurrido normalmente, haciendo especial hincapié en las situaciones de riesgo. Existen patologías en la madre o
fármacos que pueden afectar al feto o producir
complicaciones postnatales, y que deben ponerse en conocimiento del pediatra (3):
a) Patología médica materna: hipertensión
arterial, diabetes, hipertiroidismo, infección
por VIH, tuberculosis, fenilcetonuria, distrofia miotónica, miastenia gravis, lupus eritematoso sistémico, etc.
b) Fármacos: antihipertensivos, insulina,
antitiroideos, citostáticos, ansiolíticos, antidepresivos, drogas de abuso, etc.
c) Patología de índole social: nivel socioeconómico muy bajo, madres adolescentes,
adicción a drogas en la madre, etc.
d) Valorar controles de infecciones que
puedan afectar al feto: toxoplasmosis, hepatitis, virus de la inmunodeficiencia humana,
sífilis, rubéola y resultado del cultivo perineal para estreptococo agalactiae. Así como
controles ecográficos y cuidados de la madre
durante el embarazo.
CUIDADOS EN EL PARITORIO
La valoración en la fase inmediata al parto
deberá constatar (1-5):
a) La edad gestacional y/o el peso adecuados
b) La ausencia de alguna anomalía congénita
c) La adecuada transición a la vida extrauterina
d) Que no hay problemas del neonato secundarios a incidencias de la gestación,
parto, analgesia o anestesia
© Asociación Española de Pediatría. Prohibida la reproducción de los contenidos sin la autorización correspondiente.
Protocolos actualizados al año 2008. Consulte condiciones de uso y posibles nuevas actualizaciones en www.aeped.es/protocolos/
e) Que no haya signos de infección o de
enfermedades metabólicas.
En caso contrario la presencia del pediatra
será necesaria para verificar la situación y decidir el destino inicial y el tratamiento. Siempre se requerirá una correcta observación de
la estabilización postnatal. Se considera que
las primeras 6-12 horas constituyen el periodo transicional.
El recién nacido debe mantenerse siempre a
la vista de su madre, salvo que no sea posible
por necesidades asistenciales.
Los cuidados en el paritorio se basan en la
coordinación entre la asistencia obstétrica y
pediátrica, procurando anticiparse a las situaciones que así lo requieran. Se debe:
1. Procurar un ambiente tranquilo, seguro
y confortable a la madre y al padre para
facilitar el mejor recibimiento del recién nacido.
2. Manejar al recién nacido con guantes
por el contacto con líquido amniótico,
sangre, meconio, heces, etc.
3. Tras la salida del feto se debe clampar el
cordón umbilical con una pinza de cierre sin apertura o dos ligaduras si no se
dispone de la pinza. Se debe examinar el
cordón, descartando la existencia de
una arteria umbilical única (se asocia en
un 8-16 % de los casos con anomalías
renales, por lo que en ese caso se aconseja realizar una ecografía renal) (6, 7). Si
se dispone de un banco de cordones
umbilicales se debe depositar en él los
restos del cordón umbilical si así lo solicita la familia.
4. La temperatura del paritorio debe ser,
al menos de 20ºC y recibir al recién nacido bajo una fuente de calor radiante o
directamente sobre la piel de su madre.
Esto último es posible cuando conocemos que no existen problemas previos y
el parto ha transcurrido con normalidad; previene la pérdida de calor, favorece el establecimiento de una lactancia materna adecuada, mejora los
niveles de glucemia y facilita el apego
madre-hijo.
5. La mayoría de recién nacidos por parto
vaginal y aparentemente sanos, pueden
y deben ser entregados directamente a
sus madres, si ellas quieren, a fin de obtener el deseable contacto precoz madre-hijo. Es aconsejable sugerir que,
aquéllas madres que quieran dar el pecho, inicien la lactancia materna lo antes posible ya desde este momento. Esto
no tiene por qué interferir con las actividades a realizar en estos momentos
iniciales:
• Realizar el test de Apgar. Se puede
realizar junto a su madre el Apgar al
primer minuto, si es mayor de 7 puede
seguir con ella y debemos acompañarlo hasta la valoración del Apgar a los
5 minutos; en caso de que fuese menor de 7 se debe trasladar a la zona de
atención para valoración y estabilización.
• Obtención de sangre de cordón ya
seccionado para realizar gasometría y
Rh-Coombs si la madre es Rh negativo o se sospecha incompatibilidad.
• Identificación. La Comisión de la
A.E.P. para la Identificación del recién nacido (8) recomendaba que
dada la ineficacia de la huella plantar,
en las Maternidades y en las Unidades
de Neonatología deben existir varios
procedimientos para la adecuada
identificación de los recién nacidos:
— Propiciar la unión madre-hijo desde el nacimiento de éste hasta el
alta hospitalaria, no debiendo exis-
© Asociación Española de Pediatría. Prohibida la reproducción de los contenidos sin la autorización correspondiente.
Protocolos actualizados al año 2008. Consulte condiciones de uso y posibles nuevas actualizaciones en www.aeped.es/protocolos/
20 Protocolos Diagnóstico Terapeúticos de la AEP: Neonatología
tir separaciones salvo que la salud
de alguno de ellos así lo requiera
— Utilización de pulseras homologadas para este objetivo y correctamente colocadas en la misma sala
de partos, y a ser posible de distintos colores para cada parto sucesivo
o simultaneo, y del mismo color
para la madre que para su hijo, así
como la colocación de pinzas umbilicales estériles con la identificación del RN, etc.
— Toma de sangre del cordón obtenida en el momento de separar la placenta al cortarse el cordón umbilical, con el consentimiento
informado de los padres para la
eventual identificación genética
del recién nacido, en caso de duda,
mediante el análisis de los fragmentos STR de los cromosomas.
— Incorporar sistemas de identificación que en un futuro demostrasen
científicamente su validez para una
mejor y/o más sencilla identificación del RN en el momento del nacimiento (huella dactilar digitalizada...).
— Con carácter voluntario debía darse la posibilidad de la realización de
un “carnet de identidad neonatal”
con la identificación del recién nacido mediante el empleo de la huella dactilar, pero que debería efectuarse por personal experto no
sanitario y por ello tras el parto.
En estos últimos años la mayor parte de hospitales han incorporado las pulseras y pinzas
umbilicales homologadas. También se han
desarrollado e implantado sistemas de huella
dactilar digitalizada con buenos resultados.
• Se puede realizar una comprobación
con pulsioximetría de la correcta
adaptación del recién nacido. Se
acepta como adecuado 95 % de
SatO2 respirando aire ambiente.
5. Inmediatamente tras el parto se deberá
hacer una estimación individualizada
del nivel de atención que se ha de proporcionar en cada caso. Se debe prestar
especial atención a la posible presencia
de signos dismórficos,
6. No se debe lavar al recién nacido en
paritorio o nada más nacer, sólo secar
con paños calientes para retirar la sangre, meconio o líquido amniótico, procurando no eliminar el vermix caseoso.
7. Si se trata de una cesárea con anestesia
locoregional se debe acercar el recién
nacido a su madre despierta, tras todo lo
anterior, para favorecer un contacto
inicial. Cuando se emplee anestesia general deberemos esperar a que su condición general y su estado de conciencia
permitan el contacto madre-hijo. Todas
las actividades referidas en relación con
el parto vaginal tendrán que realizarse
igualmente, debiéndose disponer de un
área adecuada y del personal preciso
para la tutela del recién nacido durante
el período de separación (Figura 1).
CUIDADOS DESPUÉS DEL PARTO
Cuidados iniciales en la sala de partos
a) Comprobar inicialmente que la pinza del
cordón está bien clampada, el RN correctamente identificado y su estado general es
bueno.
b) Profilaxis de la conjuntivitis neonatal
con pomada ocular de eritromicina al 0.5 %
o terramicina al 1 % en su defecto. La povi-
© Asociación Española de Pediatría. Prohibida la reproducción de los contenidos sin la autorización correspondiente.
Protocolos actualizados al año 2008. Consulte condiciones de uso y posibles nuevas actualizaciones en www.aeped.es/protocolos/
Cuidados generales del recien nacido sano 21
© Asociación Española de Pediatría. Prohibida la reproducción de los contenidos sin la autorización correspondiente.
Protocolos actualizados al año 2008. Consulte condiciones de uso y posibles nuevas actualizaciones en www.aeped.es/protocolos/
22 Protocolos Diagnóstico Terapeúticos de la AEP: Neonatología
Figura 1.
© Asociación Española de Pediatría. Prohibida la reproducción de los contenidos sin la autorización correspondiente.
Protocolos actualizados al año 2008. Consulte condiciones de uso y posibles nuevas actualizaciones en www.aeped.es/protocolos/
Cuidados generales del recien nacido sano 23
dona yodada al 2.5 % es más efectiva frente a
clamydia incluso que la eritromicina, pero,
por minimizar las exposiciones a yodo en el
periodo neonatal no se aconseja su uso generalizado y tampoco está comercializada esta
solución.
c) Profilaxis de la enfermedad hemorrágica del recién nacido (EHR) con una dosis intramuscular de 1 mg de vitamina K. La vitamina K administrada de forma oral, aunque
asegura unos índices de coagulación seguros
hasta los dos primeros meses con varias dosis,
no hay estudios randomizados que demuestren que sea efectiva respecto a la incidencia
de la forma clásica y la tardía de la EHR. La
Academia Americana de Pediatría (AAP)
concluye que la profilaxis intramuscular de
vitamina K es superior a la administración
oral porque previene tanto la forma precoz
como la tardía de EHR (9), por ello la AAP recomienda que la vitamina K sea administrada a todos los recién nacidos por vía intramuscular con una dosis única de 0.5-1 mg (9),
según el peso sea menor o mayor de 1500 g.
d) Cuidado del cordón. Aunque en condiciones normales puede ser suficiente con lavar con agua y jabón el cordón umbilical, es
más seguro aplicar un antiséptico después.
Aunque en los países desarrollados no está
claro que la adición de un cuidado tópico sea
necesario para la prevención de la onfalitis,
en los países en vías de desarrollo se ha demostrado que el tratamiento con antiséptico
tópico precoz (< 24 horas de vida), se acompaña de una menor mortalidad. Se recomienda solución de clorhexidina al 4% o alcohol de 70 º y se desaconsejan los
antisépticos iodados como la povidona iodada, por la probabilidad de producir elevación
transitoria de la TSH con la consiguiente alteración del despistaje de hipotiroidismo
congénito (7).
e) El grupo sanguíneo y el Coombs directo se le debe realizar a los hijos de madre Rh
negativas. También es conveniente a los hijos de madre del grupo O, si el recién nacido
fuese a ser dado de alta antes de las 24 horas
o presenta ictericia el primer día de vida.
Valoración y cuidados en la planta de hospitalización madre-hijo
Inicialmente se debe (1-5):
– Verificar la identificación de la madre y
el hijo
– Comprobar información acerca del estado de salud de la madre, así como de la
evolución del embarazo y parto
– Comprobar información acerca del estado y adaptación del recién nacido a la
vida extrauterina. Tras ésta el recién nacido permanecerá con su madre salvo
que la situación clínica de alguno de los
dos no lo permita.
1.- Los recién nacidos deben ser pesados, tallados y medido su perímetro craneal, teniendo en cuenta que tanto el caput sucedaneum como la presencia de un
céfalohematoma puede alterar la medición
de este último. Se debe valorar inicialmente
la frecuencia respiratoria (40-60 resp/min),
frecuencia cardiaca (120-160 lat/min) y
temperatura (en torno a 37 ºC). Conviene
tener en cuenta que durante los primeros 15
minutos de vida, los recién nacidos pueden
presentar una frecuencia cardiaca de hasta
180 lat/min y una frecuencia respiratoria de
hasta 80 resp/min producto de la descarga
adrenérgica del periodo del parto, sin que ello
sea patológico. Además hay que saber reconocer la respiración periódica (ritmo regular
durante 1 minuto con periodo de ausencia de
respiración de 5-10 segundos) que presentan
algunos recién nacidos a término como un
hecho normal (1, 4, 10).
2.- No es preciso en un recién nacido tomar
la tensión arterial, determinar el hematocrito o la glucemia si no presenta alteraciones
de las variables anteriores, no es macrosómico o hijo de madre diabética y tiene buen color y perfusión.
3.- Si no es posible inicialmente, en las primeras 24 horas, ya estabilizado tras el periodo de adaptación neonatal, se debe llevar a
cabo por el pediatra-neonatólogo una exploración completa del recién nacido, que es
probablemente la valoración sistemática que
más anomalías revela, dejando constancia
escrita de la misma, de las horas de vida a las
que se hace, de la ausencia de aspectos patológicos y de la aparente normalidad (Certificado neonatal). Debe suponer un planteamiento individualizado que garantice el que
se estudien o descarten problemas que se sospecharon prenatalmente (ecografías renales…) y que se han cumplido los protocolos
correctos indicados en cada caso (profilaxis
en los hijos de portadoras de virus de la hepatitis B, VIH, etc.).
Se debe incidir en:
a) Si el neonato ha realizado una transición satisfactoria de la vida intrauterina a la
extrauterina
b) Si existen anomalías congénitas. Anomalías congénitas menores y aisladas como
hoyuelos o mamelones preauriculares u hoyuelos sacros sin otras anomalías cutáneas no
requieren intervención ninguna.
c) Si hay signos de infección o alteraciones metabólicas. Buscando específicamente
signos de dificultad respiratoria, cianosis,
sudoración, soplos cardiacos, hipotermia,
temblor, hipotonía, hipertonía, letargia, irritabilidad, etc.
d) Los recién nacidos a término aparentemente sanos tienen mayor riesgo de desarrollar una infección perinatal si tienen alguno
de los siguientes factores de riesgo:
– Rotura prolongada de membranas (> de
18 horas)
– Presencia de signos de corioamnionitis
como fiebre materna, leucorrea maloliente o líquido amniótico maloliente
– Fiebre intraparto (38.5 ºC.)
– Infección urinaria materna en el tercer
trimestre no tratada o incorrectamente
tratada.
– Prueba de detección de estreptococo
agalactiae en el canal del parto positiva
en la madre y que no pudo ser correctamente tratada durante el mismo (al menos una dosis de penicilina cuatro horas
antes del expulsivo)
Estos recién nacidos deben ser evaluados
desde el punto de vista clínico y analítico
(hemograma completo, hemocultivo y proteína C reactiva, aunque estén asintomáticos), sin que sea ningún impedimento, si
todo es normal, para su habitual estancia
junto a su madre, pero deberán ser observados en el hospital por al menos 48 horas y
pueden necesitar tratamiento empírico con
antibióticos si existe algún dato anormal y
hasta que el hemocultivo esté disponible. La
profilaxis antibiótica intraparto debe ser
dada a las mujeres que sean portadoras de estreptococo del grupo B confirmada con el resultado del cultivo de la vagina y anorrectal
obtenido a las 35-37 semanas de gestación y
cuando el estado de portadora del estreptococo del grupo B sea desconocida o porque
tuviera factores de riesgo de infección. El uso
y duración de la profilaxis antibiótica intraparto debe ser documentado. Los recién nacidos precisarán, evaluación si la profilaxis
24 Protocolos Diagnóstico Terapeúticos de la AEP: Neonatología
© Asociación Española de Pediatría. Prohibida la reproducción de los contenidos sin la autorización correspondiente.
Protocolos actualizados al año 2008. Consulte condiciones de uso y posibles nuevas actualizaciones en www.aeped.es/protocolos/
hasta que hayan alcanzado la estabilidad térmica. Los médicos y las enfermeras de cada
hospital establecerán el momento del primer
baño, manera y sistemas de limpieza de la piel
y el papel de los padres y del personal para hacerlo. El baño corporal total no suele ser necesario en el recién nacido. Sin embargo es
conveniente una limpieza extensa para retirar los restos de sangre y secreciones en los recién nacidos de portadoras de VHB, VHC y
VIH. El lavado de zonas concretas minimiza
la exposición al agua y disminuye la pérdida
de calor. Durante la estancia en la maternidad, la región perineal y las nalgas pueden ser
lavadas con una esponjita fina y agua sola o
con un jabón suave cuando se cambie el pañal. Deseablemente se debería disponer de
material para un sólo uso. Algunos productos
pueden ser tóxicos o plantear problemas si se
absorben (p.ej.: hexaclorofeno, povidona,
etc.), mientras que otros cambian la flora cutánea y pueden incrementar el riesgo de infección.
4.- Como vestido los neonatos sólo requieren generalmente una camiseta de algodón o
un pijamita sin botones y un pañal. Las ropas de cuna (sábanas, cobertores, mantas, almohadas, etc) deben ser suaves y sin aprestos ni costuras. En unidades sin refrigeración
durante las épocas calurosas, bastará con el
pañal.
5.- La alimentación del recién nacido constituye una de las actividades que más ocupa durante este período. Si no hay contraindicación, la forma preferible es la alimentación al
pecho. Las mujeres deberían tomar la decisión del tipo de lactancia durante la gestación. Cuando deseen realizar lactancia materna, deberán ser apoyadas y animadas desde
el mismo momento del parto. Empezarán tan
pronto como sea posible y se evitarán los suplementos (agua, sueros orales o fórmulas
lácteas) que no sean estrictamente necesaCuidados generales del recien nacido sano 25
© Asociación Española de Pediatría. Prohibida la reproducción de los contenidos sin la autorización correspondiente.
Protocolos actualizados al año 2008. Consulte condiciones de uso y posibles nuevas actualizaciones en www.aeped.es/protocolos/
intraparto se ha iniciado con menos de 4 horas antes del parto.
4.- El recién nacido se colocará en una cuna
de colchón firme, sin almohada y en decúbito
supino o lateral. Nunca en prono, y salvo que
haya una causa médica que lo justifique (malformaciones craneofaciales, reflujo gastroesofágico patológico, etc). Así mismo debe
permanecer en la habitación con su madre el
periodo de tiempo adecuado a su estado de
salud y la capacidad de sus padres de cuidarlo. Es conveniente asistirlos para que este
tiempo sea todo el día. Esto facilitará una mejor instauración de la lactancia materna y el
conocimiento y contacto madre-hijo, permitiendo a la madre que aprenda a responder a
las diferentes demandas de su bebé.
Cuidados diarios
1.- Valorar diariamente la frecuencia cardiaca y la frecuencia respiratoria. Si estos datos
son normales y el neonato está asintomático
es dudosa la utilidad de añadir la temperatura a esta valoración rutinaria. Consignar
también la emisión de deposiciones y orina.
2- No es estrictamente necesario pesar a los
recién nacidos sanos diariamente, es suficiente con el peso al alta o al 3º-4º día de
vida para valorar el descenso de peso fisiológico que se produce en este periodo (habitualmente un 4-7 %, no debiendo exceder el
10-12 %).
3.- El baño debe ser diario(11), con agua templada, preferiblemente por la madre, asistida
si es preciso por personal apropiado. El cordón umbilical se lava junto con el resto, secándolo bien posteriormente. Esto se repite
cada vez que se cambie el pañal si se ha ensuciado. El cordón se caerá entre los 5 y 15 días
de vida y es conveniente seguir limpiando de
la misma forma la herida hasta que esté bien
seca. No se debe bañar a los recién nacidos
rios. La actividad de rutina de enfermería
puerperal debe incluir la evaluación e instrucción de la técnica de lactancia realizada por
personas capacitadas específicamente al efecto. Los diversos procedimientos a desarrollar
para conseguir una promoción eficaz de la lactancia materna están recogidos en recomendaciones hechas en el ámbito internacional
por UNICEF y OMS(12,13). Las mujeres que opten por la lactancia artificial no deberán sentir ninguna culpabilización inducida por el
personal y recibirán el mismo grado de apoyo
que las madres que lacten.
6.- Las visitas de individuos sanos no deben
estar restringidas, tampoco de hermanos del
recién nacido. Es conveniente acordar con
la madre que el número de personas no le interfieran en un adecuado descanso y cuidado
del bebé.
ALTA HOSPITALARIA DEL RECIÉN
NACIDO SANO
La estancia en el hospital debe ser lo suficientemente larga como para permitir la identificación de problemas y para asegurar que la
madre está suficientemente recuperada y preparada para atenderse a ella misma y atender
a su hijo en casa. Conviene recordar que determinados procesos potencialmente graves
pueden no apreciarse como tales en las primeras horas (ictericia, cardiopatías ductusdependientes y obstrucción intestinal) debiéndose mantener la observación y
sospechar su presencia antes de la salida.
También hay problemas maternos, como la
endometritis, que aparecen después de las 24
horas y que pueden obligar a estancias más
prolongadas. En todo caso se debe hacer el
máximo esfuerzo para que madres e hijos no
se separen y salgan juntos de la maternidad.
La salida de la maternidad debe precederse
de la comprobación de todos los siguientes
aspectos, que rara vez puede completarse antes de las 48 horas de vida:
a) Verificar peso y porcentaje de pérdida
respecto al peso al nacimiento, así
como que ha orinado y defecado.
b) Exploración y valoración del recién
nacido, haciendo hincapié en signos
tales como ictericia, letargia, irritabilidad, dificultad respiratoria, cianosis u
otras alteraciones en el color de la piel,
hipotonía, hipertonía, succión pobre,
etc.
c) Es imprescindible que a todo recién nacido se le realice la prueba de detección precoz de metabolopatías (fenilcetonuria, hipotiroidismo, etc.). Está
indicada una vez bien instaurada la alimentación oral, generalmente a partir
de las 48-72 horas y antes de los 7 días
de vida, por lo que si es dado de alta
precoz deberá hacerse constar que no
se ha realizado la prueba y ésta debe realizarse entre los 5 y 7 días de vida.
d) En los recién nacidos de riesgo (zonas
endémicas, hijos de madre con hepatitis B o C), se recomienda la inmunización universal frente al VHB, que se
puede comenzar desde el periodo neonatal (0, 2 y 6 meses). Si la madre es
además portadora del VHB (antígeno
de superficie positivo), el bebé debe recibir una dosis (2 ml) de gammaglobulina anti-VHB, preferiblemente en las
primeras 12 horas de vida. Si se ha realizado dicha profilaxis la lactancia materna no está contraindicada. La vacuna en recién nacidos sin riesgo se
puede administrar según el calendario
habitual a los 2, 4 y 6 meses de forma
simultánea con otras vacunas.
e) Se recomienda la exploración ecográfica de la cadera en los recién nacidos sanos con riesgo de presentar displasia
26 Protocolos Diagnóstico Terapeúticos de la AEP: Neonatología
© Asociación Española de Pediatría. Prohibida la reproducción de los contenidos sin la autorización correspondiente.
Protocolos actualizados al año 2008. Consulte condiciones de uso y posibles nuevas actualizaciones en www.aeped.es/protocolos/
nas, apropiados para la edad de gestación y que reúnen los criterios citados
anteriormente. Pero se recomienda
que los recién nacidos de partos vaginales permanezcan hospitalizados al
menos 48 horas y 96 horas para las cesáreas. Cuando el alta sea precoz (< 48
horas), el recién nacido será reevaluado extrahospitalariamente antes de
transcurridas 48 horas de vida, especialmente en relación con la ictericia,
cardiopatías, caderas, alimentación,
cribados y peso (2).
h) Al alta, el pediatra y/o un enfermero/a
de la sala de recién nacidos repasará
con los padres las dudas que tengan sobre los cuidados del recién nacido, haciendo especial hincapié en la alimentación, la ictericia, el baño, los
cuidados del cordón, así como los signos de enfermedad que les deben hacer
consultar con el pediatra. Se les recordará la primera visita al pediatra a las
dos semanas de vida o antes si existe
cualquier situación de riesgo.
BIBLIOGRAFÍA
1. Keefer C. Cuidados del recién nacido sano.
JP. Cloherthy , AR. Stark (eds). Manual de
Cuidados Neonatales. Masson S.A. Barcelona. 1999; pp 71-78.
2. Sielski LA. Initial routine management of
the newborn. UpToDate 15.3. 2007
3. Doménech E, Rodríguez-Alarcón J, González N. Cuidados generales del recién nacido a término sano. En De Guardia en Neonatología: Protocolos Y Procedimientos de
los Cuidados Neonatales. M. Moro y M.
Vento (eds). 2ª edición ERGON. Madrid.
2008: pp 139-146.
Cuidados generales del recien nacido sano 27
© Asociación Española de Pediatría. Prohibida la reproducción de los contenidos sin la autorización correspondiente.
Protocolos actualizados al año 2008. Consulte condiciones de uso y posibles nuevas actualizaciones en www.aeped.es/protocolos/
congénita de cadera (hermano afecto,
primera hija mujer en podálica, anomalías musculoesqueléticas) o exploración anormal de la misma.
f) Cribado neonatal de la hipoacusia.
Dos técnicas electrofisiológicas, las otoemisiones acústicas (OAE) y los potenciales evocados auditivos de tronco son
utilizados rutinariamente como pruebas
de cribado, ambas son portátiles, automatizadas y baratas, haciéndolas adecuadas para el cribado de la hipoacusia.
Las otoemisiones acústicas exploran el
órgano auditivo periférico (hasta la cóclea), se deben realizar a todos los recién nacidos, aunque sean sanos. Tienen riesgo de hipoacusia los que tienen
antecedentes de sordera familiar, infección TORCH durante la gestación,
drogas ototóxicas durante el embarazo,
etc. Es deseable que esta prueba diagnóstica se extienda como cribado universal a todos los recién nacidos a fin
de favorecer el diagnóstico precoz de la
hipoacusia y minimizar sus consecuencias con el abordaje temprano del déficit (14,15).
g) La hospitalización del recién nacido
sano debe ser lo suficientemente larga
para permitir la detección precoz de
problemas y asegurar que la familia sea
capaz de cuidar al niño en su casa y
esté preparada para ello. Factores que
afectan a esta decisión incluyen la salud de la madre, la salud y estabilidad
del niño, la capacidad y confianza de
la madre para el cuidado de su niño, el
adecuado soporte en casa y el acceso
apropiado a los cuidados de seguimiento. Es improbable que todos estos criterios se alcancen antes de las 48 horas
(2). Las altas antes de las 48 horas de
vida estarían limitadas a neonatos de
una gestación única de 38 a 42 sema-
4. Cochran WD. History and physical examination of the newborn. In JP. Cloherty and
AR. Stark (Eds.), Manual of Neonatal Care
(4th ed.). Philadelphia-New York. Lippincott-Raven, 1998: pp. 31-37.
5. American Academy of Pediatrics, American College of Obstetricians and Gynecologists. Postpartum and follow-up care. In
Guidelines for Perinatal Care (4th ed) Washington, DC: ACOG, 1997.
6. Bourke WG, Clarke TA, Mathews TG, O'-
Halpin D, Donoghue VB. Isolated single
umbilical artery--the case for routine renal
screening. Arch Dis Child 1993; 68:600-
601.
7. Palazzi DL, Brandt ML. Care of the umbilicus and management of umbilical disorders.
UpToDate 15.3. 2007
8. Doménech E, Pérez González J, RodríguezAlarcón J, Garrido-Lestache A, SánchezLuna M. Recomendaciones para la identificación del recién nacido. An Esp Pediatr.
1999; 51: 512-513.
9. American Academy of Pediatrics Committee on Fetus and Newborn. Controversies
concerning vitamin K and the newborn. Pediatrics 2003; 112:191-192.
10. Aucott S. Physical examination and care
of the newborn. En Fanaroff A, Martín R
(eds). Neonatal-Perinatal Medicine. Diseases of the Fetus and Infant. Mosby-Year
Book INC. ST Louis. 1997; pp: 403-424.
11. Grupo de trabajo de la SEN y SeMePe.
Guía de Salud Materno-Neonatal. Sociedad Española de Neonatología. 1999.
12. Wright A, Rice S, Wells S. Changing hospital practices to increase the duration of
breastfeeding. Pediatrics 1996; 97: 669-
675.
13. American Academy of Pediatrics, Committee on Drugs. The transfer of drugs and
other chemicals into human milk. Pediatrics 1994; 93: 137-150.
14. Doménech E, Moro M, Manrique M, Morera C, Bixquert V, Suárez L (CODEPEH).
Propuesta para la detección e intervención
precoz de la hipoacusia infantil. An Esp
Pediatr. 1999; 51: 336-344.
15. Lisa M Adcock LM, Freysdottir D. Screening the newborn for hearing loss UptoDate 15.3. 2007.
© Asociación Española de Pediatría. Prohibida la reproducción de los contenidos sin la autorización correspondiente.
Protocolos actualizados al año 2008. Consulte condiciones de uso y posibles nuevas actualizaciones en www.aeped.es/protocolos/
CUIDADOS DE ENFERMERIA
Los cuidados de enfermería en relación con la alimentación, van desde realizar la técnica de alimentación con biberón al recién nacido, hasta la instrucción a la nueva mama para amamantar al bebe durante la lactancia y su crecimiento.
VACUNAS
Subtopic
ALIMENTACION
LACTANCIA
MADURA
10 PASOS LACTANCIA EXITOSA
COVID-19 Y LACTANCIA
TRANSICION
CALOSTRO
VESTIDO
El vestido del recién nacido, deberá ser cómodo y estar limpio antes de ponérselo al bebe, evitar prendas que suelten pelusa, el infante no deberá usar calzado ajustado sino hasta después del 6to y séptimo mes.
HIGIENE
BANO
 Se recomienda el bano diario a partir de las 24 hr. del nacimiento, se puede realizar a cualquier hora del día, pero se recomienda después de la ultima toma de la tarde, esto facilita el relajamiento y el sueno del bebe.
Se recomienda el bano diario a partir de las 24 hr. del nacimiento, se puede realizar a cualquier hora del día, pero se recomienda después de la ultima toma de la tarde, esto facilita el relajamiento y el sueno del bebe.
HIDRATACION PIEL
https://youtu.be/985RDErToFQ
Los cuidados básicos de la piel del recién nacido... ver vídeo
CAMBIO PANAL
https://youtu.be/8fN3aecK2Qo
CUIDADO NARIZ
La nariz se puede obstruir fácilmente, se recomienda realizar la limpieza con solución fisiológica, preferentemente ante de las tomas.
CUIDADO UNAS
Se recomienda no cortar las unas antes de los 30 dias de nacido, en caso de ser necesario esto deberá hacerse con el cuidado e higiene necesaria y cortando las unas de los pies de forma recta y las de las manos en forma ovalada
VALORACION
PROFILAXIS
OJOS
ENF. HEMORRAGICA
CORDON UMBILICAL
El cordón umbilical debe lavarse durante el bano, pero al finalizar este debe secarse por completo, se recomienda desinfectar lo con alcohol o Clorohexidina después de cada cambio de panal, una vez desprendido deberá seguir la misma pauta hasta que seque por completo.
TES DE GUTHRIE
https://www.medigraphic.com/pdfs/patol/pt-2004/pt043b.pdf
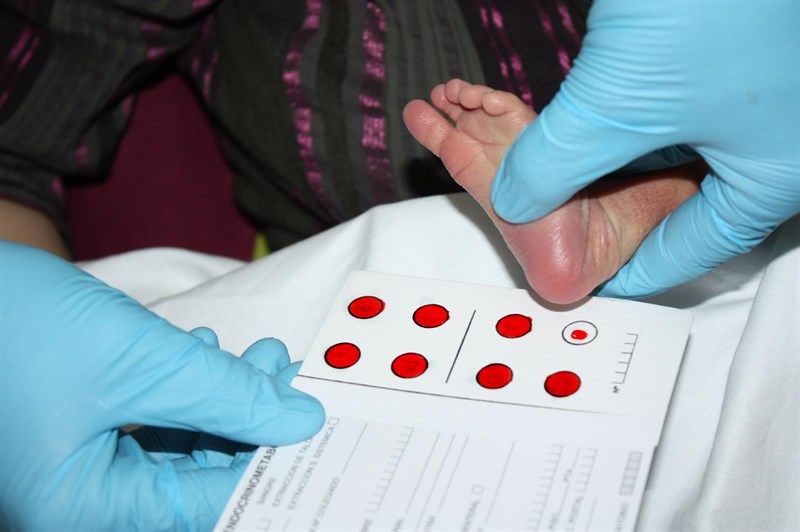 Ilustración de la la realización de la prueba Guthrie, conocido en México como la prueba del Tamiz, https://www.medigraphic.com/pdfs/patol/pt-2004/pt043b.pdf
Ilustración de la la realización de la prueba Guthrie, conocido en México como la prueba del Tamiz, https://www.medigraphic.com/pdfs/patol/pt-2004/pt043b.pdf
TEST APGAR
RESPIRACION
ACTIVIDAD
GESTICULACION
PULSO
APARIENCIA
FISIOLOGIA
CARDIOREPIRATORIO
RENAL
DIGESTIVO
NERVIOSO
SENTIDOS
TEMPERATURA
MORFOLOGIA
ABDOMEN
GENITALES
EXTREMIDADES
TORAX
Tórax en forma de campana y costilla en dirección horizontal que con el tiempo empiezan a tomar su forma oblicua como en el adulto.
CARA
 Parpados edematosos, generalmente el color de los ojos es claro (color gris) y este va cambiando con el paso de los dias
Parpados edematosos, generalmente el color de los ojos es claro (color gris) y este va cambiando con el paso de los dias
CABEZA
Add your counterarguments here!
PIEL
Add your counterarguments here!
La piel al momento del nacimiento suele ser color violáceo, debido a que la sangre se distribuye primero a los órganos vitales.
Es normal que presente pelo y vernix o melium
 VERNIX Y MELIUM, ILUSTRACION
VERNIX Y MELIUM, ILUSTRACION
ANATOMIA
PERÍMETRO CRANEAL
TALLA

PESO
Add your pro arguments here!
 PESO promedio del recién nacido sano, 2.500 - 3.800 kilogramos, esto puede variar dependiendo del sexo
PESO promedio del recién nacido sano, 2.500 - 3.800 kilogramos, esto puede variar dependiendo del sexo




 Se recomienda el bano diario a partir de las 24 hr. del nacimiento, se puede realizar a cualquier hora del día, pero se recomienda después de la ultima toma de la tarde, esto facilita el relajamiento y el sueno del bebe.
Se recomienda el bano diario a partir de las 24 hr. del nacimiento, se puede realizar a cualquier hora del día, pero se recomienda después de la ultima toma de la tarde, esto facilita el relajamiento y el sueno del bebe. Ilustración de la la realización de la prueba Guthrie, conocido en México como la prueba del Tamiz,
Ilustración de la la realización de la prueba Guthrie, conocido en México como la prueba del Tamiz,  Parpados edematosos, generalmente el color de los ojos es claro (color gris) y este va cambiando con el paso de los dias
Parpados edematosos, generalmente el color de los ojos es claro (color gris) y este va cambiando con el paso de los dias 

 PESO promedio del recién nacido sano, 2.500 - 3.800 kilogramos, esto puede variar dependiendo del sexo
PESO promedio del recién nacido sano, 2.500 - 3.800 kilogramos, esto puede variar dependiendo del sexo


