jonka Daniela de Queiroz 6 vuotta sitten
1028
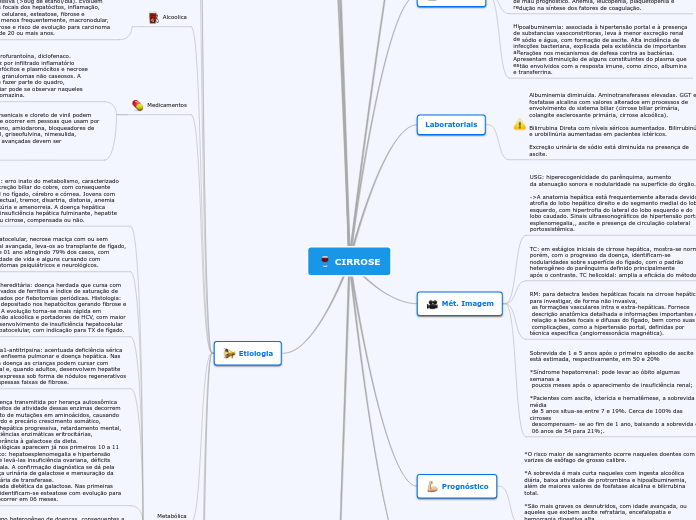
CIRROSE
jonka Daniela de Queiroz 6 vuotta sitten
1028

Lisää tämän kaltaisia
Acúmulo de prot. na matriz extracel.
Perversão do parênquima
Subtópico