a PATRICIA DE MAGALHÃES PESSOA ALBUQUERQUE 3 éve
225
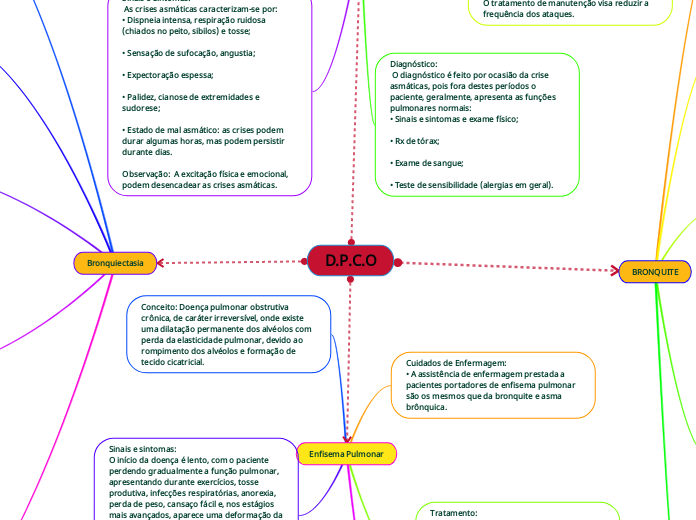
D.P.C.O
Insuficiência cardíaca é caracterizada pela incapacidade do coração de bombear sangue de forma eficiente. O diagnóstico envolve a avaliação de sinais e sintomas, exames físicos, ECG, radiografia do tórax, pressão venosa central, cateterismo cardíaco e exames de sangue.