Introducción a la farmacología y fármacos del Sistema Nervioso
Fármacos que actúan en el sistema nervioso y neuromuscular
Inhibidores de la COMT
Se emplean como tratamientos adyuvantes de la carbidopa-levodopa en el manejo de un paciente con enfermedad de Parkinson que experimenta “desgaste” al final del intervalo de dosificación Actualmente existen dos inhibidores de la COMT:
• Entacapona
• Tolcapona
• Verifica que el fármaco sólo se utiliza de manera conjunta con carbidopalevodopa.
• Para la carbidopa-levodopa, los requerimientos de dosificación son generalmente más bajos cuando se administra con entacapona; debe reducirse la dosis de carbidopa-levodopa o el intervalo de dosificación debe aumentarse para evitar efectos adversos.
• Considera que el fármaco puede causar o empeorar la discinesia tardía a pesar de recibir una dosis menor de levodopa.
• Vigila al paciente para detectar el inicio de diarrea
• Ten en cuenta que la retirada rápida o la reducción abrupta en la dosificación podría producir signos y síntomas de la enfermedad de Parkinson.
• Observa si hay decoloración de la orina.
• Busca signos de rabdomiólisis, la cual puede presentarse rara
• Náuseas
• Discinesia
• Diarrea
• Cambio de color de la orina de color café-naranja (entacapona)
• Hipercinesia o hipocinesia
• Hipotensión ortostática
• Síncope
• Mareos
• Fatiga
• Dolor abdominal
• Estreñimiento
• Vómitos
• Sequedad en la boca
• Lumbalgia
• Diaforesis
* Los inhibidores de la COMT no deben utilizar inhibidores de la MAO de tipo A, pero pueden emplearse junto con selegilina.
• Pueden producirse arritmias significativas cuando los inhibidores de la COMT se combinan con fármacos de catecolaminas
• El empleo de inhibidores de la COMT con depresores del SNC puede causar efectos aditivos en el SNC.
• La entacapona forma quelatos de hierro y, por lo tanto, puede disminuir la absorción de este elemento.
• Debido a la inhibición de la MAO, los inhibidores de la COMT no deberán tomarse de forma concomitante con linezolid.
• Se han asociado complicaciones fibróticas con el empleo de entacapona y bromocriptina.
• Los fármacos que interfieren con la glucoronidación pueden disminuir la eliminación de la entacapona.
• Al utilizar inhibidores de la COMT para un paciente en terapia dopaminérgica, puede incrementarse la probabilidad de presentar hipotension ortastica.
La tolcapona o la entacapona pueden añadirse a la carbidopa-levodopa en un paciente que experimenta un efecto de desgaste al final de un intervalo de dosificación o fluctuaciones aleatorias de respuesta y no respuesta a la carbidopa -levodopa
El retiro rápido de los inhibidores de la COMT puede llevar a crisis parkinsonianas ycausar un síndrome derigidez muscular, fiebrealta, taquicardia,confusión y creatincinasa elevada en suero. Se sugiere una reducción lenta de la dosis para evitar el retiro rápido.
La inhibición de la COMT altera la farmacocinética
de la levodopa dando lugar a concentraciones plasmáticas sostenidas de levodopa. Lo anterior produce más estimulación dopaminérgica continua en el cerebro y mejoría en los signos y síntomas de la enfermedad de Parkinson.
La tolcapona y la entacapona son rápidamente absorbidas por el tubo digestivo. Ambos fármacos
tienen un alto grado de enlace a la albúmina y, por lo tanto, tienen una distribución
limitada a los tejidos. Son metabolizados casi por completo en el hígado a metabolitos
inactivos y se excretan en la orina.
Dopaminergicos
Incluyen medicamentos que no guardan ninguna relación química.Estos fármacos aumentan los efectos de la dopamina en los sitios receptores y son útiles en la enfermedad de Parkinson.
Proceso de atencion de enfermeria
* Vigila al paciente
• Administra el medicamento con alimentos para evitar irritación digestiva.
• El médico tratante debe ajustar la dosis
• Nunca retires el fármaco abruptamente; reduce la dosis de forma gradual.
• Suspende la dosis y notifica al médico tratante si las constantes vitales del paciente o el estado mental cambian significativamente.
• Instituye medidas de seguridad.
• Ofrece cubitos de hielo, bebidas, caramelos sin azúcar o goma de mascar para aliviar la boca seca. *Aumenta la ingestión de líquidos y fibra para prevenir el estreñimiento.
• Si el paciente recibe una sola dosis diaria, proporciona el medicamento en el momento de acostarse.
• Si el paciente está bajo tratamiento con levodopa, suspende el fármaco por lo menos 8 h antes de comenzar con carbidopa-levodopa.
• Trata con precaución a un paciente con glaucoma de ángulo abierto. Vigila de cerca, observa si hay cambios en la PIO y solicita exámenes oculares periódicos.
Las reacciones adversas varían con el medicamento
prescrito.
Levodopa
• Náuseas y vómitos
• Hipotensión ortostática
• Anorexia
• Síndrome neuroléptico maligno
• Arritmias
• Irritabilidad
• Confusión
Amantadina
Los efectos secundarios de la amantadina incluyen estreñimiento e hipotensión ortostática.
Bromocriptina
• Hipotensión ortostática persistente
• Taquicardia ventricular
• Bradicardia
• Empeoramiento de la angina de pecho
Selegilina
• Dolor de cabeza
• Insomnio
• Mareos
• Náuseas
• Arritmias
Ropinirol y pramipexol
• Hipotensión ortostá�ca
• Mareos
• Confusión
• Insomnio
Interacciones Farmacologicas
Los fármacos dopaminérgicos pueden interferir con muchos otros fármacos, provocando
reacciones potencialmente letales.
Farmacoterapeutica
La opción de la terapia es altamente individualizada y depende de los síntomas del paciente y el nivel de discapacidad.
Se utilizan fármacos dopaminérgicos para tratar al paciente con la
enfermedad de Parkinson grave o a los pacientes que no responden a los anticolinérgicos solos.
Actúan en el cerebro para mejorar la función motora en una de dos formas: mediante el aumento de la concentración de dopamina o mejorando la neurotransmisión de esta sustancia.
La levodopa se encuentra inactiva hasta que cruza la barrera hematoencefálica y es convertida en dopamina por las enzimas en el cerebro, aumentando las concentraciones de dopamina en los ganglios basales.
Son absorbidos desde el tubo digestivo al torrente sanguíneo y se liberan en su sitio de acción en el cerebro
Se metabolizan extensamente en varias áreas del cuerpo y se
eliminan por el hígado, los riñones o ambos.
Antimigrañosos
Clases Principales
Preparaciones de ergotamina
Terapia abortiva o sintomática para las migrañas.
Farmacocinética: La ergotamina se absorbe de forma incompleta desde el tubo digestivo, se metaboliza en el hígado.
Farmacodinamia: El efecto ourren debido a un bloqueo de la inflamación neurogénica. Estos fármacos también actúan como agonistas parcial o antagonistas de serotonina.
Agonistas 5-HT (triptanos)
Migraña de moderada a grave (eletriptán, frovatriptán, naratriptán)
Farmacodinamia: Causan constricción de los vasos craneales, así como inhibición y reducción del proceso inflamatorio a lo largo de la vía del nervio trigémino y proporcionar alivio sintomático de la migraña
Una migraña, un trastorno episódico de dolor de cabeza, se describe como un dolor de cabeza unilateral que es punzante.
Síntomas
Sensibilidad a la luz o al sonido, náuseas, vómitos y estreñimiento o diarrea.
Tratamiento para las migrañas está dirigido a alterar un ataque después de que está en marcha: tratamiento abortivo (analgésicos) y sintomático o a evitar el ataque antes de que comience.
Anticonvulsivos
Inhiben la transmisión neuromuscular.
Reacciones Adversas de los Farmacos
• Dolor de cabeza
• Fatiga, somnolencia, mareos
• Leucopenia
• Bronquitis
• Fiebre
• Temblores
• Náuseas y vómitos
• Sedación
• Psicosis
Proceso de Atención de Enfermería
• Vigila los signos vitales frecuentemente.
• Valora periódicamente la función hepática, renal y hematopoyética.
• Evalúa la respuesta del paciente al fármaco prescrito.
• Verifica que cuentas con equipo de reanimación de urgencia y oxígeno a pie
• Administra el fármaco vía oral con alimentos para reducir la irritación digestiva.
• Espera a ajustar la dosis según la respuesta del paciente.
• No suspendas bruscamente el fármaco.
• Evalúa el trastorno convulsivo del paciente antes de la terapia y periódicamente en lo sucesivo.
• Aumenta la ingestión de líquidos del paciente para ayudar a incrementar la diuresis y prevenir cálculos renales
Algunas de sus clases principales:
Succinimidas
Manejo de las crisis de ausencia.
Farmacocinética: Las succinimidas son absorbidas fácilmente desde el tubo digestivo, metabolizadas en el hígado y excretadas en la orina.
Sulfonamidas
Grupo de compuestos que consisten en amidas de ácido sulfanílico. Son conocidas por sus efectos bacteriostáticos, pues interfieren con el funcionamiento de la enzima necesaria para la multiplicación, crecimiento y metabolismo de las bacterias
Farmacocinética: el fármaco se distribuye de forma extensa y se enlaza ampliamente a los eritrocitos, en el hígado y se excreta en la orina, sobre todo como el fármaco principal y el metabolito glucurónido.
Ácido 1- Ciclohexano Acético
Este medicamento fue diseñado para ser un agonista del GABA, para las convulsiones parciales en adultos con epilepsia
Farmacocinética: Lagabapentina se absorbe fácilmente en el tubo digestivo, no es metabolizada y se excreta exclusivamente por los riñones. La biodisponibilidad es inversamente proporcional a la dosis.
Derivados del Ácido Carboxílico
Farmacocinética
: El valproato se convierte con rapidez en ácido valproico en el estómago, se separa en ácido valproico en el tubo digestivo y es un inhibidor de las enzimas hepáticas (buena absorción).
Farmacodinamia: Aumenta los niveles de GABA, un neurotransmisor inhibitorio, y que tiene un efecto directo de estabilización de la membrana.
Benzodiazepinas
Farmacocinética: El paciente puede recibir se absorben rápida y casi completamente desde el tubo digestivo, pero se distribuyen a diferentes velocidades. Biodisponibilidad 85 - 90 %.
Farmacoterapéutica:
• Diazepam (convulsiones repetitivas)
• Clonazepam (epilepsia)
• Clorazepato (convulsiones parciales)
• Lorazepam (agudo del estado epiléptico)
• Epilepsia crónica (convulsiones recurrentes)
• Convulsiones aisladas agudas.
• El tratamiento de la epilepsia debe comenzar con un solo fármaco, incrementando la dosis hasta que las convulsiones estén controladas.
Relajantes de los músculos esqueléticos
Otros relajantes musculo esqueléticos
Dos fármacos adicionales utilizados como relajantes musculoesqueléticos son el diazepam y el baclofeno.
Daizepam
Se utiliza para tratar espasmos musculares agudos, así como la espasticidad causada por trastornos crónicos. Funciona promoviendo el efecto inhibitorio del neurotransmisor GABA en la contracción muscular.
Por desgracia, el uso de diazepam se ve limitado por sus efectos en el SNC y la tolerancia que se desarrolla con el uso prolongado.
Baclofeno
Menos frecuente
Náuseas, vértigo, hipotonía, debilidad muscular, depresión y dolor de cabeza.
Frecuente
Somnolencia transitoria
Depresores de SNC, incluyendo el alcohol.
La analgesia puede prolongarse cuando se administran juntos fentanilo y baclofeno.
El principal uso clínico del baclofeno es para los pacientes parapléjicos o cuadripléjicos con lesiones de médula espinal, causadas generalmente por EM o traumatismo.
Sin embargo, no mejora la marcha rígida, la destreza manual o la función muscular residual.
Químicamente similar al neurotransmisor ácido ϒ aminobutirico (GABA), el baclofeno probablemente actúa en la médula espinal. Reduce impulsos nerviosos de la médula espinal al músculo esquelético, disminuyendo espasmos musculares, así como el dolor asociado.
Es absorbido rápidamente desde el tubo digestivo, experimenta un mínimo metabolismo hepático y se excreta. Su vida media es de 2.5-4h.
Fármacos de acción directa
Las dosis terapéuticas altas son tóxicas para el hígado.
Efectos graves
Hemorragia, convulsiones y hepatitis.
Efectos frecuentes
Somnolencia, mareos, malestar general y debilidad muscular.
Los depresores del SNC pueden aumentar los efectos depresivos del dantroleno y provocar sedación, falta de coordinación y depresión respiratoria.
El dantroleno puede utilizarse para ayudar a manejar varios tipos de espasticidad, pero es más eficaz en pacientes con:
• Parálisis cerebral
• Esclerosis múltiple
• Lesión de la médula espinal
• Ictus
Se encuentra química y farmacológicamente relacionado con otros relajantes musculo-esqueléticos. Actúa directamente sobre el músculo para interferir con la liberación de iones calcio desde el retículo sarcoplasmático y debilitar la fuerza de las contracciones. Tiene poco efecto sobre el músculo liso cardíaco o intestinal.
el pico de concentración del dantroleno se observa en un lapso de 5 h posterior a la ingestión, el paciente puede no notar ningún beneficio terapéutico hasta por 1 semana o más. Se absorbe de modo lento e incompleto.
Sólo una pequeña porción del fármaco está disponible para producir el efecto terapéutico. Se metaboliza por el hígado y es excretado en la orina.
El dantroleno sódico es el único relajante musculoesquelético de acción directa.
Es eficaz para la espasticidad de origen cerebral. Debido a que el medicamento produce debilidad muscular.
Impide o reduce la rigidez que contribuye a las temperaturas corporales letales de la hipertermia maligna.
Esta complicación rara pero potencialmente letal de la anestesia se caracteriza por fiebre alta y rigidez musculo-esquelética
Agentes de acción central
Capacitación sobre relajantes musculoesqueléticos
-Tomar el medicamento con alimentos para evitar malestar digestivo.
-Seguir las recomendaciones del médico sobre descanso y terapia físicas.
-Evitar alcohol y otros depresores.
-Evitar tereas peligrosas hasta conocer los efectos en el SNC.
-Tomar el medicamento exactamente según lo prescrito.
Atención de enfermería
-No suspender de manera abrupta el carisprodol para evitar síntomas de abstinencia.
-Evaluar la terapia a largo plazo.
-En terapia a largo plazo de clorzoxazona, vigilar la función hepática y orina.
-Cuidar la hipotensión ortostática en un paciente que toma metocarbamol.
Su empleo a largo plazo puede ocasionar dependencia física y psicológica. Su interrupción puede causar síntomas de abstinencia.
Reacciones frecuentes
Mareos y somnolencia
Reacciones menos frecuentes
Malestar abdominal, ataxia, extreñimiento, diarrea, pirosis, naúseas y vómitos.
Reacciones graves
Bradicardia, arritmias y reacciones alérgicas.
Interactúan con otros depresores
del SNC (p. ej., alcohol, opiáceos, barbitúricos, anticonvulsivos, antidepresivos tricíclicos y ansiolíticos), causando mayor sedación, deterioro de la función motora y depresión respiratoria.
Tratamiento de afecciones musculoesqueléticas agudas y dolorosas, se prescriben junto con descanso y terapia físico
No relajan los músculos esqueléticos directamente ni deprimen la conducción neuronal, la transmisión neuromuscular o la excitabilidad muscular. Son conocidos por ser depresores del
SNC. Los efectos que causan probablemente estén relacionados con sus efectos sedantes.
Se desconoce la forma en que actúan centralmente. Generalmente se absorben desde el tubo digestivo, se distribuyen ampliamente en el cuerpo, se metabolizan en el hígado y son excretados por los riñones. Por vía oral, estos fármacos pueden tomar desde 30 min hasta 1h para ser eficaces. Aunque varía de 4 a 6h.
Se utilizan para tratar espasmos musculares agudos por afecciones como ansiedad, inflamación, dolor y traumatismo.
Ejemplos de estos fármacos:
• Carisoprodol
• Clorfenesina
• Clorzoxazona
• Ciclobenzaprina
• Metaxalona
• Metocarbamol
• Orfenadrina
• Tizanidina
Función
Alivian dolor o espasmos y la espasticidad del aparato locomotor (movimientos torpes y rígidos). Para el tratamiento de las enfermedades musculo-esqueléticas agudas y dolorosas y la espasticidad muscular
Bloqueadores neuromusculares
Los bloqueadores neuromusculares tienen tres indicaciones:
• Relajar el sistema musculoesquelético durante la cirugía.
• Disminuir la intensidad de los espasmos musculares en convulsiones inducidas por fármacos o por electricidad.
• Manejar a pacientes conectados a un respirador para ayudarles con la respiración.
Cómo trabajan
El axón del nervio motor se divide para formar terminales ramificadas llamadas placas motoras terminales, las cuales se encuentran envueltas en las fibras musculares, pero separadas de las fibras por La hendidura sináptica.
Un estimulo al nervio causa la liberación de acetilcolina en la hendidura sináptica. Ahí, la acetilcolina ocupa los sitios receptores en la membrana de la célula muscular, despolarizando la membrana y causando la contracción del músculo.
Bloqueadores despolarizantes
La succinilcolina es el único fármaco bloqueador despolarizante terapéutico. Actúa como la acetilcolina, pero no es inactivada por la colinesterasa. Se utiliza para lograr la relajación muscular a corto plazo. Es el fármaco de elección para la relajación del músculo a corto plazo,
se requiere durante la intubación y la terapia electroconvulsiva.
Hipotensión y apnea prolongada
Su acción es potenciada por una variedad de anestésicos y antibióticos. Los anticolinesterásicos aumentan el bloqueo de la succinicolina.
La succinilcolina es el fármaco de elección para la relajación del músculo a corto plazo, se requiere durante la intubación y la terapia electroconvulsiva.
Se metaboliza con rapidez, aunque a un ritmo más lento que la acetilcolina. Queda sujeta a los sitios receptores en la membrana del músculo esquelético durante un largo período. Esto previene la repolarización de la placa motora terminal y da lugar a la parálisis del músculo.
Farmaconiética
Ee absorbe de manera deficiente en el tubo digestivo, la vía i.v. es el método de administración preferido; la vía i.m. también puede utilizarse, si es necesario.
Se hidroliza en el hígado y en el plasma por la enzima seudcolinesterasa, es excretada por los riñones, pero también es excretada una pequeña cantidad sin modificar.
Bloqueadores no despolarizantes
También llamados competitivos o estabilizantes, se
derivan de los alcaloides del curare (tubocurarina) y de compuestos sintéticos similares, que incluyen:
• Atracurio
• Cisatracurio
• Doxacurio
• Mivacurio
• Pancuronio
• Rocuronio
• Vecuronio
• Apnea
• Hipotensión
• Reacciones cutáneas
• Broncoespasmo
• Excesiva secreción bronquial y salival
Con el pancuronio también puede experimentar taquicardia, arritmias cardíacas e hipertensión.
• Los anestésicos y antibióticos aminoglucósidos potencian el bloqueo neuromuscular.
• Los medicamentos que alteran las concentraciones séricas de los electrólitos alteran los efectos de los bloqueadores.
• Los anticolinesterásicos(neostigmina, piridostigmina y edrofonio) antagonizan con los bloqueadores no despolarizantes y se usan como antídotos.
• Los medicamentos que pueden aumentar la intensidad y la duración de la parálisis inhalación, aminoglucósidos, clindamicina, polimixina, verapamilo, derivados de quinina,
ketamina, litio, nitratos, diuréticos tiazídicos, tetraciclinas y sales de magnesio.
• Que causan reducción del bloqueo neuromuscular cuando se
toman con un medicamento de bloqueo no despolarizante incluyen carbamazepina, hidantoínas, ranitidina y teofilina.
• Facilitar el paso de una sonda endotraqueal (ET)
• Disminuir la cantidad de anestesia necesaria durante la cirugía
• Facilitar la realineación de huesos rotos y articulaciones luxadas
Compiten con la acetilcolina en los sitios de los receptores colinérgicos de la membrana del músculo esquelético. Esto bloquea la acción del neurotransmisor acetilcolina, impidiendo la contracción muscular. El efecto puede contrarrestarse mediante fármacos anticolinesterásicos,
La debilidad muscular cambia rápidamente a una flacidez(pérdida de tono muscular) y parálisis que afecta a los músculos en una secuencia específica. Los primeros son los de ojos, cara y cuello. A continuación, los músculos del tronco, extremidades y abdomen. Por último, se paralizan los músculos intercostales y el diafragma. La recuperación generalmente sucede en el orden inverso.
El paciente es consciente y es capaz de sentir dolor
Farmacicnética
Se absorben por el tubo digestivo, se administran por vía parenteral. Se distribuyen rápidamente por todo el cuerpo. Algunos se metabolizan parcialmente en el hígado.
Estos fármacos se excretan principalmente en orina, y algunos, como el cisatracurio, el doxacurio y el vecuronio, también se excretan en las heces.
Antiparkinsonianos
Tratamiento de la enfermedad de Parkinson
Con sus rasgos principales: • Rigidez muscular (inflexibilidad)
• Acinesia (pérdida de movimiento muscular voluntario)
• Temblores en reposo
• Trastornos de la postura y el equilibrio
La enfermedad de Parkinson también puede ser producida por algunas sustancias, encefalitis, neurotoxinas, traumatismos, arterioesclerosis u otros trastornos neurológicos y factores ambientales.
Se conocen como parasimpaticolíticos, pues inhiben la acción de la acetilcolina en los receptores especiales en el sistema nervioso parasimpático. Los anticolinérgicos que se emplean para tratar la enfermedad de Parkinson incluyen aminas terciarias sintéticas, tales como benzatropina, clorhidrato de biperideno, lactato de biperideno, prociclidina y trihexifenidilo.
Especificaciones
No triturar no romper las tabletas, especialmente los inhibidores COMT y tomarlas al mismo tiempo que la cabidopa-levodopa.
Evitar tareas peligrosas si se presentan efectos adversos en el SNC.
Evitar el consumo de alcohol.
Informar reacciones adversas graves o persistentes.
No tomar vitaminas, productos herbolarios o preparaciones de venta libre sin consultar un médico.
Se observan en el 30-50% de los pacientes. La boca seca puede ser una reacción relacionada con las dosis de trihexifenidilo.
• Confusión
• Inquietud
• Agitación y excitación
• Somnolencia o insomnio
• Taquicardia
• Palpitaciones
• Estreñimiento
• Náuseas y vómitos
• Retención de orina
• Aumento de la presión intraocular (PIO), visión borrosa, dilatación de la pupila y fotofobia
La amantadina puede causar un aumento de los efectos adversos anticolinérgicos.
Puede disminuir la absorción de la levodopa, lo que puede conducir al agravamiento de los síntomas y signos parkinsonianos.
Los antipsicóticos y anticolinérgicos tomados en conjunto disminuyen la eficacia de ambos fármacos.
El alcohol aumenta la depresión del SNC.
Se utilizan para todas las formas de parkinsonismo. Se usan en las primeras etapas de la enfermedad, cuando los síntomas son leves.
Controlan de manera eficaz la sialorrea (Flujo excesivo de saliva) y la acinesia y rigidez.
Los pacientes con enfermedad de Parkinson toman fármacos anticolinérgicos que inhiben la acción de la acetilcolina en los sitios receptores en los sistemas nerviosos central y autónomo, lo que reduce los temblores.
Se absorben desde el tubo digestivo y cruzan la barrera hematoencefálica hacia su sitio de acción en el cerebro.
Se metabolizan en el hígado, parcialmente y se excretan como metabolitos o como medicamento inalterado por los riñones.
Para la mayoría de los anticolinérgicos, la vida media es indeterminada
Objetivo farmacológico
Proporcionar alivio de los síntomas y mantener la independencia y movilidad del paciente, mediante la corrección delos desequilibrios de los neurotransmisores.
• Mediante la inhibición de los efectos colinérgicos (con fármacos anticolinérgicos).
• Al mejorar los efectos de la dopamina (con fármacos dopaminérgicos).
• Por medio de la inhibición de la catecol-O-metiltransferasa (COMT) con fármacos inhibidores de la COMT
Farmacos que actuan en el SNA
Anticolinesterásicos
Los anticolinesterásicos bloquean la acción de la enzima acetilcolinesterasa en los sitios del receptor colinérgico, evitando la descomposición del neurotransmisor acetilcolina.
• Evalúa si hay retención urinaria y distensión de la vejiga; determina la ingestión de líquidos del paciente y el tiempo y la cantidad desde la última micción.
• Valora la posible presencia de íleo paralítico mediante la revisión de borborigmos y distensión abdominal, y determina los patrones de eliminación del paciente.
• Deterioro del intercambio de gases relacionado con broncoespasmo o parálisis Respiratoria
• Daño en la integridad del tejido, vinculado con efectos de los fármacos anticolinérgicos
• Deterioro de la eliminación urinaria relacionado con la acción de los fármacos anticolinérgicos
• Administra los medicamentos anticolinesterásicos según lo prescrito; debe ser antes de las comidas a menos que se indique lo contrario.
• Vigila los efectos de los fármacos colinérgicos y notifica las reacciones adversas.
• Haz un seguimiento más cuidadoso en los ancianos que reciben estos medicamentos, porque son más sensibles a ellos y experimentan más efectos adversos.
• Evalúa si hay signos de suficiencia respiratoria y toma medidas para promover un intercambio adecuado de gases, tales como respiración profunda y tos, aspiración y colocación correcta del paciente.
• Arritmias cardíacas
• Náuseas y vómitos
• Diarrea
• Crisis convulsivas
• Dolor de cabeza
• Anorexia
• Insomnio
• Prurito
• Nicturia y polaquiuria
• Irritabilidad uterina e inducción de parto prematuro
• Falta de aliento, sibilancias y opresión torácica
• Otros medicamentos anticolinérgicos, particularmente los agonistas colinérgicos, aumentan el riesgo de efectos tóxicos
cuando se toman con anticolinesterásicos.
• Carbamazepina, dexametasona, rifampicina, fenitoína y fenobarbital pueden incrementar el índice de eliminación del donepezilo.
•Antibióticosaminoglucósidos,anestésicos,anticolinérgicos, magnesio,corticoesteroidesy fármacosantiarrítmicos puede reducir los efectos de los fármacos anticolinesterásicos y enmascarar los signos tempranos de una crisis colinérgica.
• Otros fármacos con propiedades de bloqueo colinérgico, como antidepresivos tricíclicos, relajantes vesicales y antipsicóticos, pueden contrarrestar los efectos de los fármacos anticolinesterásicos.
• Los efectos del donepezilo y la galantamina pueden incrementarse cuando se combinan con inhibidores conocidos del citocromo P-450 (CYP450), como la cimetidina y la eritromicina.
• El hábito tabáquicoaumenta ladepuración
• Reducir la presión ocular en pacientes con glaucoma y durante la cirugía ocular
• Aumentar el tono de la vejiga
• Mejorar el tono y el peristaltismo (movimiento) a través del tubo digestivo en pacientes con motilidad reducida o íleo paralítico
• Promover la contracción del músculo en pacientes con miastenia grave
• El diagnóstico de la miastenia grave
• Servir de antidotos de los fármacos anticolinérgicos, antidepresivostricíclicos, alcaloides de la belladona y opiáceos
• El tratamiento de la demencia leve a moderada y mejorar la cognición en pacientes con la enfermedad de Alzheimer
Los anticolinesterásicos, como los agonistas colinérgicos, promueven la acción de la acetilcolina en sitios receptores. Dependiendo del sitio y de la dosis del fármaco y la duración de la acción, puede producir un efecto depresor o estimulante en los receptores colinérgicos.
Muchos de los fármacos anticolinesterásicosson fácilmente absorbidos desde el tubo digestivo, el tejido subcutáneo y las mucosas.
Colinérgicos
Los fármacos colinérgicos promueven la acción del neurotransmisor acetilcolina. Estos medicamentos también se llaman parasimpaticomiméticos porque producen efectos que imitan la estimulación nerviosa parasimpática.
• Evaluar los trastornos en los que se utilicen agonistas colinérgicos, por ejemplo, miastenia grave
• Valorar si hay retención urinaria y distensión de la vejiga; determinar la ingestión de líquidos del paciente y el tiempo y la cantidad de la última micción
• Administra los fármacos colinérgicos de acuerdo con la prescripción. Ten en cuenta que algunos medicamentos, como el betanecol, deben administrarse antes de las comidas.
• Vigila los efectos de los fármacos colinérgicos y notifica las reacciones adversas.
• Evalúa si hay signos de insuficiencia respiratoria y toma medidas para promover el intercambio de gases adecuado, como respiración profunda y tos, y aspiración y colocación correcta del paciente.
• Evalúa función urinaria y signos de retención urinaria.
• Ayuda al paciente en el establecimiento de un programa de administración de fármacos que satisfaga sus necesidades.
• Proporciona capacitación al paciente
• Náuseas y vómitos
• Calambres y diarrea
• Visión borrosa
• Disminución de la frecuencia cardíaca y presión arterial baja
• Dificultad para respirar
• Polaquiuria
• Aumento de la salivación y la sudoración
• Otros fármacos colinérgicos, especialmente los anticolinesterásicos, aumentan los efectos de los agonistas colinérgicos e incrementan el riesgo de presentar toxicidad.
• Los fármacos anticolinérgicos reducen los efectos de los fármacos colinérgicos.
• La quinidina reduce la eficacia de los agonistas colinérgicos.
• Tratamiento de afecciones de la vejiga por atonía (debilidad) y retención urinaria postoperatoria y posparto • Tratamiento de trastornos digestivos, como distensión abdominal postoperatoria y atonía gastrointestinal
• Reducir la presión ocular en pacientes con glaucoma y durante la cirugía ocular
• Tratamiento de la hipofunción de las glándulas salivales causada por la terapia de radiación y el síndrome de Sjögren
• Salivación
• Bradicardia (frecuencia cardíaca lenta)
• Dilatación de los vasos sanguíneos
• Constricción de los bronquiolos pulmonares
• Mayor actividad del tubo digestivo
• Aumento del tono y la contracción de los músculos de la vejiga
• Constricción de las pupilas
Anticolinérgicos
Interrumpen los impulsos nerviosos parasimpáticos en el SNC y el sistema nervioso autónomo.
También evitan que la aceticolina estimule los receptores colinérgicos.
• Evalúa las condiciones en las que se utilizarían los fármacos anticolinérgicos, tales como bradicardia, bloqueo cardíaco, diarrea y úlcera péptica.
• Evalúa las condiciones en las que estarían contraindicados los fármacos anticolinérgicos, tales como glaucoma, miastenia grave, hiperplasia prostática, esofagitis por reflujo enfermedad obstructiva digestiva.
• Retención urinaria relacionada con efectos adversos sobre la vejiga
• Estreñimiento asociado con efectos adversos en el tubo digestivo
• Riesgo de lesión vinculado con efectos adversos de los fármacos
• Ayuda a aliviarlos síntomas si se producen efectos adversos. Por ejemplo, proporciona pastillas para la tos y cuidado bucal frecuente para pacientes que experimentan sequedad en la boca.
• Sequedad en la boca (xerostomía)
• Reducción de las secreciones bronquiales
• Aumento del ritmo cardíaco
• Visión borrosa
• Disminución de la sudoración
• Confusión
• Delirio
• Deterioro cognitivo
Interacciones
• Antidiscinéticos (p. ej., amantadina)
• Antieméticos y fármacos antivértigo
• Antipsicóticos
• Ciclobenzaprina
• Disopiramida
• Orfenadrina
• Antidepresivos tricíclicos y tetracíclicos
Entre los fármacos que reducen los efectos de los anticolinérgicos están:
• Fármacos anticolinesterasa
• Agonistas colinérgicos (como betanecol)
Aquí hay otras interacciones que pueden ocurrir:
• El riesgo de toxicidad de la digoxina aumenta cuando ésta se toma con un fármaco anticolinérgico.
• Los analgésicos opiáceos mejoran el movimiento lento de alimentos y fármacos a través del tubo digestivo cuando se toman con bloqueadores colinérgicos.
• La absorción de los comprimidos de nitroglicerina bajo la lengua se reduce cuando se toman con un bloqueador colinérgico.
• Todos los anticolinérgicos se utilizan para tratar afecciones espásticas o hiperactivas del tubo digestivo y de las vías urinarias • Los alcaloides de la belladona se emplean con la morfina para tratar cólicos biliares • Reducir las secreciones orales, gástricas y respiratorias
• Prevenir una caída en la frecuencia cardíaca causada por la estimulación del nervio vagal durante la anestesia
Los fármacos antticolinérgicos pueden tener efectos paradójicos en el cuerpo, dependiendo de la dosis, la afección por tratar y el órgano diana. Por ejemplo, pueden producir un efecto estimulante o depresivo.
Los alcaloides de la belladona se absorben por los ojos, el tubo digestivo, las membranas
mucosas y la piel.
No catecolamínicos
Producen
• Constricción local o sistémica de los vasos sanguíneos
• Descongestión nasal y ocular y dilatación de los bronquiolos.
• Relagacion del musculo liso
• Relajación del músculo liso
• Inquietud
• Ansiedad
• Mareo
• Dolor de cabeza
• Palpitaciones
• Arritmias cardíacas
• Hipotensión
• Hipertensión y crisis hipertensiva
• Ictus
• Angina
• Aumento en la concentración de glucosa
• Necrosis de los tejidos y descamación
• Los fármacos inhalado dan
lugar a menores concentraciones
de fármaco en el cuerpo.
•Los medicamentos orales se absorben
bien desde el tubo digestivo.
• Algunos fármacos pasan
la barrera hemocefalica
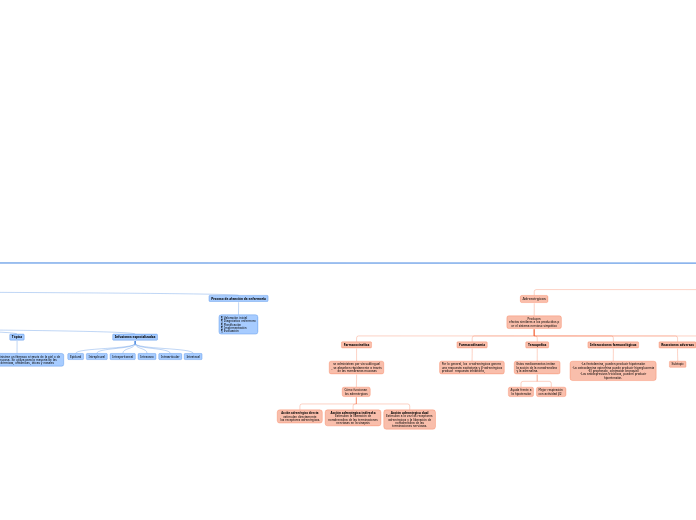
Adrenérgicos
Producen
efectos similares a los producidos p
or el sistema nervioso simpático
-Vigila el ECG, la presión arterial, la presión de la arteria pulmonar, y el gasto urinario.
-Verifica las concentraciones de electrólitos.
-Valora las reacciones adversas.
-vigila estrechamente en busca de una caída
repentina en la presión arterial.
-Evalúa el conocimiento del paciente.
-No administres catecolaminas en la misma vía i.v
Subtopic
Interacciones farmacológicas
-La fentolamina, pueden producir hipotensión
-La catecolamina epinefrina puede producir hiperglucemia
-El propranolo, contracion bronquial
-Los antidepresivos tricíclicos, pueden producir
hipertensión.
Teraupetica
Estos medicamentos imitan
la acción de la noradrenalina
y la adrenalina.
Mejor respiración
con actividad β2
Ayuda frente a
la hipotensión
Por lo general, los α-adrenérgicos genera
una respuesta excitatoria y β-adrenérgicos
produce respuesta inhibitoria,
Farmacocinetica
se administran por vía sublingual
, se absorben rápidamente a través
de las membranas mucosas
Cómo funcionan
los adrenérgicos
Acción adrenérgica dual
Estimulan a la vez los receptores
adrenérgicos y la liberación de
noradrenalina de las
terminaciones nerviosas.
Acción adrenérgica indirecta
Estimulan la liberación de
noradrenalina de las terminaciones
nerviosas en la sinapsis
Acción adrenérgica directa
estimulan directamente
los receptores adrenérgicos.
Principios y generalidades
Proceso de atención de enfermería
¶ Valoración inicial
¶ Diagnóstico enfermero
¶ Planificación
¶ Implementación
¶ Evaluación
Farmacología
Administración de fármacos
Infusiones especializadas
Intratecal
Intraarticular
Intraoseo
Intraperitoneal
Intrapleural
Epidural
Tópica
Se utiliza para administrar un fármaco a través de la piel o de una membrana mucosa. Se utiliza para la mayoría de las preparaciones dérmicas, oftálmicas, óticas y nasales
Subcutánea
Se inyectan pequeñas cantidades de un medicamento debajo de la dermis y en el tejido subcutáneo y permite que el fármaco entra en el torrente sanguíneo con mayor rapidez
Respiratoria
Se administran mediante inhalación y son absorbidos con rapidez. Está vía se utiliza en situaciones de emergencia
Rectal y vaginal
Vía incómoda. Se aplican supositorios, pomadas, cremas y geles
Oral
Vía más segura, practica y económica. Se administran en pacientes conscientes y capaces de deglutir
Intravenosa
Los fármacos se administran directamente en el torrente sanguíneo. Incluyen fármacos, líquidos, sangre o hemoderivados y medios de contraste
Intramuscular
Proporciona acción sistemática rápida y permite absorción de dosis grandes
Intradermica
Los fármacos se inyectan en la piel. Solo se usa con propósitos de diagnóstico
Gastrica
Permite la administración directa en el aparato gastrointestinal
Bucal, sublingual y translingual
Ciertos medicamentos, como la nitroglicerina. Esto para evitar su destrucción o transformación en el estómago
Clasificación y obtención de fármacos
Clase terapéutica
Se clasifican de acuerdo a su uso terapéutico
Medicamentos obtenidos de fuentes animales
Vacunas:
Suspensiones de microorganismos muertos, modificados o atenuados
Enzimas:
Producidas por las células vivas y actúan como catalizadores
Aceites y grasas:
Aceite de hígado y bacalao
Hormonas:
Como la insulina
Clase farmacológica
Fármacos que comparten características similares
Componentes activos de las plantas
Aceites
Se clasifican como volátiles o fijos. Los fijos no se evaporan con facilidad, ncluyen aceite de ricino y aceite oliva.
Resinas
Su fuente principal es la savia de pino, actúan como irritantes locales o como laxantes y agentes cáusticos
Gomas
Dan a los productos la capacidad de atraer y retener agua
Glucosidos
Se encuentran en las plantas y tienen efectos beneficiosos y tóxicos
Alcaloides
Componente más activo en las plantas, reaccionan con los ácidos para formar sal que se disuelve en los líquidos corporales
Nomenclatura
Nombre comercial
Es la marca o denominación, es seleccionado por la compañía farmacéutica que vende el producto
Nombre genérico
Es una abreviatura del nombre químico
Nombre químico
Es el nombre científico que describe con precisión la estructura atómica y molecular del fármaco
Estudia las propiedades de los fármacos y el efecto fisiológico que producen el organismo
Farmacoterapéutica
Reacciones adversas
Reacciones relacionadas con la sensibilidad del paciente
Reacciones relacionadas con la dosis
¶ Efectos secundarios
¶ Efectos iatrogenos
¶ Sobredosis
¶ Hipersusceptibilidad
Es el empleo de fármacos para prevenir y tratar enfermedades
Terapia paleativa
Utilizada para enfermedades terminales con el objetivo de que el pacientes este tan cómodo como sea posible
Terapia de apoyo
Ayuda a mantener otros sistemas del cuerpo me lo acaba hasta que se resuelva la enfermedad del paciente
Terapia suplementaria
Reponer o sustituir sustancias que faltan en el cuerpo
Terapia de mantenimiento
Pacientes con padecimientos crónicos que no se curan
Terapia empírica
Se basa en la experiencia práctica y no datos científicos
Terapia aguda
El paciente se encuentra en estado crítico y requiere terapia
Farmacodinamia
Estudia la potencia del fármaco sobre nosotros, así como mecanismos de acción
Fármaco antagonista
Presenta afinidad por el receptor, pero o bien no desencadena ninguna respuesta o inhibe la acción de los agonistas
Fármaco agonista
Tiene afinidad por el receptor y posee eficacia en su acción
Farmacocinética
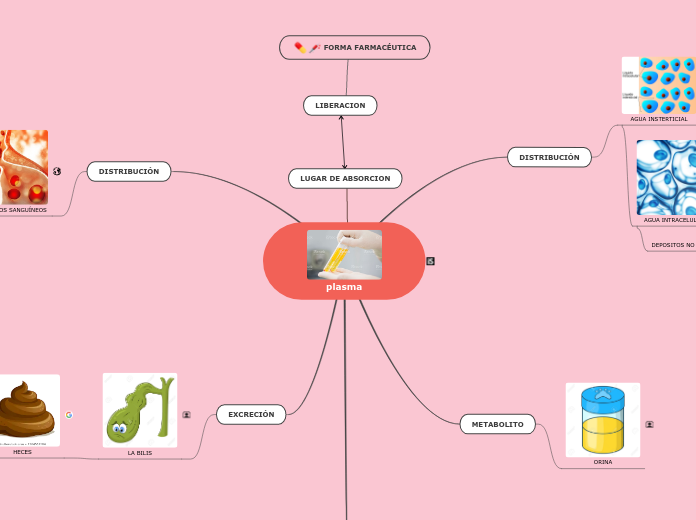
Estudia el movimiento del fármaco en el organismo y como va cambiando por efecto de éste
Inicio, pico y duración
Duración de la acción
Es el tiempo en el que el fármaco produce su efecto terapéutico
Concentración máxima
Se alcanza cuando la velocidad de absorción es igual a la tasa de eliminación
Inicio de la acción
Se refiere al intervalo de tiempo que empieza cuando el medicamento es administrado y termina cuando el efecto terapéutico inicia
Excreción
Es la eliminación de fármacos del cuerpo
Factores que afectan la vida de un fármaco
¶ Tasas de absorción
¶ Metabolismo
¶ Excreción
Metabolismo
Capacidad del cuerpo para cambiar un fármaco de su forma de dosificación a uno más soluble en agua para luego ser excretada
Factores que influyen el metabolismo
¶ Enfermedad hepatica
¶ Efectos ambientales
¶ Genes
¶ Alteraciones de la edad
¶ Insuficiencia cardiaca
Distribución
Proceso por el cual el fármaco alcanza los tejidos y los líquidos del cuerpo
¶ Irrigación sanguínea
¶ Solubilidad
¶ Union de proteínas
Absorción
Paso del fármaco desde el lugar de la administración hasta la circulación sistémica
Factores que afectan la absorción
¶ Cantidad de irrigación sanguínea
¶ Dolor y estrés
¶ Formulación de los medicamentos
¶ Alimentación
¶ Forma del fármaco
¶ Vía de administración