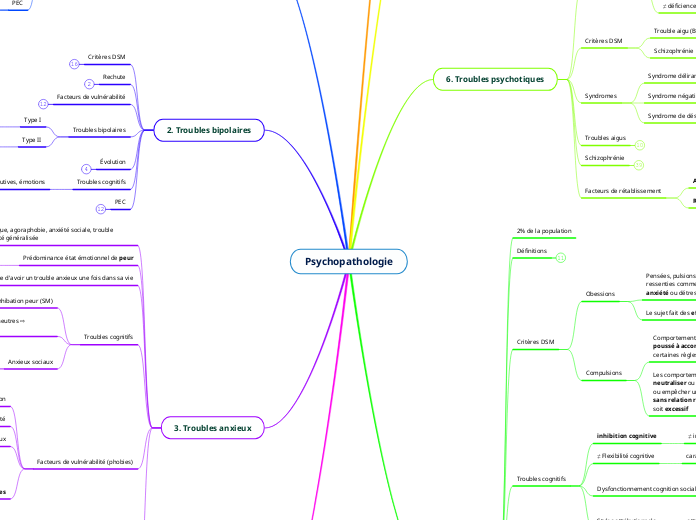
Psychopathologie
Sujet principal
3. Troubles anxieux
Relation hyperventilation ⇨ symptômes physiques et psychiques anxieux
90% phobies spé améliorées, guéries
20 séances pour phobies d'espace et attaque panique
Relaxation ⇨ présentation stimuli hiérarchisé
Désensibilisation systématique ⇨ in vivo ⇨ exposition
Facteurs de vulnérabilité (phobies)
Théories cognitives
Pensées automatiques
Manque assertivité
Restriction expression émotions
entourage durant l'enfance ≠ estime de soi
Surprotection, perte ou séparation parentale, violences
névrosisme, introversion
Imitation
Anxieux sociaux
dysfonctionnement exécutif en situation sociale
≠ inhibation info n-pertinente
mauvais codage des émotions
biais de traitement émotions faciales
Tendance à généraliser réponses à stimuli neutres ⇨ hypervigilance
≠ inhibation peur (SM)
30% de risque d'avoir un trouble anxieux une fois dans sa vie
Prédominance état émotionnel de peur
Anxiété trait/état, de performance
Phobie spécifique, agoraphobie, anxiété sociale, trouble panique, anxiété généralisée
2. Troubles bipolaires
Psychothérapie
Thérapies familiales
Thérapie sur les rythmes sociaux
limiter réper° event sur routine, limiter situations d'excitation, renforcer synchroniseurs, rétablir stab. rythmes sociaux
maladie mentale chronique ⇨ éducation, formation
Hygiène de vie
sommeil ; rythmes sociaux
thymorégulateurs (stabilisateur humeur) ; neuroleptiques, antipsychotiques ; AD
attentionnels, M, fx exécutives, émotions
Dépression-manie à cycle rapide
TT n-adapté/substances
Manie-dépression-euthhymie
Dépression-manie-euthymie
Troubles bipolaires
Type II
Hypomanie + dépression majeure
Type I
Au moins 1 épisode maniaque
Horloge interne (rythme circadien)
Perturbateurs (≠homeostasie)
Rythme W, décalage horaire, évent vie, substances
Synchroniseurs
Lumière, rythmes sociaux, alimentation, exercice, températures, saisons
Environnementaux
30% des cas suite à un événement stressant
Harcèlement, agression, IVG, surmenage, déménagement...
Génétiques
ATCD familiaux : *8/10
MZ : 0.65 ≠ 0.2
trouble de l'humeur
Rechute
Hypersociabilité, irritabilité, distractibilité, conso + importante
Tenue vestimentaire, projets multiples, réveils précoces
Cyclothymie
2. Durant ces 2 ans, périodes hypo et dépressives ont été présentes pdt au - la moitié du temps et pas plus de 2 mois consécutifs sans symptômes
1. Existence pendant au - 2 ans de nb périodes durant leq. sympt hypo et dépressif (≠syndrome)
État dépressif
État maniaque
D. ≠ substance ou affection médicale
C. La perturbation de l'humeur est suffisamment grave pour entraîner une altération marquée du fxt/hospitalisation
B. Au cours période, au - 3 sympt avec intensité significative et changement notable
7. Engagement excessif dans acti. à potentiel élevé de conseq. dommageables
6. Aug° activité orienté vers but, ou agitation psychomotrice
5. Distractibilité
4. Fuite des idées ; pensées qui défilent
3. + grande communicabilité, désir constant parler
2. Réduction besoin de sommeil
1. estime de soi
A. Humeur élevée, expansive, irritable pdt 1 semaine
4. Tb liés à des trauma ou facteurs de stress
Troubles
Thérapie de reconsolidation (N-HAS) propranolol
altération émotionnelle
Attentats de Nice : GE propranolol : 40% amélioration
Reviviscence PTSD
intensité comparable
Si souvenir important : amygdale et hippocampe
sauvegardent souvenirs dans ME.
+ émotion forte, + souvenir saillant
Intérêt physiologique Propranolol
+ réactivation du souvenir
Ré-enregistrement charge émotionnelle, altération émo°
EMDR
Mvt alternatif du regard diminue sensibilité/émotion liée
Traiter les souvenirs jusqu'à trouver vécu émo° adapté
Résultat d'xp de vie douloureuses ou traumatiques stockées dans le cerveau de manière dysfonctionnelle, CD rayé
Association souvenir-émotion
TCC (à modifier car fixe)
Comprendre schémas de pensées et croyances ; techniques de relaxation, exposition ; exp° et gestion vécu émotionnel
3. Facteurs de vulnérabilité
Pré ; péri ; post-traumatiques
Faire-face inadéquate, évent de vie défavorable, perte en lien avec le traumatisme, support social (facteur protecteur)
Sévérité trauma, perception menace mortelle, blessures physiques, violence interpersonnelle (connaissance)
ATCD psychiatriques ; expo traumatique antérieures, enfance
2. Troubles cognitifs
MLT
Zones cérébrales dysfonctionnelles
Amygdale, hippocampe
Dysfonctionnements exécutifs
inhibition, flexibilité, contrôle attentionnel, MW
Tb à symptomatologie somatique et apparentés
Tb de conversion
État de PTSD anciennement "névrose traumatique"
C'est la seule entité clinique la plus associée à la psychanalyse (hystérie de conversion)
3. Entraîner une détresse ou une altération clinique significative dans le domaine du fx so, pro ou autres
2. Les données cliniques démontrent incompatibilité entre symptômes et affection neurologique ou médicale connue
1. Un ou plusieurs symptômes d'altération de la motricité volontaire ou des fx sensorielles
Troubles liés à des traumatismes
Ce sont des troubles qui arrivent à la suite de situations extrêmement variées, avec une dimension interpersonnelle.
Catastrophe naturelle, violences sexuelles, professions à risques.
Doit se résorber avec le temps, à partir du moment du déploiement de techniques adaptées.
Prévalence : EU 8.7% ; autres pays 1%
PTSD
2. Présents depuis plus d'un mois ou apparaissant 6 mois minimum après le traumatisme
1. Même symptômes que stress aigu
Tb de stress aigu
3. Symptômes présents de 3 jours à 1 mois après exposition
2.Présence de 9 (ou +) des symptômes suivants
e. symptôme d'éveil
perturbation sommeil, hypervigilance
d. symptômes d'évitement
effort pour éviter
c. symptômes dissociatifs
altération de la perception de la réalité
b. humeur négative
≠ émotions positives
a. symptômes envahissants
répétitifs
1. Exposition à la mort effective ou menace de mort ou blessure grave ou violences sexuelles (ou +) des façons suivantes
d. exposition répétée ou extrême à des caractéristiques aversives du ou des événements traumatiques
c. membre de la famille ou ami proche
b. témoin direct
a. directement exposé
3.1 TOC
Dysmorphie corporelle
Sentiment de détresse
Cmpts répétitifs ou actes mentaux en réponses aux préoccupations
Préoccupation
TOC résistants ⇨ neurochirurgie fonctionnelle
TCC (pas, peu durable, rumination)
Questionnement socratique
id pensées automatiq, remise en q croyances ⇨ déjouer enchaînement
Mindfulness
Distorsions cognitives ⇨ travaille sur schémas cognitifs
Pharmacologique : AD
Amélioration 2/3 personnes + TCC
Guérison : 20%
augmente transmission sérotonine dans cortex orbitofrontal (régulation cmpts)
Évaluation : liste des pensées obsédantes de Bouvard
Vulnérabilité
Facteurs génétiques : prévalence 2x plus élevée chez apparentés 1er degré
Dysfonctionnement sérotoninergique
Dysfonctionnement cortex orbitofrontal, cingulaire antérieur et striatum
MZ 0.57 ; DZ 0.22
Abus/event stressants ou traumatiques
Névrosisme
Schémas cognitifs aux thématiques de culpabilité et responsabilité => pensées intrusives
Styles attributionnels
attribuer de manière adaptée cause ⇨ event
Dysfonctionnement cognition sociale
TOM
attribution 'états mentaux
Perception/reconnaissance émotions
≠ Flexibilité cognitive
caractère rigide et répétitif des pensées et compulsions
inhibition cognitive
≠ inhibition ⇨ obsessions + compulsions
Les comportements ou actes mentaux sont destinés à neutraliser ou à diminuer anxiété ou sentiment de détresse, ou empêcher un évent ou une situation redoutés mais sont soit sans relation réaliste avec ce qu'ils proposent de neutraliser, soit excessif
Cmpts neutralisent; diminuent anxiété ⇨ ≠ relation réaliste ; excessif
Comportements répétitifs ou actes mentaux q le sujet se sent poussé à accomplir en réponse à une obsession ou selon certaines règles qui vont être appliquée de façon inflexible
Cmpts répétitifs ⇨ poussé à accomplir ⇨ obsession
Obessions
Le sujet fait des efforts pour ignorer ou neutraliser
Pensées, pulsions ou images récurrentes persistantes ressenties comme intrusives ou inopportunes et entraînent anxiété ou détresse importante
Pensées, img intrusives => anxiété
Définitions
Compulsions
actes souvent absurdes, ridicules ou gênants qui s'imposent à la personne de façon incoercible => doit accomplir
actes répétitifs, ritualisés en vue de diminuer anxiété
Obsession impulsive
assiégé par crainte d'accomplir acte absurde, sacrilège, criminel ou préjudiciable pour soi ou autrui
acte redouté jamais commis
Obsessions phobiques
assiégée par la pensée d'un objet ou une situation craint
Apparaît en-dehors de l'objet
Obsessions idéatives
assiégée par une idée, mots ou représentation ⇨ crainte d'une omission, erreur => vérifications interminables
2% de la population
6. Troubles psychotiques
Facteurs de rétablissement
Remettre en situation scolaire, profesionelle
Activité sportive
PEC pluridisciplinaire
Réhabilitation psychosociale (approche cognitive)(à distance épisode aigu)
Campagne de destigmatisation
Remédiation cognitive
rééducation des fx cognitives pour éviter répercussions
Entraînement aux habilités sociales
TCC
Psychoéducation
Médicale : neuroleptiques typiq ou atypiq (- effets second)
Somatique (exclusion d'autres maladies et contre-indi au tt antipsychotique) : IRM, EEG, bilan sanguin, ECG
modèle vulnérabilité-stress
Durant enfance et adolescence : facteurs environnementaux (stress adolescence)
Vulnérabilité neurobio, génétiq, cérébrale, infectieuse précoce
Substances psychoactives
Traumatismes durant l'enfance ; migration
Pré et péri-nataux : infec° virales, hypoxie cérébrale
Vulnérabilité génétique
Prévalence : 10x + élevée apparentés
MZ : 0.31 à 0.68 ≠ DZ 0.06 à 0.28
≠ gène SZ ; bcp de gènes impliqués ⇨ polymorphisme généti
Dérégulation neurobiologique
Dopaminergique, trop de DA dans synapse ⇨ sympt +
drogue : sympt psy ++ ; TT antipsy : sympt. psy --
Maintien consommation drogue amene + de rechutes/BDA
Interactions parentales jouent
maladie neurodéveloppementale
suffit d'un facteur pour son déclenchement
PEC précoce, quanlitative + entourage & réseau social favora
Importance de la durée de psychose non traitée
difficilement prédictible pour 1 personne donnée
≠ ToM
Atteinte de l'ensemble des fx cognitives
M (W,S,E), FE, tb attntionnels
facteur de maintien
handicap fonctionnel et psychique avant symptômes
Troubles aigus
+ attente + néfaste ⇨ ≠ rétablissement
25,40% épisode isolé, 20 à 50% suivies d'une rechute de même type ; 15 à 30% ⇨ évolution psychotique chronique.
Situations d'urgence
PEC cognitives
psychoéducation ⇨ limiter construction d'interprétations erronées
hospitalisation; tt antipsychotique
facteurs favorisants
Migration, évent vie traumatique, période post-partum, période de changement
toxiques/médicaments
Syndromes
Syndrome de désorganisation
Comportemental
maniérisme, parakinésie, paramimies, stéréotypies motrices, catatonie
Affectif : manque de cohérence dans l'expression émotions
Cognitif
Trouble du langage
néologisme, paralogisme, trouble de la communication
Altération du raisonnement logique/illogisme
ambivalence (incohérence), rationalisme morbide (≠compréhensible), raisonnement paralogique
Altération du cours de la pensée — discours diffluent
Syndrome négatif
Comportemental : apathie, avolition/aboulie, apragmatisme
Affectif : anhédonie
Cognitif : alogie
Syndrome délirant (délire schizophrénique)
Bruyant, anxiogène, absence de projet, seul réceptifs à la PEC médicale
Adhésion
Participation affective
conséquences émotionnelles, cmpt associées à présence ID
Degré d'extension
focalisé sur un élément particulier ? (sphère amoureuse)
Degrés de systématisation du délire
organisation et cohérence des ID
Thèmes délirants
Persécution, référence, mégalomanie, influence, mystique, jalousie, érotomaniaque, somatique
Mécanismes délirants
Intuition, interprétation, imagination, illusion, hallu
Schizophrénie
Ado et jeunes adultes (15-35 ans)
2. Il faut 6 mois évo° de la symptomatologie pr diagnostic
1. 2 ou + des manifestations suivantes présentes dans une proportion significative du temps au cours d'une période d'1 mois avec au - 1, 2 u 3
e. sympt. négatifs (aboulie)
d. cmpt grossièrement désorganisé ou catatonique
b. Hallucinations
Trouble aigu (BDA)
Ado, jeunes adultes et 45-50 ans
2. Pdt au - 1 jour mais - d'1 mois avec retour complet au fxt prémorbide
1. Présence d'un (ou +) des sympt suivants avec au - 1, 2 ou 3
d. cmpt grossièrement désorga ou catatoniq
c. discours désorganisé
b. hallucinations
a. ID
Caractéristiques
≠ déficience mentale ; ≠ dédoublement de la personnalité
Perte de contact avec la réalité
≠ accès monde psychique transmis
Présence de symptômes psychotiques (+ ; désorganisation [-])
5. TCA
PEC pluridisciplinaire
traiter dérégula° émo°, comorbidités, complications soma + aspects sociax
Alliance thérapeutique
ENGAGEMENT
entretiens motivationnels
Remédiation cognitive : techniques centrée sur fx ex pr faciliter flexibilité cognitive ≠ TT
≠ alimentation, ni poids
Restauration/amélioration estime de soi
2 séances/semaines + exercices
Dvp stratégies alternatives ⇨ mode pensée + souple
Nutritionnelle et sociale
Psychothérapeutiques
TIP (anorexie, boulimie)
attachement, émotions et relations aux autres
relations interpersonnelles
Psychothérapies familiales (boulimie)
ID propre
TCC (1ère intention)
Restructuration cognitive
Interventions basées sur nouvelles technologies
Minfulness
Thérapie d'acceptation et d'engagement
psychoéducation alimentaire et corporelle
sensation faim, sasiété, conséquence, silhouette, dvpt corpo
Médicale : hospitalisation + psychotropes (AD, anxio)
+30% ; tb rythme cardiaq, hypothermie, épuisement phy, pensées suicidaires, forte impulsivité
Environnementale
Attachement
Préoccupé : boulimie
Évitant-détaché : anorexie
Éducation parentale autoritaire et rigide, mode de pensée dysfonctionnel (parents anorexiques), maltraitance, modèles systémiques
conflit, difficultés individuation, confusion
intergénérationnelle, déni difficultés interpersonnelles, diff com°
Psychologique
Distorsions cognitives
Cercle vicieux : dénutri° pê à l'origine distor° ou les aggraver
Pensées dichotomique
Pensées rigides ⇨ règles intransigeantes
Perception de soi
Alimentation
Traits de personnalité
Interactions familiales et influences sociales
Interaction vulnérabilité biol + génétique
Obsessionnels + faible estime de soi ⇨ survenue tb
Sérotonine
Restriction alimentaire + hyperactivité ⇨ ≠ régulation sérotoni
régulation de l'appétit et impulsivité
baisse niv. séro : impulsivité ⇨ accès hyperphagiques
Biologique, psychologique et sociale
Prévalence 10x plus élevée apparentés
MZ : 0.3 à 0.5, DZ : 0.1
hérédité / influence envt
hérédité : traits personnalité non spé
Mauvais contrôle des impulsions
instabilité émotionnelle
Évolution
Mode évolutif
Comorbidités
tb anxio-dépressifs, TOC, tb perso (obsessio), substances
50% formes restrictives ⇨ hyperphagie/purgatif
Rapide (1 à 2 ans) ;
4 ans
Comorbidités psychopathologiques
fluctuation de symptômes
50% évolution favorable ; 30% s'améliorent ≠ rétablissement ; 20% chronicité au-delà de 5 ans
Troubles comorbides
anxio-dépressifs ; tb de la personnalité ; substance
8 ans environ
Guérison 50% ; rémission partielle 27% ; chronicité 23%
Troubles cognitifs
Cognition sociale
Difficultés de conscience émotionnelle, régulation, reconnaissance, interprétation
Absence de prise de conscience des troubles
difficultés interpersonnelles
ToM ≠ flexibilité mentale
Attention excessives aux détails (≠cohérence centrale)
Flexibilité mentale moindre
Conséquences physiologiques/somatiques
Amaigrissement 15%
Arythmie cardiaque, déséquilibre électrolyte
Peau desséchée, ongles cassants ; lanugo
Insuffisance rénale
Troubles oesophagiques (vomissements)
Arythmies cardiaques
Déséquilibre électrolyte (sodium)
Mauvaise santé somatique
Tb cardiovasculaires ; diabète type 2
Critères DSM
Anorexie
Restrictif ou hyperphagique/purgatif
Importance contrôle des pensées, cmpts : fxt cognitif inflexible
Hyperactivité motrice et intellectuelle
Perturbation de la perception corporelle et image du corps
Peur de prendre du poids
Honte de satisfaction liée à la maîtrise des besoins phy
Conduite volontaire de restriction alimentaire et lutte faim
Quantitative et qualitative
contrôle de sensation de faim
Boulimie
Symptômes
Préoccupation nourriture + image corporelle (restaurer estime de soi, image, valeur accordée)
Constamment affamé
Étapes
Post-crise : émergence sentiment regret, culpa
Péri-crise : sentiment de perte contrôle total
Pré-crise : émotionnalité - et pénible
3. Surviennent tous les deux en moyenne 1x/semaine, 3mois
2. Cmpt compensatoire inapproprié récurrent visant à prévenir prise de poids
1. Survenue récurrente après hyperphagie
Hyperphagie
3. Au moins 1x/semaine pendant 3 mois
2. Associé à au moins 3 des cara suivantes
e. dégoût de soi, déprime, culpabilité après avoir mangé
d. manger seul car gêne de la qtt absorbée
c. grandes qtt en l'absence de sensation de faim
b. manger jusqu'à éprouver une sensation pénible
a. manger bcp rapidement q la normale
1. 2 des caractéristiques suivantes
b. sentiment de perte de contrôle sur cmpt alimentaire pdt crise
a. absorption en une période limitée d'une quantité de nourriture largement sup à la moyenne de gens
1. Troubles dépressifs
Renvoie aux émotions ; universalité ; normales ; tout le monde les éprouves.
La tristesse va exister sur une durée suffisamment longue pour ne pas être caractérisée comme un cafard/saute d'humeur.
Notion d'émotion pathologique caractérisant le trouble de l'humeur en particulier.
- État d'humeur : variation sur un spectre ou un continuum allant du normal au pathologique.
Il y a 2 formes extrêmes du spectre :
- Dépression grave : épisode dépressif caractérisé observé dans les troubles dépressifs ou bipolaires
- Manie ou hypomanie : caractéristique des troubles bipolaires
PEC
Psychologiques
Exercice physique (sérotonine, dopamine, endorphines)
Psychothérapie familiale ; psychodynamique
Psychothérapie de soutien ; TCC ; TIP
TCC de 3ème vague (émotions) ⇨ mindfulness
MBCT (dépression)
MBSR (stress)
TCC : modifier cognitions, cmpts ⇨ apprentissage raisonnement + adapté
Médicales
TT psychotropes, hospitalisation, stimulation magnétique transcrânienne répétée (SMTR), électrovulsivothérapie
Résistante
Électroconvulsivothérapie : choc électriq
80% amélioration
≠ 2 TT AD
SMTR : courant électrique
En fonction de l'intensité (légère, modérée, sévère)
Si rémission partielle : reconsidérer PEC/hospitalisation
Poursuite AD 6 à 12 mois
TT AD + avis psychiatrique avec ou sans psychothérapie
TT antidépresseur
Psychothérapie de soutien, suivi, évaluation du risque suicidaire, évaluation ss 4 à 8 semaines
Troubles
Triade de Beck ⇨ pensées associées à la dépression
Explication quasi-développementale (schémas cognitifs)
processus cognitifs imprégnés d'erreurs (biais)
croyances irrationnelles ; contenu négatif
Troubles de la mémoire MW, ME ≠ MP
biais de congruence
Troubles cognitifs 85-94%
Sujet secondaire
persistent ; empêchent rétablissement total
Facteurs de vulnérabilité
Cerveau
Hyperactivation système limbique ; hypoactivation du cortex préfrontal
Hippocampe ; amygdale ; cortex cingulaire antérieur ; cortex préfrontal
Événements de vie
Périodes de transition (fragilité)
Biais cognitifs (humeur déforme souvenir ; triade Beck)
Contexte + signification personnelle (femme, emploi)
Famille
Environnement
Burn-out
Facteur de stress : effet sur le cerveau ⇨ neuromédiateurs
Rat, stress (≠hippocampe) ; humain : réduction connexions neuronales hippocampe
cortisol
Génétique : 30% ;
MZ : 0.59 ; DZ : 0.3
Sérotonine (neuromédiateur) perturbé
Personnalité
Tempérament (bio, héréditaire), prédispose
Hyperthymique, dépressif, cyclothymique, anxieux, irritable
1. Critères DSM
Tb dépressif persistant (dysthymie)
2. Au cours des 2 ans, pas de période de + de 2 mois ≠ sympt.
1. Humeur dépressive ptlj, plus d'un jour sur 2 pendant au moins 2 ans
Tb dépressif caractérisé
Spécifications possibles
Avec caractéristiques psychotiques
Présence d'ID
Syndrome de cotard
id d'immotalité, damnation, négation corps
syndrome psychotique congruent ou n-congruent à l'humeur
Avec caractéristiques mélancoliques
= tb dépressif cara mais avec intensité + matin
Avec caractéristiques mixtes
A la x sympt. dépressifs et sympt. maniaques/hypo
Avec détresse anxieuse
+ 2 symptômes anxieux
A. Au moins 5 symptômes présents sur 2 semaines et représentent un changement par rapport au fonctionnement antérieur. Au moins 1 ou 2 (sympt. fondamentaux)
9. Pensées de mort récurrentes
8. Diminution de l'aptitude à penser ou se concentrer
7. Sentiment de dévalorisation ou culpa excessive inappro
6. Fatigue ou perte d'énergie ptlj
5. Agitation ou ralentissement psychomoteur
4. Insomnie ou hypersomnie
3. Perte ou gain de poids significatif ≠ régime
2. Diminution marquée de l'intérêt ou du plaisir pour tt ou ptt activités qtlj, ptlj anhédonie
1. Humeur dépressive pqtj, ptlj (tristesse pathologique)
0. Nosographie
Mélancolie (délirante) : forme intense épisode dépressif cara
Dépression endogène (facteurs bio) ; réactionnelle (exogène)
Dépression psychogène (facteurs psychologiques) ;