SISTEMA IMMUNITARIO
per concludere.......
disfunzioni del sistema immunitario
immunodeficienze
I disturbi da immunodeficienza alterano la capacità del sistema immunitario di difendere l’organismo dall’invasione di cellule estranee o patologiche (come batteri, virus, funghi e cellule tumorali). Di conseguenza, si possono manifestare infezioni batteriche, virali o micotiche o linfomi oppure altri tumori normalmente poco frequenti. Un altro problema è rappresentato dal fatto che il 25% dei soggetti affetti da immunodeficienza presenta anche una malattia autoimmune
Esistono due tipi di disturbi da immunodeficienza:
Primario: questi disturbi sono generalmente presenti alla nascita ed ereditari. Si manifestano generalmente durante la prima o la seconda infanzia. Esistono oltre 100 disturbi da immunodeficienza primari e sono tutti relativamente rari.
Secondari: questi disturbi si sviluppano generalmente più avanti nel corso della vita e spesso derivano dall’uso di certi farmaci o da un’altra malattia, come il diabete o l’infezione da virus dell’immunodeficienza umana (HIV). Sono più diffusi rispetto a quelli primari.
Cause di immunodeficienza primaria
Questi disturbi possono essere causati da mutazioni, talvolta di un gene in particolare.
Il componente interessato del sistema immunitario può essere mancante, ridotto in quantità o alterato e malfunzionante. I problemi legati ai linfociti B sono i più diffusi fra i disturbi da immunodeficienza, rappresentandone oltre la metà.
Patologie da immunodeficienza secondaria
Queste malattie derivano frequentemente dall’uso di farmaci (in particolare gli immunosoppressori). Questi farmaci vengono somministrati al fine di sopprimere il sistema immunitario. Ad esempio, alcuni vengono usati per prevenire il rigetto di un organo o di un tessuto trapiantato ( Farmaci utilizzati per prevenire il rigetto del trapianto). Possono essere somministrati a soggetti con una malattia autoimmune per sopprimere l’attività di attacco dell’organismo nei confronti dei propri tessuti.
La chemioterapia e la radioterapia possono anch’esse sopprimere il sistema immunitario, talvolta causando disturbi da immunodeficienza.
allergie
Le allergie si verificano quando il sistema immunitario produce una reazione difensiva esagerata, inappropriata e dannosa contro una sostanza estranea percepita come dannosa, anche se apparentemente innocua per l'organismo. Dopo l'esposizione all'allergene, il sistema immunitario reagisce inducendo un processo flogistico, che si manifesta con i tipici sintomi dell'allergia. L'esposizione prolungata o regolare all'allergene responsabile può causare un'evoluzione della forma allergica in un'infiammazione cronica associata all'asma.
La reazione allergica è una risposta immunitaria specifica mediata dalle immunoglobuline di classe E (IgE) prodotte dai mastociti. Nell'individuo allergico, questi anticorpi sono prodotti quando egli entra in contatto con l'allergene verso cui è sensibilizzato e provocano una risposta anomala, che induce i disturbi tipici delle allergie.
Il processo allergico si sviluppa in due fasi distinte:
La sensibilizzazione: il sistema immunitario identifica la sostanza come allergene. Questa fase si svolge in maniera silente dopo il primo contatto. I macrofagi individuano la sostanza penetrata nell'organismo e inducono la reazione dei linfociti, i quali producono IgE specifiche contro l'allergene. Le IgE entrano in circolo e aderiscono alla membrana dei mastociti, cellule di difesa localizzate nella pelle, nei polmoni e nel naso. I mastociti avranno il compito di individuare l'allergene quando entrerà in contatto per la seconda volta con l'organismo (memoria immunologica).
La risposta allergica vera e propria, compare in occasione di un successivo contatto con l'allergene, dando luogo alle manifestazioni tipiche dell'allergia. Le IgE presenti sulla membrana dei mastociti riconoscono e captano la sostanza, provocando la reazione del sistema immunitario e la liberazione di diverse sostanze chimiche attive (istamina, leucotrieni e altri elementi). L'esposizione prolungata o regolare all'allergene può causare la cronicizzazione della rispostainfiammatoria e indurre a disturbi come l'asma.
malattie autoimmuni
Le patologie autoimmuni sistemiche sono un gruppo di patologie capaci di interessare individui di qualsiasi età – con predilezione tuttavia per il sesso femminile – caratterizzate da sviluppo di infiammazione persistente a livello di più organi, con diversa associazione e diverso livello di danni ai tessuti di questi organi. Nel caso la risposta alterata immunitaria riguardi un singolo organo si parla di “autoimmunità organo-specifica” (tra queste ricordiamo ad esempio il diabete giovanile insulino-privo, le tiroiditi autoimmuni, la miastenia gravis, epatiti autoimmuni, enteriti autoimmuni quali il M. di Crohn e la Colite Ulcerativa).
Cause delle patologie autoimmunitarie
Alla base di una patologia autoimmune vi è lo sviluppo di una anomala attività del sistema immunitario che diventa “erroneamente” capace di attivare risposte infiammatorie di diverso grado a livello dei tessuti di uno o più organi del proprio corpo (autoimmunità). I motivi dello sviluppo di alterazione del sistema immunitario, non sono attualmente del tutto ben definiti. Il sistema immunitario di questi soggetti perde la cosiddetta “tolleranza”, ovvero la capacità di discriminare il “proprio” dal “non proprio”; viene a crearsi una anomala reattività che in questi casi non è solo rivolta (come nel soggetto sano) verso agenti estranei (virus, batteri…), ma purtroppo anche rivolta verso componenti dei tessuti di quello stesso organismo.
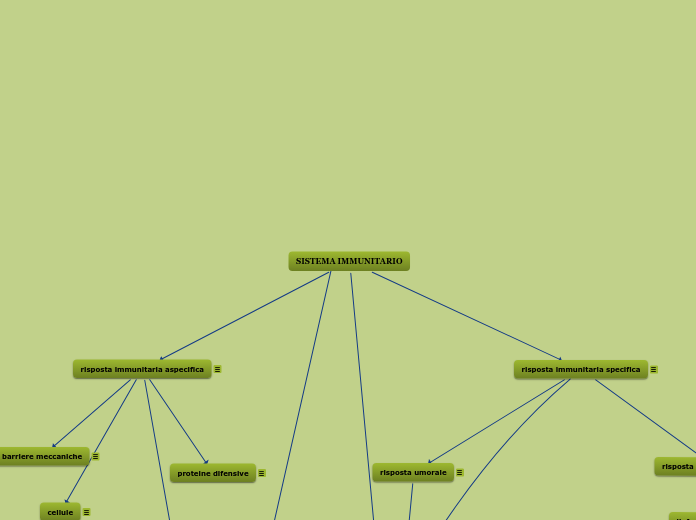
risposta immunitaria specifica
Si basa sul riconoscimento dell'agente patogeno che ha aggredito l'organismo e sulla strategia di attacco contro di esso. Vengono utilizzate cellule di cui disponiamo fin dalla nascita, ma che si sviluppano solo in seguito al contatto con gli agenti patogeni.
Per ciascuno di essi viene messa in atto una precisa sequenza di eventi che consente di difenderci e di "memorizzare" la risposta per proteggerci da eventuali attacchi successivi
risposta primaria e secondaria
La risposta immunitaria primaria
La risposta immunitaria primaria avviene quando l'organismo entra in contatto con un antigene estraneo per la prima volta. Si svolge in diversi e complessi passaggi, tra loro coordinati, che possiamo schematizzare come segue.
- L'interleuchina secreta dal macrofago in contatto con l'antigene (per cui si forma un complesso antigene-MHC) attrae un linfocita T helper che possiede il recettore per quello specifico complesso antigene-MHC. Il linfocita T helper reagisce con il macrofago e ne è attivato, riconosce cioè quell'antigene, e si divide rapidamente. I linfociti T helper attivati liberano interleuchine che inducono o favoriscono la crescita, la proliferazione e lo sviluppo di altri linfociti T e linfociti B. Un linfocita T killer è selezionato e attivato dal contatto del suo recettore specifico con il complesso antigene-MHC di una cellula infetta e dalle interleuchine dei linfociti T helper e si divide a formare un clone (selezione clonale); i recettori sui linfociti T killer così formati si legano agli antigeni presenti sulla superficie delle cellule infette e liberano proteine che le distruggono (risposta immunitaria cellulare).
- Un linfocita B è selezionato e attivato per stimolazione da parte dell'antigene e dei linfociti T helper; si forma un legame antigene-anticorpo che stimola il linfocita B a dividersi e formare un clone di linfociti identici (selezione clonale).
- I cloni di linfociti B si differenziano in cellule B memoria e in plasmacellule, che producono l'anticorpo specifico contro quell'antigene. Le plasmacellule rimangono nel sistema linfatico e liberano gli anticorpi che migrano nel plasma, nei dotti linfatici e nei fluidi organici.
- Gli anticorpi si legano agli antigeni circolanti o portati dai corpi estranei che si trovano al di fuori delle cellule (quindi i virus già all'interno delle cellule non sono attaccabili) e agiscono in diversi modi (risposta immunitaria umorale):
- neutralizzano l'azione dell'antigene (per esempio, una tossina batterica); promuovono la fagocitosi, rivestendo la superficie di un corpo estraneo e rendendolo così "identificato" per un fagocita; agglutinano gli antigeni, che formano un ammasso, probabilmente poi fagocitato più facilmente; si legano al complesso del sistema del complemento delle proteine del sangue, che legate agli anticorpi attirano i fagociti o distruggono direttamente la membrana plasmatica.
- Nella prima fase della risposta primaria i linfociti T e B producono cellule memoria T M e B M con recettori specifici contro l'antigene. Le cellule memoria rimangono dormienti nei tessuti per molti anni finché vengono attivate da quell'antigene.
- Durante la prima fase della risposta primaria i linfociti T soppressori rimangono inattivi. Quando l'antigene è disattivato, i linfociti T soppressori proliferano e producono sostanze che inibiscono l'ulteriore produzione di linfociti T e B e la risposta immunitaria ha termine.
La risposta secondaria
Avviene quando un antigene invade l'organismo una seconda volta.
L'antigene attiva le cellule memoria T e B che portano i recettori specifici per quell'antigene: queste proliferano e si differenziano in cellule immunitarie funzionanti, che agiscono immediatamente. Dato che le cellule memoria "conoscono" già l'antigene, non sono più necessarie le prime fasi di riconoscimento e quindi la risposta secondaria è più efficace e più veloce della risposta primaria allo stesso antigene.
Questo tipo di risposta è sfruttato nelle vaccinazioni
.
vaccinazioni
risposta mediata da cellule
La reazione cellulo-mediata avviene mediante il contatto diretto dei linfociti T con l’antigene estraneo, anche senza la produzione d’anticorpi da parte dei linfociti B. Prevede l’attivazione dei macrofagi, delle cellule natural killer, dei linfociti T e la produzione di antigeni specifici a qualcosa di tossico per le cellule (citotossicità), nonché il rilascio di varie citochine in risposta ad un antigene.
La risposta immunitaria cellulo-mediata è efficace specie contro parassiti, virus, funghi, tumori e cellule trapiantate non self (non compatibili).
linfociti T
I linfociti T, anche detti più semplicemente cellule T, vengono prodotti nel midollo osseo così come i linfociti B, ma a differenza di quelli B migrano nel Timo laddove maturano (linfociti T, T deriva da Timo). Nel timo avviene la selezione dei linfociti T, per cui escono dal timo ed entrano nel circolo sanguigno solo due classi di linfociti T in grado di riconoscere antigeni non self
(estranei all’organismo). Sono denominati anche CD4 o CD8, per lo specifico marcatore di membrana che li caratterizza.
Le due classi di linfociti T sono:
1) T helper (o CD4) hanno la funzione di aiutare le altre cellule del sistema immunitario come i linfociti B mediante la produzione di molecole segnale in grado di stimolarle, come le citochine.
2) T citotossici (o killer, o CD8) sono capaci di uccidere, in determinate condizioni, le cellule da eliminare.
I linfociti T riconoscono un bersaglio “non-self”, come un agente patogeno, solo dopo che gli antigeni (piccoli frammenti del patogeno) sono stati elaborati e presentati in combinazione con un recettore “self” chiamato complesso maggiore di istocompatibilità (MHC). I linfociti T killer riconoscono solo gli antigeni accoppiati alle molecole MHC di classe I, mentre le cellule T helper riconoscono solo gli antigeni accoppiati a molecole MHC di classe II. Questi due meccanismi di presentazione dell’antigene riflettono i diversi ruoli dei due tipi di linfociti T.
La funzione effettrice dei linfociti T helper CD4 è quella di coordinare il complesso della risposta immunitaria attivando linfociti T citotossici CD8 e macrofagi o linfociti B e di sostenere il processo infiammatorio. Tale attività è svolta attraverso interazioni cellula-cellula o mediante rilascio di particolari fattori solubili detti citochine.
La funzione effettrice dei linfociti T citotossici è quella di lisare le cellule infette grazie alla produzione delle linfochine.
risposta umorale
Le risposte umorali avvengono mediante la produzione d’immunoglobuline, chiamate anche anticorpi, prodotte dai linfociti B in risposta alla penetrazione di un antigene nell’organismo.
La risposta immunitaria umorale è importante soprattutto nella difesa contro le infezioni batteriche
linfociti B
I linfociti B vengono prodotti nel midollo osseo
I linfociti B dopo essersi legati con l’antigene, si trasformano in plasmacellule che producono anticorpi diretti contro l’antigene o gli antigeni che hanno innescato la risposta stessa (immunità umorale). Esistono nel sangue cinque tipi d’anticorpi o immunoglobuline:
differenti fra di loro per struttura e composizione chimica. Le IgM e le IgD sono presenti anche sulla membrana dei linfociti B, dove essi svolgono la funzione di recettore per l’antigene, in altre parole è proprio mediante queste Ig di membrana che avviene il contatto con l’antigene ed il suo riconoscimento.
In un soggetto immune, che ha già avuto il contatto con quell’antigene, intervengono solo e soltanto i linfociti B che durante la precedente risposta immunitaria erano rimasti nell’organismo (i cosiddetti linfociti B memoria). Essi proliferano velocemente, si trasformano in plasmacellule in poco tempo e producono grandi quantità d’anticorpi specifici contro l’antigene che portano alla sua rapida eliminazione.
In un soggetto non immune, invece occorre all’incirca una settimana prima che il sistema immunitario riesca ad organizzare un’efficiente risposta primaria.
risposta immunitaria aspecifica
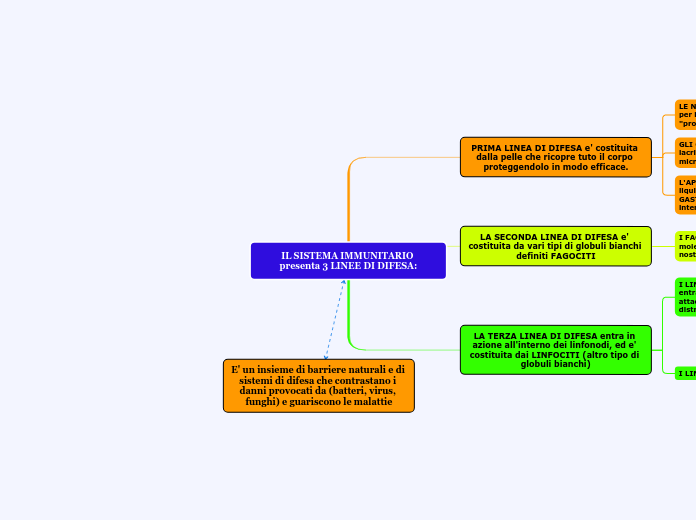
Viene definita anche immunità innata e comprende diversi meccanismi generici di protezione che agiscono allo stesso modo su tutti gli agenti patogeni, impedendo loro di penetrare e diffondersi nell'organismo.
Queste difese agiscono tipicamente con rapidità e includono una prima linea di difesa, costituita da barriere meccaniche, come la cute (barriere fisiche) e secrezioni (barriere chimiche); una seconda linea di difesa, costituita da cellule, i fagociti (granulociti e monociti), i linfociti NK e le cellule dendritiche; una ulteriore difesa costituita da proteine difensive (proteine del complemento e interferoni)
Un altro importante meccanismo di difesa è la risposta infiammatoria che si attiva in caso di lesioni che danneggiano i tessuti
proteine difensive
Il sistema del complemento è una cascata biochimica che attacca le superfici delle cellule estranee. Esso contiene oltre 20 diverse proteine ed è così chiamato per la sua capacità di “completare” l’uccisione degli agenti patogeni da parte degli anticorpi. Il complemento è il principale componente umorale della risposta immunitaria innata. Molte specie hanno sistemi del complemento, compresi i non-mammiferi come le piante, i pesci e alcuni invertebrati.
Negli esseri umani, questa risposta è attivata dal legame con gli anticorpi che sono correlati a questi microbi o il legame di proteine del complemento ai carboidrati presenti sulle superfici dei microbi. Questo segnale di riconoscimento innesca una risposta che comporta una rapida uccisione. La velocità della risposta è il risultato dell’amplificazione del segnale che si verifica dopo l’attivazione proteolitica sequenziale delle molecole di complemento, che sono anche proteasi. Dopo che le proteine del complemento inizialmente si legano al microbo, innescano l’attività della proteasi, che a sua volta attiva altre proteasi del complemento, e così via. Questo produce una cascata catalitica che amplifica il segnale iniziale, tramite un feedback positivo. I risultati della cascata consistono nella produzione di peptidi che attraggono le cellule immunitarie, aumentano la permeabilità vascolare e rivestono con le opsonine la superficie di un patogeno, marcandolo per la distruzione. Questa deposizione di complemento può anche uccidere le cellule direttamente, interrompendo la loro membrana plasmatica.
risposta infiammatoria
L’infiammazione è una delle prime risposte del sistema immunitario alle infezioni. I sintomi dell’infiammazione sono arrossamento, gonfiore, calore e dolore, tutti causati da un aumento del flusso sanguigno nel tessuto. L’infiammazione è prodotta da eicosanoidi e citochine, che vengono rilasciate dalle cellule danneggiate o infettate. Gli eicosanoidi comprendono le prostaglandine che inducono la febbre e la dilatazione dei vasi sanguigni associati con l’infiammazione, e i leucotrieni che attirano alcuni globuli bianchi (leucociti). Le citochine comuni includono le interleuchine, responsabili della comunicazione tra le cellule bianche del sangue, le chemochine che promuovono la chemiotassi e gli interferoni che presentano effetti anti-virali, come l’arresto della sintesi proteica nella cellula colpita. Durante l’evento infiammatorio, possono anche essere rilasciati i fattori di crescita e i fattori citotossici. Queste citochine e altre sostanze chimiche possono reclutare altre cellule immunitarie al sito di infezione e, dopo che gli agenti patogeni sono stati rimossi, promuovere la guarigione di qualsiasi tessuto danneggiato.
cellule
I leucociti (globuli bianchi), si comportano come organismi unicellulari indipendenti e sono il secondo livello del sistema immunitario innato. I leucociti innati comprendono i fagociti (macrofagi, neutrofili e cellule dendritiche), i linfociti, mastociti, eosinofili, basofili e i linfociti natural killer. Queste cellule identificano ed eliminano gli agenti patogeni, sia attaccando quelli più grandi attraverso il contatto o inglobando e poi uccidendo i microrganismi più piccoli. Le cellule innate sono anche mediatori importanti nello sviluppo degli organi linfoidi e per l’attivazione del sistema immunitario adattativo.
La fagocitosi è una caratteristica importante delle cellule dell’immunità innata e viene effettuata da cellule chiamate “fagociti” in grado quindi di fagocitare, o mangiare, gli agenti patogeni o le particelle. I fagociti generalmente pattugliano il corpo alla ricerca di agenti patogeni, ma possono essere chiamati in luoghi specifici dalle citochine. Una volta che un agente patogeno viene travolto da un fagocita, viene intrappolato in una vescicola intracellulare chiamato fagosoma, che si fonde poi con un’altra vescicola, chiamata lisosoma, per formare un fagolisosoma. L’agente patogeno viene ucciso da l’attività degli enzimi digestivi o a seguito di uno scoppio respiratorio che rilascia radicali liberi nel fagolisosoma. La fagocitosi si è evoluta come un mezzo per acquisire sostanze nutritive, ma questo ruolo è stato ampliato nei fagociti per includere l’inghiottimento degli agenti patogeni come meccanismo di difesa. La fagocitosi rappresenta probabilmente la forma più antica di difesa; i fagociti sono stati identificati sia negli animali vertebrati che negli invertebrati.
I neutrofili e i macrofagi sono fagociti che viaggiano in tutto il corpo alla ricerca di agenti patogeni. I neutrofili sono normalmente presenti nel sangue e sono il tipo più abbondante di fagociti, normalmente pari al 50% – 60% del totale dei leucociti circolanti. Durante la fase acuta dell’infiammazione, in particolare a seguito di un’infezione batterica, i neutrofili migrano verso il sito di infiammazione in un processo chiamato chemiotassi e solitamente sono le prime cellule ad arrivare sulla scena dell’infezione. I macrofagi sono cellule versatili che risiedono all’interno dei tessuti e producono una vasta gamma di sostanze chimiche tra cui enzimi, proteine del complemento e citochine, mentre possono anche agire come “spazzini” per liberare l’organismo da cellule logore e altri detriti e come le cellule presentanti l’antigene, attivano il sistema immunitario adattativo. I macrofagi svolgono funzioni di fagocitosi e digestione ossidativa degli agenti patogeni, ma intervengono in genere nelle fasi tardive dell’infiammazione acuta o nell’infiammazione cronica. Hanno legami molto stretti con le cellule dell’immunità specifica in quanto dipendono da queste ultime per raggiungere una completa attivazione e ne influenzano il differenziamento nelle fasi precoci della risposta immunitaria specifica; inoltre possono contribuire alla presentazione antigenica.
I mastociti risiedono nei tessuti connettivi e le membrane mucose e regolano la risposta infiammatoria. Essi sono più spesso associati con l’allergia e l’anafilassi. I basofili e gli eosinofili sono legati ai neutrofili. Essi secernono mediatori chimici che sono coinvolti nella difesa contro i parassiti e svolgono un ruolo nelle reazioni allergiche, come nel caso dell’asma. I linfocita NK (natural killer), sono leucociti che attaccano e distruggono le cellule tumorali o le cellule che sono state infettate da virus.
Le cellule dendritiche sono fagociti che si trovano nei tessuti, sono morfologicamente e funzionalmente specializzate nella cattura e nella presentazione di antigene, e hanno la caratteristica di essere contatto con l’ambiente esterno; di conseguenza, si trovano principalmente nella cute, nel naso, nei polmoni, nello stomaco e nell’intestino. Esse sono così chiamate per la loro somiglianza con i dendriti neuronali, ma le cellule dendritiche non sono in alcun modo correlate al sistema nervoso. Le cellule dendritiche fungono da collegamento tra i tessuti corporei e il sistema immunitario innato e adattativo, in quanto sono in grado di presentare antigeni alle cellule T, uno dei principali tipi di cellule del sistema immunitario adattativo.
Linfociti natural killer
I linfociti natural killer, o cellule NK, sono un componente del sistema immunitario innato, che non attaccano direttamente i microbi invasori. La loro specializzazione, infatti, è distruggere le cellule dell’organismo compromesse, come le cellule tumorali o le cellule infettate da virus, riconoscendole grazie ad una condizione nota come “missing self”. Questo termine descrive cellule con bassi livelli di un marker presente sulla superficie cellulare chiamato MHC I (complesso maggiore di istocompatibilità), una situazione che può verificarsi nelle infezioni virali. Esse sono state nominate “natural killer” a causa della nozione iniziale, che non richiedono l’attivazione, al fine di uccidere le cellule. Per molti anni non era chiaro come le cellule NK riconoscessero le cellule tumorali e le cellule infette. È ormai noto che il marker MHC sulla superficie di queste cellule risulta alterato e le cellule NK si attivano attraverso il riconoscimento del “missing self”. Le cellule del corpo normali non sono riconosciute e attaccate dalle cellule NK, poiché esse esprimono auto antigeni MHC intatti.
barriere meccaniche
Diverse barriere, sia meccaniche, chimiche o biologiche, proteggono gli organismi dalle infezione. La cuticola cerosa di molte foglie, l’esoscheletro degli insetti, le conchiglie, le membrane esterne delle uova depositate e la cute sono esempi di barriere meccaniche che funzionano come prima linea di difesa contro le infezioni. Tuttavia, essendo che gli organismi non possono essere completamente isolati dai loro ambienti, altri sistemi agiscono per proteggere le varie aperture presenti nel corpo, come i polmoni, l’intestino e l’apparato uro-genitale. Nei polmoni, la tosse e gli starnuti sono sistemi meccanici in grado di espellere patogeni e altre sostanze irritanti dalle vie respiratorie. Le lacrime hanno una azione di lavaggio e con l’urina vengono espulsi anche agenti patogeni, mentre il muco secreto dal tratto respiratorio e gastrointestinale serve ad intrappolare i microrganismi.
Vi sono anche barriere chimiche che proteggono contro l’infezione. La pelle e le vie respiratorie secernono peptidi antimicrobici come le defensine β. Gli enzimi come il lisozima e la fosfolipasi A2 presenti nella saliva, nelle lacrime e nel latte materno, sono anche degli antibatterici. Le secrezioni vaginali acquistano una funzione di barriera chimica, dopo il menarca, quando diventano leggermente acide, mentre il liquido seminale contiene defensine e zinco per uccidere gli agenti patogeni. Nello stomaco, l’acido gastrico e la proteasi sono potenti difese chimiche contro gli agenti patogeni ingeriti.