REFERENCIAS BIBLIOGRAFICAS
-Domínguez Dieppa, Fernando. (2005). Ventilación de alta frecuencia en neonatología: a quiénes y cómo ventilar. Revista Cubana de Pediatría, 77(2)
-Rodríguez, R. D., Méndez, A. M. R., Sánchez, A. C., Paján, N. R., & Pérez, Y. C. (2017). Comportamiento de neumonía asociada a ventilación mecánica en cuidados intensivos de adultos. Rev Inf Cient, 96(4), 615-625.
-Chiappero, G., & Villarejo, F. (2011). Ventilación mecánica. Libro del Comité de Neumología Crítica de la SATI. 2da edición . Editorial Médica Panamericana. Madrid. -Delabaere, A., & Gallot, D. (2016). Fisiología fetal. EMC-Ginecología-Obstetricia, 52(1), 1-9.
VENTILACIÓN MECANICA EN NEONATOS
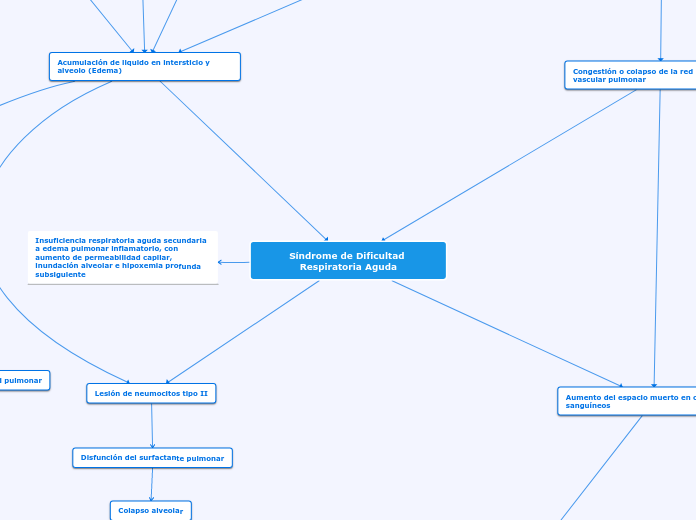
Fisiopatologia de enfermedad
de membrana hialina
Ausencia o deficit de surfactante
Lleva a colapso alveolar
Atelectacia progresiva
Provocando corto circuito pulmonar
mas hipoxemia progresiva
Colapso masivo:
Insuficiencia ventilatoria +
hipercapnia
Déficit del surfactante
Inflamación pulmonar + daño
ep respiratorio
Daño pulmonar + resistencia
de la via aerea
Llevando a un daño pulmonar
Con deterioro funcional pulmonar
LLevando a una hipoxemia +
acidosis
Aumento de la resistencia
vascular pulmonar+ Hipertensión + Hipoperfusión pulmonar
Alterando las funciones de:
Disminución de la distensibilidad
pulmonar con aumento del trabajo respiratorio
Llevando a una fatiga pulmonar
Disminución de la capacidad residual
funcional, alteración de la VQ
Ventilación de alta frecuencia
La eficacia de la VAF se mide por la mejoría
en el intercambio de gases atraves del pulmón
Puede influir favorablemente en la mecánica ventilatoria y en la hemodinámica
Contraindicaciones
contraindicada relativamente en las enfermedades obstructivas del pulmón
como:
la aspiración meconial ligera o moderada sin hipertensión pulmonar asociada, la displasia fibrosa broncopulmonar y la bronquiolitis
Razón por la cual:
existe siempre el riesgo de que se produzca una sobredistensión pulmonar, que podría agravar aún más al paciente
Existen tres tipos:
Ventilador por
interrupción de flujo
Jet
El oscilador
Sus efectos son:
se evidencia que al aplicar alta presión media de la vía aérea (PMA) se reclutan más alvéolos por lo cual se incrementa la compliancia, mejora la relación ventilación-perfusión y disminuye la resistencia vascular pulmonar.
Hay un Intercambio pendular de gas entre los alvéolos
Permite cierta ventilación alveolar directa
Aumenta el transporte longitudinal de gases y permite su dispersión
Indicaciones y parámetros ventilatorio
del neonatos
Parametros:
Flujo
es la resultante del flujo basal del circuito y la presión retrógrada que se produce por la abertura de la válvula espiratoria
Amplitud oscilatoria
o simplemente amplitud
a mayor amplitud, mayor es el volumen corriente y mayor será la eliminación de CO2.
Dependerá del neonato en
observación directa de la expansión torácica
Frecuencia respiratoria
Una frecuencia respiratoria elevada
permite mas eliminación de CO2
Es la variable que menos se mueve en el
curso de la VAF
Expresada en Hertz
Puede iniciarse entre 7 y 10 HZ
Presión media de la
via aerea PMA.
Emplear la PMA elevada para
poder expandir bien el pulmón
en fase aguda de la enfermedad.
Sin producir sobredistención
pulmonar
Fracción inspirada de
oxigeno FIO2
Se eleva para mejorar la
oxigenación
Se disminuye cuando esta va
mejorando
mejorando
Indicación:
Restricción extrinseca
Hipoplasia pulmonar
Sindrome de aspiración
meconial en su forma severa
Neumonia con hipertensión
pulmonar
Fistula bronco pleural o
traqueo- esofagica
Enfisema pulmonar intersticial
Maduración pulmonar
y técnica de aplicación del surfactante
Surfactante
Aplicación:
Dosis 100mg=4ml x
Kg de peso
Con técnica aseptica con
temperatura ambiente
Paciente en decubito supino
Cabeza en linea media, manteniendo el TET
perpendicular a la boca o nariz
Realizar aspiración endotraqueal previo
a la administración del surfactante
Monitorizar al paciente durante
todo el procedimiento
Administrar el medicamento lentamente a
tolerancia
Dejar al neonato en
posición cómoda
Retirar y desechar el
material desechado
Precaución:
No aspirar al neonato por
menos de 6 horas después de administración
Maduración pulmonar
Sacular
28 a 36 semana
Formación de espacios aéreos transitorios, depósitos de fibras elásticas en futuros septos secundarios
Canalicular
17 a 27 semana
formación de acinos, crecimiento del lecho capilar (angiogenesis) y diferenciación epitelial aparición del surfactante.
Pseudoglandular
7 a 16 semana
Aparición de circulación pulmonar, desarrollo
del árbol bronquial hasta nivel de bronquiolos terminales
Embrionario
3 a 7 semanas
Desarrollo de las vías
aereas mayores
Valoración vía aérea en neonatos
Permite:
Verificar la severidad
Donde:
Tamaño de la via aerea
permite:
Exploración subglotica de la traquea, carina bronquios
principales y bronquios lobares o secundarios
VALORACIÓN:
Examen clínico de la
vía aérea
Anomalías congénitas
Distancia entre menton
y tiroides
y
Extensión de cuello
Presencia de estridor
o sibilancias
Ubicación de la laringe
Conformación paladar y
mandibular
Dientes posición, estado y
tamaño
Historia de eventos
asociados a la vía aérea
Problemas con la vía
aérea
Antecedentes de
cuerpos extraños
Intubaciones previas
de:
Sintomas
Como:
Atelectasias
Patología obtructiva
Estridor
Dificultad respiratoria