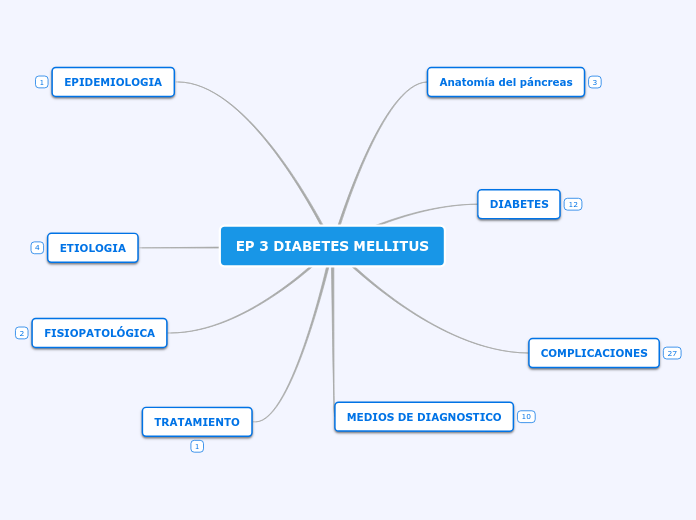
EP 3 DIABETES MELLITUS
TRATAMIENTO
FISIOPATOLÓGICA
ETIOLOGIA
DIABETES TIPO 2
Resistencia a la insulina – disminución de la función de células Beta. AG de adipocitos migran hacia otros tejidos, (hígado y músculo esquelético), lo que lleva a la resistencia a la insulina. Con la llegada de AGL se activa el diacilglicerol (DAG) y posteriormente la proteína cinasa C; que fosforila el IRS pero ya no en los aminoácidos tirosina, sino en los aminoácidos serina El IRS ya no queda disponible para la insulina, RESISTENCIA A LA INSULINA
DIABETES TIPO 1
incapacidad de secretar insulina de las células Beta • Ausencia de insulina produce hiperglucemia y ésta varias consecuencias • se distinguen dos tipos fundamentales: la DM tipo 1a, de origen autoinmune, y la DM tipo 1b, de carácter idiopático.
EPIDEMIOLOGIA
En Colombia la prevalencia de diabetes mellitus tipo 2 oscila entre el 4 y el 8%, en función del rango de edad de la población estudiada. En las zonas rurales es menor del 2%. El mestizaje, el envejecimiento y los factores asociados a la urbanización son los principales determinantes de la epidemia de diabetes que se observa en la región. Entre estos últimos destaca la alta frecuencia de sobrepeso (más del 30%) y de síndrome metabólico (entre 20 y 35%). La intolerancia a la glucosa es casi tan frecuente como la diabetes. Esta enfermedad se encuentra entre las primeras cinco causas de muerte en Colombia y su morbilidad también es considerable. El sistema integrado de seguridad social ha permitido que la mayoría de los colombianos tengan acceso a una atención diabetológica aceptable en cuanto al alcance de metas, aunque todavía existen importantes limitaciones. El gasto en salud es 7 veces más bajo que el de España. La incidencia de diabetes mellitus tipo 1 en Colombia es relativamente baja (de 3-4 por 1 00.000 niños menores de 15 años) y la prevalencia se estima en un 0,07%.
La prevalencia aumentaba desde cifras de <2% en las personas de 30-39 años de edad, hasta >20% en las de 70-80 años o más. En la época del estudio, aproximadamente un 35% de la población era mayor de 30 años, y apenas un 2,8% tenía >70 años. Ahora esta proporción es del 45 y el 4,4%, respectivamente. Por consiguiente, el rango de edad es importante en los estudios que se realizan en regiones en vías de desarrollo, donde la pirámide poblacional es muy acentuada. Para poder comparar los estudios realizados en diferentes épocas o poblaciones, es necesario hacer un ajuste por edad. Esto se llevó a cabo en nuestro estudio para el grupo de 30-64 años de edad, con lo cual la prevalencia ajustada por edad fue del 7,3% en hombres y del 8,7% en mujeres
MEDIOS DE DIAGNOSTICO
TOLERANCIA ORLA A LA GLUCOSA
En ayunas: mayor a 95 mg/dL (5.3 mmol/L)
1 hora: mayor a 180 mg/dL (10.0 mmol/L)
2 horas: mayor a 155 mg/dL (8.6 mmol/L)
3 horas: mayor a 140 mg/dL (7.8 mmol/L)
PERFIL LIPÍDICO
El colesterol total del perfil lipídico normal es 180 a 200 miligramos por decilitro (mg/dL) o menos. Entre 201 y 240 mg/dL se considera en el límite.
Pruebas de función renal
Glucemia basal
HEMOGLOBINA GLICOSILADA
se produce una conexión de la moléculas de glucosa con la hemoglobina de los glóbulos rojos circulantes, formando un complejo, la glicacion de la HB es irreversible, por lo tanto los niveles de la HB Glicosilada nos ayudan, indirectamente a identificar cono ha sido el tratamiento de eficaz y como se encuentra la glucosa de la sangre del paciente durante 2 o 3 meses, en cuanto mas alta la la glucosa en sangre mayor sera la HB Glicosilada, su resultado normal de 4,0 a 5,6 es Normal, Entre 5,7 a 6,4 es anormal , Entre 6,5 a 7,0 es un paciente Diabetico,
COMPLICACIONES
Crónicas
Neuropatía
una consecuencia del daño a los nervios fuera del cerebro y la médula espinal (nervios periféricos), a menudo causa debilidad, entumecimiento y dolor, generalmente en las manos y los pies. También puede afectar otras áreas del cuerpo.
El sistema nervioso periférico envía información desde el cerebro y la médula espinal (sistema nervioso central) hacia el resto del cuerpo. Los nervios periféricos también envían información sensorial al sistema nervioso central.
La neuropatía periférica puede ser el resultado de lesiones traumáticas, infecciones, problemas metabólicos, causas hereditarias y exposición a toxinas. Una de las causas más comunes es la diabetes.
•Inicio gradual de entumecimiento, hormigueo o cosquilleo en los pies o las manos, que puede extenderse hacia arriba hasta las piernas y los brazos
•Dolor agudo, punzante, pulsátil o urente
•Sensibilidad extrema al tacto
•Dolor durante las actividades que no deberían causar dolor, como el dolor en los pies al poner peso sobre ellos o cuando están debajo de una manta
•Falta de coordinación y caídas
•Debilidad muscular
•Sensación de estar usando guantes o calcetines cuando no es así
•Parálisis si los nervios motores están afectados
Si los nervios autónomos están afectados, los signos y síntomas pueden incluir los siguientes:
•Intolerancia al calor
•Sudoración excesiva o no poder sudar
•Problemas intestinales, vesicales o digestivos
•Cambios en la presión arterial que provocan mareos o vértigo
Nefropatia Diabetica
Estadios
Estadio I.: No provoca síntomas. Existe hiperfiltración glomerular y los análisis de orina y creatinina son normales. Tampoco hay alteraciones histológicas.
Estadio II.: Aparece aproximadamente después de cinco años de evolución. Es silente. Mantiene función renal normal y no hay pérdida de albúmina. Alteraciones mínimas en el glomérulo como inicio de engrosamiento de membranas basales o ligero aumento de la matriz mesangial.
Estadio III: Presencia de microalbuminuria (más de 30 mg de albúmina en 24 horas o 20 mg/litro de orina). La creatinina en sangre es normal. La hipertensión arterial asociada puede empeorar la lesión renal. Expansión mesangial y de las membranas basales.
Estadio IV: Proteinuria persistente, disminución de la función renal. Creatinina sérica en límites altos de lo normal o elevados (mayor o igual de 1.3 mg/dl en la mujer o varones de menos de 65 kg de peso o mayor o igual 1.5 mg/dl en varones). Puede presentarse como síndrome nefrótico. Histología: glomerulosclerosis parcheada. Engrosamiento de membranas basales. Expansión mesangial. Aparición después de 15 años del diagnóstico. Se asocia a retinopatía en más del 75%, coronariopatía en más del 45% y enfermedad cerebro vascular en más de 25% de los casos.
Estadio V: Proteinuria. Creatinina mayor de 200 µmol/litro o 2.2 mg/dl, hipertensión arterial. Glomerulosclerosis, lesiones nodulares, fibrosis intersticial, atrofia tubular. Aparición en general después de veinte años de evolución.
Esta patología se puede diagnosticar gracias a la microalbuminuria, que es la pérdida en pequeñas cantidades de proteínas en la orina, en concreto, la albúmina. Si se mantienen las concentraciones de glucosa en la sangre, en su rango normal (60 - 110 mg/dL) se puede demorar o prevenir la nefropatía diabética casi en todas sus formas.
Retinopatía diabética
Es una complicación ocular de la diabetes que está causada por el deterioro de los vasos sanguíneos que irrigan la retina. El daño de los vasos sanguíneos de la retina puede tener como resultado que estos sufran una fuga de fluido o de sangre. Si la enfermedad avanza se forman nuevos vasos sanguíneos y prolifera el tejido fibroso en la retina, lo que tiene como consecuencia que la visión se deteriore, pues la imagen enviada al cerebro se hace borrosa
No se evidencien síntomas, dolor ni pérdida de la visión, pero a medida que la enfermedad avanza se producen cuadros graves, como el edema macular y otras complicaciones que conducen a una pérdida de visión muy importante
Alteraciones vasculares
Su sistema vascular es la red de vasos sanguíneos de su cuerpo. Incluye:
Arterias: Transportan sangre rica en oxígeno desde su corazón a sus tejidos y órganos
Venas: Llevan la sangre y los productos de desecho de regreso a su corazón
Capilares: Pequeños vasos sanguíneos que conectan las arterias pequeñas con las venas pequeñas. Las paredes de los capilares son muy delgadas y permiten el intercambio de sustancias entre los tejidos y la sangre
Los problemas circulatorios, también llamados enfermedades vasculares, son condiciones que afectan su sistema vascular. Son comunes y pueden ser graves. Algunos tipos incluyen:
Aneurisma: Ensanchamiento o abultamiento en la pared de una arteria
Arterioesclerosis: Enfermedad en la que se acumula placa dentro de las arterias. La placa se compone de grasa, colesterol, calcio y otras sustancias que se encuentran en la sangre
Coágulos sanguíneos: Incluyendo trombosis venosa profunda y embolia pulmonar
Edad: El riesgo de contraer algunas enfermedades aumenta a medida que envejece
Condiciones que pueden afectar el corazón y los vasos sanguíneos, como la diabetes o el colesterol alto
Antecedentes familiares de enfermedades vasculares o cardíacas
Infección o lesión que daña las venas
Falta de ejercicio
Obesidad
Embarazo
Estar sentado o parado por mucho tiempo
Fumar
Pie diabetico
Sus niveles de azúcar en la sangre son demasiado altos. Con el tiempo, esto puede dañar los nervios o los vasos sanguíneos. El daño a los nervios que produce la diabetes puede hacer que pierda la sensación en los pies. Es posible que no sienta una cortadura, una ampolla o una llaga. Las lesiones como éstas en el pie pueden causar úlceras e infecciones. Los casos graves pueden inclusive causar una amputación. El daño en los vasos sanguíneos también puede significar que los pies no reciben suficiente sangre y oxígeno. Es más difícil que su pie pueda curarse si tiene una llaga o una infección.
controle los niveles de azúcar en la sangre. También es esencial una buena higiene de los pies.
Revise sus pies todos los días
Lave sus pies todos los días
Mantenga su piel humectada y suave
Lime los callos y callosidades suavemente
Si puede, mire y sienta sus pies con sus manos. Córtese las uñas regularmente. Si no puede hacerlo, pídale a un doctor especialista en pies (podiatra) que lo haga por usted
Vista medias y zapatos en todo momento
Proteja sus pies del frío y del calor
Mantenga la circulación sanguínea en sus pies
Agudas
Estado hiperhosmolar
Es un síndrome clínico-bioquímico caracterizado por el desarrollo de hipoglucemia grave (>600 mg/dl), hiperosmolaridad plasmática (> 340 mOsm/L) sin cetosis significativa, deshidratación con insuficiencia renal prerrenal y disminución del nivel de conciencia y/o signos neurológicos. También se conoce como síndrome hiperglucémico hiperosmolar no cetósico (SHHNC).
Deshidratación e infección, unido a un control de la diabetes más estricto, facilitan la prevención. Es necesario educar a los pacientes en la forma de identificar los síntomas previos como la deshidratación, la tensión arterial baja y el pulso rápido, cansancio, náuseas, vómitos, olor a acetona, respiración rápida, etc
Cetoacidosis
Es la situación extrema de una cetosis, con una reducción del pH de la sangre y requiere de tratamiento en un centro hospitalario. Por lo tanto, la detección precoz de los cuerpos cetónicos es fundamental para prevenir una cetosis grave.
Rehidratar a la persona
Administrar la insulina necesaria
Corregir los desajustes metabólicos
Identificar los factores que han provocado la cetoacidosis diabética y tratarlos
Hipoglucemia
La hipoglucemia es la complicación aguda de la diabetes más temida y se define como un nivel de azúcar en sangre menor de 70 mg/dL. Entre las causas más frecuentes encontramos un exceso de ejercicio físico, dosis excesivas de insulina o un aporte insuficiente de hidratos en las comidas.
Palidez
Sudor frío
Irritabilidad
Temblor
Taquicardia
Palpitaciones
Ansiedad
DIABETES
Los síntomas típicos de la diabetes mellitus
la diabetes mellitus aparecen con menor frecuencia que en la diabetes tipo 1. En más de la mitad de los casos cursa asintomáticamente y se detecta casualmente o en pruebas de tamizaje. No tratada, favorece el desarrollo de complicaciones crónicas, sobre todo las cardiovasculares, que son la causa principal de muerte. ~85 % de los enfermos presentan obesidad de predominio abdominal, hipertensión arterial y alteraciones lipídicas. La hiperglucemia puede manifestarse en el curso de otras enfermedades, como las infecciones, que aumentan las necesidades de insulina.
Diabetes mellitus tipo 1
en niños y adolescentes es frecuente la presentación aguda (con riesgo de acidosis y coma) debido a la pérdida rápida de las reservas de las células β. Un curso lábil de la enfermedad puede acelerar la aparición de complicaciones crónicas a partir del 5.o año tras su debut. En adultos, por el contrario, la diabetes tipo 1 suele presentarse de forma más progresiva, a veces a lo largo de varios meses, siendo excepcional el coma diabético aún en presencia de cetoacidosis. La hiperglucemia aparentemente leve pero persistente a lo largo de años, como en el caso de la diabetes LADA, favorece el desarrollo insidioso de complicaciones crónicas.
poliuria, sed, signos de deshidratación por lo general moderados (disminución de la elasticidad de la piel, sequedad de piel y mucosas), debilidad y somnolencia causadas por la deshidratación, adelgazamiento (menos frecuente), cetoacidosis y coma cetoacidótico, predisposición a infecciones genitourinarias y de la piel.
Diabetes gestacional
definida como alteración de la tolerancia a la glucosa que aparece en el curso del embarazo. El aumento de la concentración de las hormonas contrarreguladoras durante el embarazo propicia la insulinorresistencia, incrementando la disponibilidad de glucosa para el feto en desarrollo.
Diabetes mellitus tipo 2
es la forma más frecuente (~80 %). Se produce por la alteración progresiva de la secreción de insulina en condiciones de insulinorresistencia. Se reconocen también otros mecanismos patogénicos en su desarrollo como la elevación del glucagón y del umbral renal de excreción de glucosa, o la disminución del efecto incretina. Puede estar condicionada genéticamente (herencia poligénica), pero la edad y factores ambientales desempeñan un papel decisivo
Diabetes mellitus tipo 1:
producida en la mayoría de los casos por la destrucción de las células β pancreáticas por un proceso autoinmune, desencadenado por factores ambientales en personas con predisposición genética. En el desarrollo de la enfermedad participan autoanticuerpos contra diversos antígenos de las células β. Se pueden detectar biomarcadores del proceso autoinmune durante un tiempo variable con anterioridad a la aparición de los primeros síntomas de la enfermedad.
Anatomía del páncreas
órgano alargado y angosto que está ubicado en la parte de atrás del abdomen y detrás del estómago. La parte derecha del órgano, llamada la cabeza, es la más ancha, y se ubica en la curva del duodeno, que es la primera porción del intestino delgado. La parte izquierda, llamada el cuerpo del páncreas, es angosta y se extiende ligeramente hacia arriba y termina en la parte llamada cola, que está cerca del bazo.
Rutas Metabólicas y Diabetes
En el tejido adiposo, la insulina impide el catabolismo de los triglicéridos a través de la inhibición de la lipasa sensible a hormonas. La falta de insulina en la diabetes no controlada puede incrementar este catabolismo, produciendo una movilización de Glicerol y ácidos grasos hasta 3 veces superior