Oncologia
O Oncologista
O oncologista é o médico clínico especializado no tratamento do câncer, é aquele profissional que se ocupa da abordagem geral, do cuidado do paciente e especificamente da prescrição de tratamentos sistêmicos como quimioterapia, hormonioterapia e terapia biológica.
Tratamentos do Câncer
Transplante de Medula Óssea. A medula óssea é encontrada no interior dos ossos e contêm as células-tronco, responsáveis pela formação dos componentes do sangue: hemácias (glóbulos vermelhos), leucócitos (glóbulos brancos) e plaquetas. O transplante de medula óssea (TMO) é a coleta da medula óssea para o tratamento de alguns tipos de câncer, por exemplo, leucemias, linfomas e mieloma múltiplo. Após quimioterapia em altas doses, associada ou não à radioterapia, o paciente (receptor) recebe a medula óssea por meio de uma transfusão, provenientes do próprio paciente ou de um doador. O transplante de medula óssea pode ser: alogênico (quando a medula ou as células precursoras provêm de outro indivíduo (doador), o doador e o receptor são pessoas diferentes) ou autólogo (quando a medula ou as células precursoras provêm do próprio indivíduo transplantado, o doador e o receptor são a mesma pessoa).
Medicina Personalizada. É um conceito que visa tratar a saúde do paciente de maneira exclusiva, analisando cada caso individualmente, levando em conta informações individualizadas em relação à historia e dados clínicos, genéticos (genes), genômicos (DNA) e ambientais do paciente. A medicina personalizada considera cada paciente único e pode ser utilizada para entender a genética de uma pessoa e compreender a biologia do tumor. Com base nessas informações, os médicos esperam identificar estratégias de prevenção, rastreamento e tratamento que possam ser mais eficazes e com menos efeitos colaterais do que seria esperado em tratamentos convencionais.
Imunoterapia. É um tratamento biológico cujo objetivo é potencializar o sistema imunológico, utilizando anticorpos produzidos pelo próprio paciente ou em laboratório. O sistema imunológico é responsável por combater infecções, além de outras doenças. Atuando no bloqueio de determinados fatores, a imunoterapia provoca o aumento da resposta imune, estimulando a ação das células de defesa do organismo, fazendo que essas células reconheçam o tumor como um agente agressor.
Terapia Alvo. É um tipo de tratamento sistêmico que utiliza medicamentos alvo moleculares que atacam especificamente ou ao menos preferencialmente determinados elementos encontrados na superfície ou no interior das células cancerosas. Cada tipo de terapia alvo funciona de uma maneira diferente, mas todos alteram a forma como uma célula cancerígena cresce, se divide, se auto repara, ou como interage com outras células. Os medicamentos alvo moleculares podem ser utilizados de forma isolada ou em combinação com outras formas terapêuticas.
Hormonioterapia. É uma modalidade terapêutica que tem como objetivo impedir a ação dos hormônios em células sensíveis. Algumas células tumorais possuem receptores específicos para hormônios, como os de estrógeno, progesterona e andrógeno e em alguns tipos de câncer, como o de mama e de próstata, esses hormônios são responsáveis pelo crescimento e proliferação das células malignas. Portanto a hormonioterapia é uma forma de tratamento sistêmico que leva à diminuição do nível de hormônios ou bloqueia a ação desses hormônios nas células tumorais, com o objetivo de tratar os tumores malignos dependentes do estímulo hormonal. A hormonioterapia pode ser usada de forma isolada ou em combinação com outras formas terapêuticas.
Radioterapia. É o uso das radiações ionizantes para destruir ou inibir o crescimento das células anormais que formam um tumor. Existem vários tipos de radiação, porém as mais utilizadas são as eletromagnéticas (Raios X ou Raios gama) e os elétrons (disponíveis em aceleradores lineares de alta energia). Embora as células normais também possam ser danificadas pela radioterapia, geralmente elas podem se reparar, o que não acontece com as células cancerígenas. A radioterapia é sempre cuidadosamente planejada de modo a preservar o tecido saudável, tanto quanto possível. No entanto, sempre haverá tecido saudável que será afetado pelo tratamento, provocando possíveis efeitos colaterais. Existem vários tipos de radioterapia e cada um deles têm uma indicação específica dependendo do tipo de tumor e estadiamento da doença: radioterapia externa, radioterapia conformacional 3D, radioterapia de intensidade modulada (IMRT), radiocirurgia estereotáxica (Gamma Knife) e braquiterapia. A radioterapia pode ser utilizada como o tratamento principal do câncer, como tratamento adjuvante (após o tratamento cirúrgico), como tratamento neoadjuvante (antes do tratamento cirúrgico), como tratamento paliativo, para alivio de sintomas da doença como dor ou sangramento e para o tratamento de metástases.
Quimioterapia. O tratamento quimioterápico utiliza medicamentos anticancerígenos para destruir as células tumorais. Por ser um tratamento sistêmico, atinge não somente as células cancerosas como também as células sadias do organismo. De forma geral, a quimioterapia é administrada por via venosa, embora alguns quimioterápicos possam ser administrados por via oral e pode ser feita aplicando um ou mais quimioterápicos. A quimio de acordo com seu objetivo, pode ser curativa (quando usada com o objetivo de obter o controle completo do tumor), adjuvante (quando realizada após a cirurgia, com objetivo de eliminar as células cancerígenas remanescentes, diminuindo a incidência de recidiva e metástases à distância), neoadjuvante (quando realizada para reduzir o tamanho do tumor, visando que o tratamento cirúrgico possa ter maior sucesso) e paliativa (sem finalidade curativa, é utilizada para melhorar a qualidade da sobrevida do paciente).
Cirurgia. A cirurgia oncológica é o mais antigo tipo de terapia contra o câncer. É o principal tratamento utilizado para vários tipos de câncer e pode ser curativo quando a doença é diagnosticada em estágio inicial. A cirurgia também pode ser realizada com objetivo de diagnóstico, como na biopsia cirúrgica, alívio de sintomas como a dor e em alguns casos de remoção de metástases quando o paciente apresenta condições favoráveis para a realização do procedimento.
Reações adversas e interações medicamentosas em oncologia: caracterização de pacientes
em uso do antineoplásico oral capecitabina.
Conclusões
Observou-se que a maior parte dos usuários de capecitabina no Ambulatório de Oncologia do HC/UNICAMP são homens com cerca de 60 anos de idade, em sua maioria com diagnóstico de tumor colorretal e apresentando comorbidades, sob regime do protocolo XELOX. A reação adversa mais comum apresentada é parestesia e a IM mais prevalente é capecitabina x oxaliplatina
O antineoplásico oral capecitabina possui importante papel no tratamento de tumores gástricos e colorretais, altamente prevalentes em todo mundo. Embora seja considerada uma opção terapêutica efetiva, o medicamento apresenta uma alta toxicidade associada ao seu uso que, caso não tenha o manejo correto, pode levar a não-adesão ao tratamento1 . Além disso, os pacientes oncológicos geralmente fazem uso de diversos medicamentos de forma crônica, o que pode levar ao maior risco de apresentarem interações medicamentosas2 . Este estudo tem como objetivo caracterizar os pacientes que utilizam o antineoplásico oral capecitabina no Ambulatório de Oncologia do Hospital de Clínicas/UNICAMP, determinar o perfil de reações adversas apresentadas nos primeiros três ciclos de tratamento e quantificar interações medicamentosas deste mesmo período utilizando-se duas bases de dados distintas (Micromedex® e UpToDate®)
Efeitos colaterais dos medicamentos
Com relação às reações adversas causadas pela sua quimioterapia, você receberá orientação individual da nossa equipe de Farmácia.
Entretanto, é possível que apareçam reações desagradáveis após a administração de medicamentos, tais como:
Alergia, insônia, náusea, Suor excessivo, tremor, falta de apetite, diarreia, sonolência, fadiga, boca seca, ansiedade, outros.
Informe ao seu médico ou farmacêutico se você apresentar alguma destas reações, mas não interrompa o tratamento por conta própria.
Diagnóstico de câncer
Estadiamento
Exames invasivos
Biópsia dos linfonodos regionais é parte da avaliação de muitos tumores, como câncer de mama, pulmão ou cólon. A remoção de um linfonodo sentinela (definido por absorção do contraste ou da radioatividade injetada no local do tumor) pode permitir uma amostragem limitada, mas definitiva, do linfonodo nos pacientes com câncer de mama primário ou melanoma.
A punção da medula óssea e a biópsia são especialmente úteis para determinar metástases de linfoma maligno e de câncer de pulmão de células pequenas. A biópsia da medula é positiva em 50 a 70% dos pacientes com linfoma maligno (grau baixo e intermediário) e em 15 a 18% dos pacientes com câncer de pulmão de células pequenas. A biópsia da medula óssea deve ser realizada em pacientes com anormalidades hepatológicas inexplicadas (anemia, trombocitopenia, pancitopenia).
A mediastinoscopia é especialmente valiosa no estadiamento do câncer de pulmão de células não pequenas. Quando o envolvimento do linfonodo mediastinal é encontrado, os pacientes podem se beneficiam de quimiorradiação inicial e ressecção tumoral subsequente.
Exames laboratoriais
Perfil bioquímico e dosagem de enzimas séricas podem ajudar no estadiamento. Níveis elevados de enzimas hepáticas (fosfatase alcalina, DHL, ALT) e níveis altos de bilirrubina sugerem metástase no fígado. Fosfatase alcalina sérica elevada e cálcio podem ser as primeiras evidências de metástases ósseas. Níveis elevados de BUN ou creatinina podem indicar uropatia secundária obstrutiva a massa pélvica, obstrução intrarrenal da precipitação tubular da proteína do mieloma ou nefropatia de ácido úrico dos linfomas ou de outros cânceres. Níveis elevados de ácido úrico ocorrem com frequência em tumores que se proliferam rapidamente e naqueles com doenças mieloproliferativas e linfoproliferativas.
Estudos por imagens nucleares podem identificar muitos tipos de metástases (o. ex., câncer de tireoide). Cintigrafia óssea identifica o crescimento ósseo anormal (atividade osteoblástica) antes de ser visível em radiografia simples. Portanto, as cintilografias são inúteis nas neoplasias puramente líticas (p. ex., mieloma múltiplo); as radiografias ósseas de rotina são o exame de escolha para esse tipo de doença.
A ultrassonografia pode ser utilizada para estudar massas mamárias, orbitais, tireoideas, cardíacas, pericárdicas, hepáticas, pancreáticas, renais e retroperitoneais. Pode ajudar a orientar biópsias percutâneas e diferenciar entre os cistos contendo líquido e as massas sólidas.
Os exames de imagem, em especial TC, PET e RM, podem detectar metástases no cérebro, pulmão ou abdome, bem como em glândulas adrenais, linfonodos retroperitoneais, fígado e baço. RM (com contraste de gadolínio) é a opção de escolha para reconhecimento e avaliação dos tumores cerebrais primários e metastáticos. A PET vem sendo muito usada para determinar a atividade metabólica da massa cancerosa ou do linfonodo, nódulo pulmonar ou outra massa suspeitos. A combinação de TC/PET pode ser importante, especialmente nos cânceres de pulmão, cabeça e pescoço, mama e em linfoma.
Exames
Exames moleculares
como análogos cromossômicos, hibridização fluorescente in situ (FISH), PCR e antígenos de superfície celular (p. ex., em linfomas, leucemias, cânceres de pulmão e GI) ajudam a delinear a origem dos cânceres metastáticos, especialmente cânceres de origem primária desconhecida, e podem ser úteis ao selecionar a terapia.
Graduação
uma medida histolótica da agressividade do tumor e fornece informação prognóstica importante. Ela é determinada pela amostragem de tecido. O grau baseia-se na aparência morfológica das células tumorais, incluindo a aparência do núcleo, citoplasma e nucléolos; frequência de mitoses; e quantidade de necrose. Escalas de graduação foram desenvolvidas para muitos tipos de câncer.
Biópsia
para confirmar o diagnóstico e o tecido primário é quase sempre necessária quando há suspeita de câncer. A escolha do local da biópsia é normalmente determinada pela facilidade de acesso e grau de invasividade. Se houver linfadenopatia, biópsia com agulha fina ou de núcleo pode revelar o tipo de tumor. Recomendam-se biópsias de núcleo ou excisão de linfonodos para o diagnóstico de linfomas, porque a preservação da arquitetura linfonodal é importante para o diagnóstico preciso. Algumas vezes, é necessária biópsia a céu aberto. Outro tipo de biópsia inclui a broncoscopia para fácil acesso a tumores pulmonares centrais ou mediastinais, biópsia percutânea do fígado, se houver lesões no fígado e TC ou biópsia guiada por ultrassonografia do pulmão ou massas teciduais moles.
Marcadores tumorais séricos
podem oferecer evidências confirmando a neoplasia específica em pacientes com achados sugestivos (ver Imunodiagnóstico do tumor). A maioria não é utilizada como testes de triagem de rotina, exceto em pacientes de alto risco. Exemplos úteis incluem
ANÁLISE LABORATORIAL
Tumor Markers icon
Alfa-fetoproteína (carcinoma hepatocelular, carcinoma testicular)
Antígeno carcinoembriônico (câncer de cólon)
Gonadotropina coriônica beta-humana (coriocarcinoma, carcinoma testicular)
Imunoglobulinas séricas (mieloma múltiplo)
Testes moleculares como BCR-ABL1 (leucemia mielóide crônica)
CA 125 (câncer de ovário)
CA 27-29 (câncer de mama)
PSA (câncer de próstata)
Alguns desses marcadores tumorais séricos podem ser mais úteis para monitorar a resposta ao tratamento, em vez de detectar os tumores.
Exames de imagem
frequência incluem radiografia simples, ultrassonografia, TC, PET e RM. Esses exames ajudam a identificar alterações, determinar a qualidade da massa (sólida ou cística), mensurar as dimensões e determinar relação com as estruturas adjacentes, o que pode ser importantes se houver indicação de cirurgia ou biópsia.
Exame físico
Deve dirigir particular atenção a pele, linfonodos, pulmões, mamas, abdome e testículos. Os exames retal, vaginal e da próstata também são importantes. Achados ajudam a direcionar os testes adicionais, incluindo radiografia e biopsia.
Os sinais e sintomas sugestivos de câncer oculto podem ser
Fadiga
Perda ponderal
Febres
Sudorese noturna
Tosse
Hemoptise
Hematêmese
Hematoquezia
Alteração de hábitos intestinais
Dor persistente
Conceitos em Oncologia
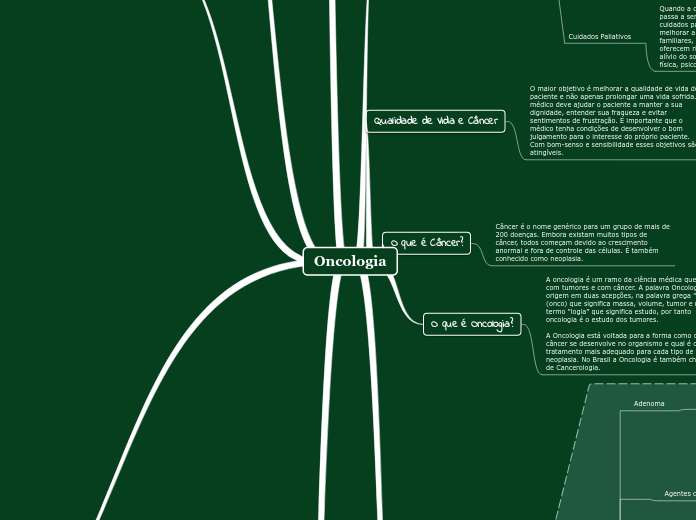
O que é Oncologia?
A oncologia é um ramo da ciência médica que lida com tumores e com câncer. A palavra Oncologia tem origem em duas acepções, na palavra grega "onkos" (onco) que significa massa, volume, tumor e no termo "logia” que significa estudo, por tanto oncologia é o estudo dos tumores.
A Oncologia está voltada para a forma como o câncer se desenvolve no organismo e qual é o tratamento mais adequado para cada tipo de neoplasia. No Brasil a Oncologia é também chamada de Cancerologia.
O que é Câncer?
Câncer é o nome genérico para um grupo de mais de 200 doenças. Embora existam muitos tipos de câncer, todos começam devido ao crescimento anormal e fora de controle das células. É também conhecido como neoplasia.
Qualidade de Vida e Câncer
O maior objetivo é melhorar a qualidade de vida do paciente e não apenas prolongar uma vida sofrida. O médico deve ajudar o paciente a manter a sua dignidade, entender sua fraqueza e evitar sentimentos de frustração. É importante que o médico tenha condições de desenvolver o bom julgamento para o interesse do próprio paciente. Com bom-senso e sensibilidade esses objetivos são atingíveis.
Objetivos do Tratamento Oncológico
Cuidados Paliativos
Quando a chance de remissão é remota, o objetivo passa a ser controlar a doença e seus sintomas, os cuidados paliativos consistem na abordagem para melhorar a qualidade de vida dos pacientes e seus familiares, no enfrentamento de doenças que oferecem risco de morte, através da prevenção e alívio do sofrimento, tratando sintomas de ordem física, psicossocial e espiritual.
Remissão da Doença
Caso a cura não seja possível de alcançar, cabe ao oncologista apontar ao paciente um segundo objetivo, que visa uma satisfatória remissão da doença, fazendo com que o paciente fique bem consigo mesmo pelo maior tempo possível, longe dos efeitos da doença e de internações.
Curativo.
O primeiro objetivo do tratamento oncológico é curar os pacientes para devolver-lhes um lugar na sociedade. Para isto deve ser prescrito um bom tratamento com a possibilidade de usar medicamentos modernos sempre com o foco em uma medicina personalizada, ou seja, orientada para aquele paciente mesmo em que a chance de cura é pequena.