Medios de comunicación
Cribado general de cáncer de próstata mediante PSA no presenta ventajas sobre no hacerlo: estudio masivo obtiene poca cobertura mediática, ¿Por qué? ------------------------------------------------------------------------------------------ CAP ("Cluster Randomized Trial of PSA Testing for Prostate Cancer") publicado a principios de esta semana en JAMA.
¡Una cura para la diabetes tipo 1! dice el New York Times
Sobrediagnóstico y Sobretratamiento
Definiciones: El sobrediagnóstico se define como el diagnóstico de una enfermedad que no ocasionará síntomas a lo largo de la vida de una persona; es el resultado de diagnosticar correctamente una enfermedad en la que el tratamiento y el seguimiento no aportará ningún beneficio pero sí podrá ocasionar daños y costes. El sobrediagnóstico no es la consecuencia de un error diagnóstico ni de un falso positivo. Las razones del médico: tranquilizar al enfermo, evitar el error por omisión, evitar demandas legales, evitar la incertidumbre, la presión social, la presión profesional, la presión política, la presión de la industria... Alternativa: el "arte y la ciencia de no hacer nada hasta que sea necesario" , como una opción lógica y prudente tan típica del buen médico general que ni siquiera precisa “diagnosticar-etiquetar” para resolver un alto porcentaje de problemas de salud pero que también sirve en campos tan dispares como urgencias y psiquiatría.
Ejemplos en sobreprevención mediante Vacunas ----------------------------- ¿Vacunarse o no? Ante el dilema, Gøtzsche subraya que, si se habla de vacunas en general, los hechos científicos demuestran que es mucho mejor ponerse todas las vacunas recomendadas que rechazarlas todas. Pero para el biólogo hay una tercera vía: analizar cuidadosamente cada caso por separado en lugar de aceptar con los ojos cerrados todo lo que se recomienda. Es decir, pensamiento crítico.
EJEMPLOS DE SOBREDIAGNÓSTICO PRECOZ Y SOBRECRIBADO
SOBREDIAGNÓSTICO DE HERNIAS DISCALES EN LA LUMBALGIA ------------------------------------Una revisión de 2020 sobre la atención de bajo valor para el dolor de espalda en The Lancet presentó algunas de las estadísticas más impactantes sobre este fenómeno:
Casi el 60% de las resonancias magnéticas de la columna lumbar para pacientes ambulatorios pueden ser inapropiadas y cuestan a los EE. UU. $ 300 millones por año.
Los EE. UU. gastan $12,8 mil millones al año en cirugía de fusión espinal (lo que la convierte en el procedimiento quirúrgico más costoso), aunque hay poca evidencia que demuestre que mejora el dolor de espalda. ----------------------------------------------------Buchbinder R, Underwood M, Hartvigsen J, Maher CG. The Lancet Series call to action to reduce low value care for low back pain: an update. Pain. 2020 Sep;161 Suppl 1(1):S57-S64. doi: 10.1097/j.pain.0000000000001869. PMID: 33090740; PMCID: PMC7434211.
INÚTILIDAD DE LOS CHEQUEOS MÉDICOS EN SALUD Los controles generales de salud no redujeron la morbilidad ni la mortalidad, ni en general, ni por causas cardiovasculares o cáncer, aunque se observó un aumento en el número de nuevos diagnósticos”. ---------------------------------------https://www.cochrane.org/es/CD009009/EPOC_controles-generales-de-salud-para-la-reduccion-de-enfermedades-y-de-la-mortalidad
EL DIAGNÓSTICO PRECOZ DEL CÁNCER Y LOS CHEQUEOS EN SALUD CONSTITUYEN, CONTRAINTUITIVAMENTE, UNA ENTELEQUIA Al no existir el constructo «historia natural» de la enfermedad todo el edificio preventivo se tambalea. No obstante, la arrogancia preventiva lleva a despreciar esta ignorancia en la práctica. Se demuestra, por ejemplo, en el caso del cribado del cáncer (colon, mama, próstata, tiroides, melanoma, pulmón, etc) pues el diagnóstico precoz incluye cánceres que no hubieran llegado a desarrollarse nunca, con los consiguientes daños no justificables. La inutilidad del diagnóstico precoz es contraintuitivo porque novexiste la historia natural de la enfermedad no infecciosa. El cribado (en salud pública) y el diagnóstico precoz (en la clínica) llevan al sobrediagnóstico. Es decir, al error en el pronóstico.
El diagnóstico es correcto pero la «historia natural» no es la prevista y por ello el proceso de cribado/diagnóstico precoz provoca más daños que beneficios al convertir a sanos en enfermos, pero enfermos de dolencias que nunca les hubieran enfermado.
Ello es un cambio filosófico que no se hace sin resistencia, por la fuerza de la costumbre, la arrogancia preventiva y clínica y los intereses comerciales, además de las expectativas sociales
Los programas poblacionales contribuyen, de forma desproporcionada, a incrementar el sobrediagnóstico del cáncer, aumentando su incidencia y supervivencia sin una reducción de la mortalidad específica. ----------------------------------------------------------------- El aumento de la supervivencia podría erróneamente interpretarse como consecuencia de la eficacia del cribado, cuando en realidad se debe a la detección de tumores de nulo o lento crecimiento. -----------------------------------------------------------------Marzo-Castillejo, Mercè, and Carmen Vela-Vallespín. “Sobrediagnóstico en cáncer” [Overdiagnosis in cancer]. Atencion primaria vol. 50 Suppl 2,Suppl 2 (2018): 51-56. doi:10.1016/j.aprim.2018.08.002
La detección precoz del cáncer de próstata mediante PSA La prueba no es más efectiva que lanzar una moneda al aire.
Los hallazgos provienen de un estudio británico llamado CAP ("Cluster Randomized Trial of PSA Testing for Prostate Cancer") publicado a principios de esta semana en JAMA.
Como he estado tratando de dejar claro para muchos años ahora, Las pruebas de PSA no pueden detectar el cáncer de próstata y, lo que es más importante, no pueden distinguir entre los dos tipos de cáncer de próstata: el que te matará y el que no.El ensayo aleatorizado más grande jamás realizado sobre el uso de la prueba del antígeno prostático específico (PSA, por sus siglas en inglés) en hombres asintomáticos mayores de 50 años no encontró, después de aproximadamente 10 años de seguimiento, ninguna diferencia significativa en las muertes por cáncer de próstata entre los hombres que fueron examinados con una sola prueba de PSA ("única") y aquellos que no fueron evaluados.
Detección de cáncer de próstata: estudio masivo obtiene cobertura mínima. ¿Por qué?
CATEGORÍAS
Poner en pantalla
ETIQUETAS
JAMA , detección de cáncer de próstata
Michael Joyce es escritor y productor de HealthNewsReview.org y tuitea como @mlmjoyce
El ensayo aleatorizado más grande jamás realizado sobre el uso de la prueba del antígeno prostático específico (PSA, por sus siglas en inglés) en hombres asintomáticos mayores de 50 años no encontró, después de aproximadamente 10 años de seguimiento, ninguna diferencia significativa en las muertes por cáncer de próstata entre los hombres que fueron examinados con una sola prueba de PSA ("única") y aquellos que no fueron evaluados.
Los hallazgos provienen de un estudio británico llamado CAP ("Cluster Randomized Trial of PSA Testing for Prostate Cancer") publicado a principios de esta semana en JAMA.

Dos cosas llamaron nuestra atención aquí.
- Primero, que este ensayo “más grande jamás visto” no obtuvo una gran cobertura en la prensa convencional. De hecho, ninguno de los casi dos docenas de medios de comunicación estadounidenses que revisamos todos los días de la semana escribió al respecto.
- En segundo lugar, nos recordó que incluso cuando la cobertura de detección es realmente grande, a menudo se queda corta en dos formas muy importantes.
Hallazgos del estudio
Esto es lo que informaron los investigadores:
- La cohorte incluyó a 400 000 hombres sin síntomas de próstata, de 50 a 69 años de edad, inscritos en casi 600 consultorios médicos en toda Inglaterra.
- 189 386 hombres se sometieron a una prueba única de PSA frente a 219 439 hombres que no se sometieron a una prueba de detección
- Después de ~ 10 años: al 4,3 % del grupo examinado se le diagnosticó cáncer de próstata frente al 3,6 % del grupo no examinado (control) (los autores atribuyen la mayor parte de esta diferencia a cánceres no agresivos de bajo grado)
- A pesar de encontrar más cáncer en el grupo examinado, los autores encontraron que ambos grupos tenían el mismo porcentaje de hombres que morían por cáncer de próstata, y ese porcentaje era muy bajo: 0,29 %.
Pequeña cobertura de un gran estudio.
A partir de la publicación de este artículo, dos días después de la publicación del estudio británico, la cobertura de este ensayo "más grande jamás realizado" sigue siendo escasa. ¿Es porque es un estudio europeo? Improbable: los resultados se destacaron en una de las revistas médicas más prestigiosas de EE. UU. y se promocionaron con un comunicado de prensa embargado. ¿O porque representa un hallazgo llamado "negativo" o no dramático? (Es decir, no se encontró un aumento en las muertes por cáncer de próstata entre los dos grupos). Quién sabe.
Pero contrasta marcadamente con la megacobertura que hemos documentado durante muchos años en otros estudios de detección del cáncer de próstata que suelen ser mucho menos rigurosos y que a menudo pregonan un mensaje desequilibrado y favorable a la detección del cáncer de próstata. No es que el estudio británico defienda la detección, pero sin duda pone de relieve muchas de sus limitaciones.
Kenny Lin MD, profesor de medicina familiar en la Universidad de Georgetown, se sorprendió de que un estudio tan grande como el CAP tuviera tan poca cobertura. Él está de acuerdo en que si los resultados de un estudio respaldan más o menos exámenes de detección, puede tener algo que ver con eso:
Dr. Kenny Lin
"¡Estoy impresionado! El otoño pasado hubo este nuevo análisis de datos antiguos publicados en Annals of Internal Medicine. Los resultados apoyaron una mayor proyección y la cobertura de las noticias principales fue extensa. Había un montón de titulares como el LA Times promocionando 'la detección del cáncer de próstata salva vidas después de todo' (también, NYT , CBS News ). Sin embargo, este ensayo CAP, que involucró a 400,000 pacientes reales, en lugar de ser simplemente una extrapolación de datos antiguos, prácticamente no ha tenido cobertura. Y ciertamente no hay titulares que digan 'La prueba de PSA no salvó vidas'.
“Creo que los periodistas deberían priorizar la cobertura en función de la calidad del estudio, no del interés noticioso percibido de la conclusión”.
Estos son algunos ejemplos de cómo el valor noticioso percibido influye en la cobertura de las pruebas de detección del cáncer de próstata.
Cada septiembre, Mes de Concientización sobre el Cáncer de Próstata, estamos inundados con cobertura de noticias que promueven pruebas de detección de PSA masivas/gratuitas. La intensa cobertura a menudo es aduladora, pero rara vez menciona que varias organizaciones médicas acreditadas no apoyan tales exámenes indiscriminados.
Y cuando las celebridades promueven la proyección, ya sea en documentos de televisión o en la NFL , la cobertura es inevitablemente enérgica, pero por lo general no menciona consideraciones importantes de sobrediagnóstico, sobretratamiento y complicaciones.
Dos formas sencillas de mejorar la cobertura de los exámenes de detección del cáncer
En primer lugar, toda historia sobre la detección debe, como mínimo, informar a los lectores sobre las limitaciones del método de detección. ¿Cuáles son los pros y los contras de la prueba? Otra forma de abordar esto es simplemente preguntar a los médicos "¿cuáles son los beneficios y riesgos involucrados en esta herramienta de detección?"
imágenes falsas
También ayuda a anticipar las preguntas que los pacientes pueden hacer. Preguntas como: “¿Cuánto puedo confiar en un resultado positivo o negativo? (falsos positivos/negativos) … si la prueba es negativa, ¿entonces qué? … si la prueba es positiva, ¿a qué costos o riesgos estoy expuesto si evaluamos más a fondo?” Estas últimas a menudo se denominan “consecuencias posteriores” y pueden ser significativas. En resumen, las preguntas que importan a los pacientes deberían importarles a los periodistas.
En segundo lugar, la mayoría de los cánceres son enfermedades matizadas que existen a lo largo de un espectro de gravedad o agresividad. La cobertura de noticias como la que vinculamos anteriormente, que tiende a ser promocional, infundir miedo o francamente coercitiva, ignora por completo uno de los principios más importantes de la detección. Es decir, la decisión de someterse o no a la prueba depende de un equilibrio de beneficios y riesgos, y de la importancia que el individuo le dé a esos beneficios y riesgos específicos. No es la simple proposición de sí o no que parece ser. Y los reporteros no deberían retratarlo como tal.
Así como el cáncer tiene matices y es individual, la decisión de detectarlo también tiene matices y es individual. Requiere orientación. Esa orientación debe ser equilibrada y completa y debe contar con la participación de su médico.
La detección precoz en toda la población del cáncer de mama no salva vidas ------------------------------ La detección del cáncer de mama no se asoció con una reducción en la incidencia de cáncer avanzado. Es probable que 1 de cada 3 tumores invasivos y casos de DCIS diagnosticados en mujeres a las que se les ofreció cribado representen un sobrediagnóstico (aumento de la incidencia del 48,3%). ----------------------------------------------------Jørgensen KJ, Gøtzsche PC, Kalager M, Zahl PH. Breast Cancer Screening in Denmark: A Cohort Study of Tumor Size and Overdiagnosis. Ann Intern Med. 2017 Mar 7;166(5):313-323. doi: 10.7326/M16-0270. Epub 2017 Jan 10. PMID: 28114661.
A pesar de las evidencias, siguen sobreestimando los beneficios de la mamografía ¿Por qué? --------------------------------------------------------------«…el contribuyente más importante a la COMPENSACIÓN de la presión ejercida por las directrices podría ser el reto que los médicos tienen para comprometer realmente a las pacientes en la toma de decisiones compartida para individualizar las decisiones de cribado» Un estudio publicado en JAMA encontró que la calidad de las conversaciones de los médicos con sus pacientes para facilitar su toma de decisiones sobre si participar o no en un programa de detección precoz de cáncer de pulmón, era muy mala; la mayoría duró menos de un minuto, no incluyó una explicación de los daños potenciales y no utilizó las ayudas necesarias para la toma de decisiones. ------------------------------https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/2696731
No hay ensayos clínicos que determinen que tenga utilidad el Cribado FA pese a su acceibilidad mediante dispositivos móviles y los nuevos anticoagulantes. --------------------------------------------- Freedman SB, Lowres N. Asymptomatic atrial fibrillation: the case for screening to prevent stroke. JAMA. 2015;314(18):1911–1912.
EJEMPLOS EN SOBREDIAGNÓSTICO Y SOBRETRATAMIENTO EN ENFERMEDADES CRÓNICAS
BAJANDO UMBRALES DIAGNÓSTICOS Y DESESTIMANDO RIESGOS
TRATAMIENTOS PREVENTIVOS CRÓNICOS COMO LA ASPIRINA --------------------------------------------------- Deje de tomar aspirina para la prevención primaria cardiovascular porque las hemorragias no compensan. --------------------------------------------------- Veronese N, Demurtas J, Thompson T, Solmi M, Pesolillo G, Celotto S, Barnini T, Stubbs B, Maggi S, Pilotto A, Onder G, Theodoratou E, Vaona A, Firth J, Smith L, Koyanagi A, Ioannidis JPA, Tzoulaki I. Effect of low-dose aspirin on health outcomes: An umbrella review of systematic reviews and meta-analyses. Br J Clin Pharmacol. 2020 Aug;86(8):1465-1475. doi: 10.1111/bcp.14310. Epub 2020 Jun 2. PMID: 32488906; PMCID: PMC7373714.
EPIDEMIA DE OPIOIDES ---------------------------------------------------------------- Un análisis reciente de CNN y la Escuela de Salud Pública de Harvard revela una fuerte correlación entre la prescripción de opioides y los pagos de la industria. ----------------------------------------------------------------- El uso indebido de opioides ahora se considera una gran epidemia de salud en los EE. UU., con consecuencias sociales, médicas y financieras.9, 10En 2016, se estimó que el efecto económico combinado de la epidemia de opiáceos (costos de atención médica, mano de obra y justicia penal) fue de $92 mil millones. -----------------------------------------------------------------------------------En un aparente esfuerzo por reducir la carga de la evaluación insuficiente y el tratamiento inadecuado del DOLOR, la Sociedad Estadounidense del Dolor (APS) instituyó en 1996 la campaña "El dolor como el quinto signo vital" basada en las pautas de mejora de la calidad publicadas el año anterior. El objetivo de la campaña era hacer que la evaluación y la medición del dolor fueran una medida del bienestar del paciente tan importante como los cuatro signos vitales existentes. -------------------------------------------------------------------------------- Las puntuaciones de dolor autoinformadas unidimensionales se han implicado en la contribución a la epidemia de opioides prescritos y se asocian con un exceso de sedación. Pero ahora se considera que el uso de escalas numéricas del dolor (NPS) solo para controlar el dolor de los pacientes es inadecuado ----------------------------------------------------------------------------------https://edition.cnn.com/2018/03/11/health/prescription-opioid-payments-eprise/index.html?utm_source=STAT+Newsletters&utm_campaign=963f46414a-MR&utm_medium=email&utm_term=0_8cab1d7961-963f46414a-149680581
HTA
No existen evidencias suficientemente sólidas para etiquetar de «tensión arterial elevada» y recomendar modificación de estilos de vida y seguimiento médico a las personas con tensión arterial mayor de 115/75 (60-85% de la población general) ---------------------------------------------------
http://circ.ahajournals.org/content/123/16/1737.long
Por ejemplo, en el caso de la HTA, entre las personas que se mueren por cardiopatía isquémica e ictus, poco más de la mitad son hipertensas (2).
SOBREDIAGNÓSTICO EN DIABETES BAJANDO LOS UMBRALES DE HgbA1C --------------------------------------------------- Cómo una campaña dirigida por una industria farmacéutica para reducir el objetivo del tratamiento de la diabetes pone en riesgo a las personas mayores A principios de la década de 2000, las organizaciones de defensa de la diabetes, los médicos, los funcionarios gubernamentales y las organizaciones sin fines de lucro influyentes comenzaron a transmitir el mismo mensaje: las personas con diabetes tipo 2 deben esforzarse por mantener su A1c por debajo del 7 %. Reuters descubrió que esta campaña para reducir el objetivo de A1c fue impulsada en gran medida por las compañías farmacéuticas, para crear un mercado más grande para sus nuevos medicamentos para reducir el azúcar en la sangre. ------------------------------------------------------------------https://www.reuters.com/investigates/special-report/usa-diabetes-overtreatment/
INCLUSIÓN DE INFORMACIONES FIABLES EN MEDIOS DE COMINICACIÓN ENTREVERADAS CON OTRAS MENIOS FIABLES PARA AUMENTAR LA FIABILIDAD DE ESTAS ÚLTIMAS ------------------------------------------------------------------Pese a su crítica al sobrediagnóstico, Reuters es una agencia de noticias con sede en el Reino Unido, conocida por suministrar información a medios de comunicación y mercados financieros.
Actualmente está presente en más de 201 ciudades de 94 países, y suministra información en más de 20 idiomas.
Y aunque es más conocida por su labor como agencia de noticias, esto solo supone el 10 % de los ingresos totales del grupo. La principal actividad de Reuters consiste en proveer información a los mercados financieros, como los valores de los tipos de interés y precios de acciones, además de ofrecer investigaciones, análisis y productos de mercadeo que permiten a los agentes la compraventa de divisas y acciones por ordenador en lugar de hacerlo por teléfono.
El tratamiento con vitamina D no tiene ningún efecto sobre la mortalidad o la incidencia de fracturas, caídas, depresión, diabetes, enfermedades cardiovasculares, cáncer o eventos adversos. ------------------------------------------------------------------------------ Bischoff-Ferrari, H. A., Vellas, B., Rizzoli, R., Kressig, R. W., Da Silva, J. A. P., Blauth, M., Felson, D. T., McCloskey, E. V, Watzl, B., & Hofbauer, L. C. (2020). Effect of vitamin D supplementation, omega-3 fatty acid supplementation, or a strength-training exercise program on clinical outcomes in older adults: the DO-HEALTH randomized clinical trial. Jama, 324(18), 1855–1868. García-Franco, A. L., Navarro, D. F., & Corrochano, E. C. (2019). Vitamina D: el traje nuevo del Rey Sol. Atención Primaria, 51(2), 57–58. https://doi.org/10.1016/J.APRIM.2019.01.002
Definición de osteoporosis
The New York Times cuenta la historia del Dr. Michael Holick, un endocrinólogo de la Universidad de Boston "quien quizás más que nadie es responsable de crear un gigante de ventas y pruebas -tiras reactivas- de vitamina D de mil millones de dólares https://www.nytimes.com/2018/08/18/business/vitamin-d-michael-holick.html
En una entrevista, el Dr. Holick reconoció que ha trabajado como consultor de Quest Diagnostics, que realiza pruebas de vitamina D, desde 1979. El Dr. Holick, de 72 años, dijo que el financiamiento de la industria "no me influye en términos de hablar sobre la salud". beneficios de la vitamina D". No hay duda de que la hormona es importante. Sin suficiente, los huesos pueden volverse delgados, quebradizos y deformes, causando una condición llamada raquitismo en los niños y osteomalacia en los adultos. El problema es cuánta vitamina D es saludable y qué nivel constituye una deficiencia
Un ejemplo a continuación del tipo de mensajes que se encuentran en la página de la IOF (La Fundación Internacional de Osteoporosis ( IOF ) es una organización no gubernamental (ONG)) cuyo objetivo es aumentar la detección temprana de osteoporosis :
Todos nos vamos a fracturar, según la International Osteoporosis Foundation ---------------------------------------------------------------- https://www.osteoporosis.foundation/patients/about-osteoporosis?utm_source=Enigma&utm_medium=cpc
EJEMPLO
EJEMPLOS EN SOBRE TRATAMIENTOS AGUDOS
INUTILIDAD DE LOS STENT EN LA ANGINA ESTABLE Los stents, en laangina estable, no tuvieron un mayor efecto sobre el dolor de angina o el tiempo de ejercicio que el placebo. -------------------------------------------- Ensayo ORBITA https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(17)32714-9/fulltext#seccestitle10
VERTEBROPASTIA EN ENTREDICHO ------------------------------------No se encontraron diferencias estadísticamente significativas en las puntuaciones de dolor entre los grupos de vertebroplastia y simulado en ningún momento del seguimiento. Asimismo, los investigadores no encontraron diferencias entre los grupos en cuanto a los resultados de calidad de vida y discapacidad. ---------------------------------------------------- Estos resultados no se aplican a pacientes con mieloma múltiple o metástasis vertebrales.estos resultados no se aplican a pacientes con mieloma múltiple o metástasis vertebrales. ----------------------------------------------------Firanescu CE et al. Vertebroplastia versus procedimiento simulado para fracturas por compresión vertebrales osteoporóticas agudas dolorosas (VERTOS IV): Ensayo clínico controlado simulado aleatorizado. BMJ 2018 9 de mayo; 361:k1551. ( https://doi.org/10.1136/bmj.k1551. opens in new tab )
Davies E. ¿No más vertebroplastia para las fracturas vertebrales agudas por compresión? La evidencia reciente no muestra ningún beneficio para las fracturas de menos de 9 semanas. BMJ 2018 9 de mayo; 361:k1756. ( https://doi.org/10.1136/bmj.k1756. opens in new tab )
La terapia con haz de protones solo tiene utilidad en un limitado número de cánceres -------------------------- Hay poca evidencia de que la PBT sea más efectiva que el tratamiento de radiación convencional para los cánceres más comunes en adultos, como el cáncer de pulmón, de mama o de próstata. ------------------------------------------------Verma V, Simone CB 2nd, Mishra MV. Quality of Life and Patient-Reported Outcomes Following Proton Radiation Therapy: A Systematic Review. J Natl Cancer Inst. 2018 Apr 1;110(4). doi: 10.1093/jnci/djx208. PMID: 29028221.
La artroscopoa subacrimial liberadora es ineficaz ---------------------------------Los pacientes con dolor de hombro que recibieron cirugía para extirpar espolones óseos y tejido blando del hombro no se sienten mejor que los pacientes que recibieron una cirugía "simulada" (artroscopia sin extracción de espolones óseos o tejido). ------------------------------------ https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(17)32457-1/fulltext?dgcid=etoc-edschoice_email_Jan
INUTILIDAD DE LA ARTROSCOPIA DE RODILLA
¿CÓMO LAS INSTITUCIONES POLÍTICAS Y ECONÓMICAS CONDICIONAN EL USO, SOBREUSO E HIPOUSO DEL SISTEMA SANITARIO?
- Porque las compañías farmacéuticas continúan vendiendo las pruebas y
- los grupos de defensa impulsar la “concienciación sobre el cáncer de próstata” alentando a los hombres a hacerse las pruebas de detección.
- La Asociación de Urología aún recomienda la detección, mientras que el Instituto Nacional del Cáncer es vago al respecto. el problema, afirmando que la evidencia no es clara. El federal facultado para evaluar las pruebas de detección de cáncer, la Tarea de Servicios Preventivos Force, recientemente recomendado contra P.S.A. tamizaje para hombres de 75 años o más. Pero el grupo tiene Todavía no hice una recomendación de ninguna manera para hombres más jóvenes.
Presión social -condicionada, no coercitivamente pero sí profundamente, por los diversos poderes políticos y económicos- para ser un buen ciudadano responsable que evita gastos y esfuerzos a la sociedad. --------------------------------------------------Los ciudadanos dóciles y gobernables son más fáciles de encaminar hacia los intereses de los grupos de poder (tanto de la derecha como de la izquierda política).
La visón social de que los pacientes son consumidores (derivados de su capacidad de compra) y con derechos como tales, no como personas per se.
La medicalización de la vida cotidiana fomentada por los grupos de interés económicos como la industria biomédica directamente o a través de otros intermedios como las asociaciones de pacientes para ser ciudadanos eternamente jóvenes y saludables.
Las administraciones sanitarias
UNA EPIDEMIA DE PAGOS DE LA INDUSTRIA A LOS MÉDICOS LOS CONFLICTOS DE INTERESES -------------------------------- Los pagos a médicos de las industrias farmacéutica y de dispositivos médicos son extremadamente comunes. En 2015, casi la mitad (48 %) de todos los médicos en los EE. UU. recibieron algún tipo de pago de la industria de medicamentos o dispositivos médicos, según un estudio de JAMA . ---------------------------------------------- Dollars for Docs How Industry Dollars Reached Your Doctors By Mike Tigas, Ryann Grochowski Jones, Charles Ornstein, and Lena Groeger, ProPublica. Updated October 17, 2019 https://projects.propublica.org/docdollars/
MUY ESCASO DESARROLLO DEL MODELO DE ATENCIÓN CENTRADA EN LA PERSONA
Las nuevas estrategias para mejorar la salud pública no son, hoy por hoy, cuestión de modernos avances tecnocientíficos sino de viejas políticas.
http://www.health.org.uk/blog/infographic-what-makes-us-healthy
BIG DATA ------------------------------------
La venta de datos a las grandes plataformas digitales pretende convertir la historia clínica electrónica en una gigantesca app o red social.
Es el fin de la historia clínica (del clinical data al data businness) que pasa a ser un sistema de recolección de parámetros biológicos, sociales y de comportamiento, sumamente rentables en el mercado del Big Data.
LA REGULACIÓN INSUFICIENTE EN LA EVALUACIÓN DEL VALOR AÑADIDO QUE APORTAN LOS MEDICAMENTOS QUE FINANCIAN LAS ADMINISTACIONES SANITARIAS A LA INDUSTRIA ------------------------------- El ivacaftor se usa para tratar determinados tipos de fibrosis quística. --------------------------------------------Las ventajas que aportaba el ivacaftor, como se defendía en el JAMA, eran semejantes a tres tecnologías baratas y accesibles desde hace décadas: dosis altas de ibuprofeno, solución salina en aerosol y el antibiótico azitromicina. -------------------------------------------- De hecho, cuando se han hecho estudios más robustos científicamente, como el ensayo clínico francés SHIVA que compara tratamientos con dianas moleculares con terapias convencionales, los primeros aparecen como menos efectivos y más tóxicos ---------------------------------------------Cuestan mil veces menos que lo que valen los medicamentos “de alta tecnología”, y además son accesibles a todos los enfermos”.
LA APROBACIÓN ACELERADA DE MEDICAMENTOS POR PARTE DE LA FDA -O LA EMA- CON EL CONSENTIMIENTO DE LAS ADMINISTRACIONES SANITARIAS ES UNA VÍA RÁPIDA EN BASE A VARIABLES DE RESULTADO SUBROGADAS PARA DESTRUIR LA RIGUROSIDAD CIENTÍFICA Y ÉTICA ------------------------------------------------ El sistema de regulación de medicamentos es un sistema roto. Como en el mito de Escila y Caribdis, las Administraciones sanitarias tienen que dirigir sus barcos entre las necesidades de la industria y la bancarrota del sistema. --------------------------------------------------- Editorial del JAMA of Internal Merdicine «Accelerated Approval of Cancer Drugs—Righting the Ship of the US Food and Drug Administration» comentando la enésima investigación que demuestra que
LA FALTA DE FIDELIDAD DE LAS ADMINISTRACIONES SANITARIAS CON SUS TRABAJADORES DE SALUD QUE EN ESTA ÚLTIMA PANDEMIA SE HAN SENTIDO NO SOLO QUEMADOS SINO TAMBIÉN TRAICIONADOSDOS ---------------------------------------------------- Si bien muchos pacientes no leyeron ni aceptaron nuestras reglas implícitas, ciertamente hemos sido traicionados por nuestros guardianes, las corporaciones con las que hemos firmado contratos para hacer nuestro trabajo. Ese trabajo, hasta la fecha, ha sido tan abrumador que nos hemos puesto las anteojeras. Hemos acordado trabajar más duro por una compensación cada vez menor, acomodando circunstancias cada vez más difíciles, tolerando una satisfacción constantemente erosionada, para poder seguir cuidando a nuestros pacientes.
Y arriesgamos nuestras vidas, todos nosotros, colectivamente, durante el último año y medio. Muchos nos elogiaron como héroes y fuimos heroicos. Por otro lado, muchos enterraron la cabeza en la realidad y prefirieron creer en fantasías elaboradas.
Una vez más, el trabajo de obtener nuestra experiencia fue traicionado, esta vez por los negadores de una pandemia letal, tanto políticamente como dentro de una población de pacientes cada vez más desconfiada y hostil. Y todo ello con un equipo de protección inadecuado. --------------------------------------------------- Maire Daugharty, MD, es anestesióloga.
Esta publicación apareció en KevinMD.
EL ORGULLO Y LA PREPOTENCIA DE LA MEDICINA, LOS MÉDICOS Y LOS EXPERTOS ----------------------------------------- Porque “la ciencia” se corrige, o no, o solo a veces
La institución científica, al contrario de lo que se suele explicar, tiene grandes reticencias al cambio y no fomenta la autocorrección. Hay muchos investigadores de renombre, institutos y equipos que «viven» de la vitamina D por ejemplo. El abandonarla, supondría asumir que se ha hecho muchísima investigación en balde, o lo que es peor para el ego: que nos hemos equivocado.
Dispositivos médicos implantados ----------------------------------- Peligros potenciales de los millones de dispositivos médicos implantados en nuestros cuerpos y que tienen muy flojis requisitos para su aprobación: *articulaciones artificiales, *stents cardíacos, *mallas quirúrgicas, *marcapasos, *Etc.
Y que no se evalúan pese a lo fácil que sería rastrearlos como demuestra el extendido mercado de rastreadores para todo tipo de productos hoy en día. --------------------------------------------------- La FDA tiene una base de datos donde los médicos y hospitales pueden informar muertes y eventos adversos graves, pero no saben a cuántas personas se les implantó un dispositivo en particular. Entonces, si tiene 100 muertes en una base de datos de un dispositivo en particular, quiero decir, si solo hay 200 de esos dispositivos implantados en personas, eso es realmente aterrador. Si hay 2 millones de personas implantadas, esa es otra historia. Y eso es exactamente lo que no sabemos porque la FDA no requiere que los fabricantes informen cuántas personas se implantan.
Más de la mitad de los miembros de los grupos de trabajo que
redactan guías de práctica clínica tienen conflictos de intereses con las compañías cuyos productos son objeto de evaluación. ------------------------------------Choudhry NK, Stelfox HT, Detsky AS. Relationships between authors of clinical practice guidelines and
the pharmaceutical industry. JAMA. 2002; 287: 612-7 ------------------------------------------------------------------ Sox HC. Conflict of Interest in Practice Guidelines Panels. JAMA. 2017 May 2;317(17):1739-1740. doi: 10.1001/jama.2017.2701. PMID: 28464160.
LA GRAN CANTIDAD DE BUROCRACIA NO JUSTIFICADA --------------------------------- Los Médicos que pierden más de dos tercios de su tiempo haciendo papeleo -----------------------------------------------Si el plan de estudios de la escuela de medicina se basara en lo que dice este estudio: *Más de la mitad de la actividad en la facultad de medicina se debería centrar en cómo cómo hacer el papeleo. *Los test de admisión a la facultad de medicina serían sobre "por qué realmente quiero hacer el papeleo cuando sea mayor". * Las clases requeridas serían * *Introducción al llenado de formularios" y "Relleno avanzado de formularios". ----------------------------------------------- ¡La forma de quejarse de los trámites es llenar más trámites. Esto es como decir si te duele la cabeza golpéala con un ladrillo hasta que deje de doler!. ----------------------------------------------- https://www.forbes.com/sites/brucelee/2016/09/07/doctors-wasting-over-two-thirds-of-their-time-doing-paperwork/Médicos que pierden más de dos tercios de su tiempo haciendo papeleo estudio de 2005 en Annals of Family Medicine ,
INTELIGENCIA ARTIFICIAL ---------------------------------------------------- Si bien puede parecer "lógico" que la IA prediga qué pacientes se saltarán la medicación, es poco probable que solucione el problema y lograr que no se la salte. ---------------------------------------------------En el caso del uso de la IA para la detección radiológica de lesiones cancerosas, no se prueba que la máquina pueda lograr un objetivo importante: ayudar a los médicos a distinguir entre las lesiones que se beneficiarían del tratamiento y las que no. -------------------------------------------------- La IA tiene el "potencial" de empeorar problemas preexistentes como pruebas excesivas, diagnósticos excesivos y tratamientos excesivos.
VACUNAS
La Plataforma NoGracias estima que no se cumplen los requisitos de inclusión de la vacuna de la meningitisB en Castilla y León.
por nmurcia | Nov 18, 2020 | Noticias NoGracias, Profesionalismo y conflictos de Interés, Vacunas | 1 Comentario
 Pulsa aquí para descargar en PDF
Pulsa aquí para descargar en PDF
La Plataforma NoGracias pide por escrito a la Junta de Castilla y León la justificación de la inclusión de la vacuna de la meningitisB en el calendario vacunal al no cumplir los requisitos legales especificados a tal efecto.
16 de Noviembre de 2020.
Para: Consejería de Sanidad de la Junta de Castilla y León, Dirección General de Salud Pública. Paseo Zorrilla 1 47007 Valladolid.
De: Plataforma NoGracias.
La Plataforma NoGracias es una Organización Civil Internacional por la transparencia, la integridad y la equidad en políticas de salud, la asistencia sanitaria y la investigación biomédica inscrita en el Registro Nacional de Asociaciones del Ministerio del Interior con el número 593988 y con CIF G74283755. Actúa como representante legal de la Plataforma el abogado XXXXXXXXXX con DNI XXXXXX, otorgados los poderes ante notario. Y actúa como representante institucional de la Plataforma su presidente D. Roberto José Sánchez Sánchez con DNI XXXXXXX y dirección electrónica de contacto para la recepción de notificaciones: XXXXXXXXXX
Asunto: petición de justificación de inclusión de la vacuna de la meningitis B en el calendario vacunal de Castilla y León.
Estimados señores/as,
hace un año cursamos una petición de transparencia sobre el proceso administrativo de inclusión de la vacuna de la meningitis B en el calendario vacunal de Castilla y León.
En base a los preceptos legales que enmarcan la inclusión de una vacuna por parte de una Comunidad Autónoma en contra del consenso del Consejo Interterritorial del Sistema Nacional de Salud, como es esta, consideramos que no se cumplen los requisitos de la inclusión, por lo que cursamos esta petición para que los especifiquen.
En primer lugar pedimos que aporten información epidemiológica acerca del comportamiento de la enfermedad en Castilla y León. Conocemos ya la incidencia, letalidad y carga de la enfermedad en cuestión en la Comunidad Autónoma pero esta no es comparativamente superior ni presenta características diferenciales respecto al resto del Estado que justifiquen la inclusión.
La Ley General de Salud Pública 33/2011 especifica en su artículo 19 que las Comunidades Autónomas solo podrán modificar el calendario único de vacunación por razones epidemiológicas.
Remarcamos que no solicitamos la información epidemiológica relativa a la enfermedad meningocócica, serotipo B, en la Comunidad Autónoma (pues la podemos consultar en los boletines epidemiológicos) sino la que justifica la inclusión de la vacuna por ser la misma comparativamente superior al resto de Comunidades Autónomas.
En segundo lugar, la Ley 16/2003 de cohesión y calidad del Sistema Nacional de Salud especifica en su artículo 8 quinquies que las prestaciones en la cartera de servicios complementaria de una Comunidad Autónoma deben reunir los mismos requisitos que la cartera básica común para la incorporación de nuevas.
Los criterios para incorporar una vacuna al calendario vacunal están especificados por la Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud en el documento “Criterios de evaluación para fundamentar modificaciones en el programa de vacunación en España”.
Entre los cinco puntos que se presentan figura la evaluación económica.
Por este motivo solicitamos que se nos entregue la evaluación económica y los estudios que se realizaron para evaluar la idoneidad de la inclusión en términos de costoeficacia. Asimismo se solicitan los criterios de fijación de precios que justifiquen la adquisición de la vacuna al importe actual que está abonando la Administración a la empresa comercializadora.
Debemos recordar que el comportamiento del alto cargo (exdirector General de Salud Pública) quedaba vinculado en su actuación por la Ley 3/2016 del Estatuto del Altos Cargos de la Administración de Castilla y León) que en su artículo 5 reza que “los altos cargos ejercerán su función con la finalidad de lograr el interés general conforme a los valores de objetividad, transparencia, eficacia, ejemplaridad, austeridad y servicio a la ciudadanía”; y en el artículo 9: “los altos cargos deberán destinar los recursos materiales que se pongan a su disposición, únicamente, al cumplimiento de las funciones públicas que les correspondan y gestionarlos conforme a los principios de eficiencia, eficacia y austeridad”.
La actuación del cargo público quedaba enmarcada por la ley en la asignación eficiente de recursos y solicitamos la documentación que justifique que en este caso se actuó en base a tal precepto.
Remarcamos que no pedimos que se nos vuelva a entregar el informe de evaluación firmado por la exjefa de epidemiología ni la propuesta de modificación del calendario vacunal firmada por el exdirector general de Salud Pública sino que se atienda a la documentación que se solicita. Precisamente se solicita por estar ausente de los documentos anteriormente citados.
Finalmente, en el caso de que realmente no existan razones epidemiológicas y de adecuado coste-beneficio que justifiquen suficientemente la inclusión de la vacuna de la meningitis B en el calendario vacunal, que es el criterio de esta Plataforma en razón de los estudios que ha realizado, exigimos a la Consejería de Sanidad de la Junta de Castilla y León que, sin demora, proceda a excluir la vacuna de la meningitis B del calendario vacunal pues su inclusión deberá tenerse por ilícita al contrariar las determinaciones de la legislación sanitaria citada en este escrito.
La vía Bexsero de las vacunas. Por Roberto Sánchez.
por nmurcia | Oct 27, 2021 | KOL (líderes de opinión), Noticias NoGracias, Profesionalismo y conflictos de Interés, Regulación e Industria, Transparencia, Vacunas | 4 Comentarios
 Pulsa aquí para descargar en PDF
Pulsa aquí para descargar en PDF
En el día de hoy la Junta de Andalucía ha anunciado que incluye en calendario Bexsero, la vacuna contra la meningitisB.
Era una decisión esperada. De hecho, ya os comentamos en Julio de 2020 cómo se había conformado una estructura institucional para dar cabida a esta y otras decisiones análogas. En el día de hoy simplemente se ha materializado lo que ya previmos que iba a suceder.
El caso de la vacuna Bexsero vale la pena estudiarlo, no solamente por su valor intrínseco sino por todo lo que significa y por el cambio de paradigma que implica.
El Ministerio de Sanidad rechazó en dos ocasiones (2013 y 2019) la inclusión de esta vacuna por distintos motivos (principalmente el comportamiento de la incidencia de la enfermedad en los últimos años, dudas sobre la efectividad de la vacuna y aspectos económicos).
Desde el momento de la primera negativa el fabricante (laboratorio GSK) puso en marcha una línea de acción para conseguir superar las resistencias del Ministerio mediante un mecanismo de dos patas.
En primer lugar, la presión en el mercado. Consigue “la liberalización” del uso de la vacuna y lo hace de tres maneras:
- Logra que los prescriptores (pediatras) la prescriban masivamente. GSK dedica grandes sumas de dinero anualmente a las sociedades científicas pediátricas y del ámbito de la vacunación, a chiringuitos varios y a los líderes clínicos. Estas cantidades las hemos ido documentando en los últimos tiempos. Mediante el marketing logran colocar la indicación de una vacuna que el Ministerio había desaconsejado en su uso poblacional.
- Modifica la percepción del riesgo entre los padres mediante una estrategia que involucra a medios de comunicación, influencers (por cierto, ¿dónde está Lucía mi pediatra? jj), las consultoras afines y la clásica (¡cómo no!) asociación de pacientes. Juegan con el desabastecimiento para trasladar la idea de escasez y aumentar así la demanda de las familias.
En segundo lugar, la presión en el Estado y aquí conviene resaltar dos puntos:
- Por arte de magia, las CCAA adquieren poderes autonormativos en materia de vacunación y son capaces de incluir vacunas sin comportamiento epidemiológico diferencial y, por tanto, sin poder motivar la decisión adecuadamente en los informes de evaluación. La descentralización administrativa se transforma de la noche a la mañana en descentralización política y nadie dice nada. Evidentemente, existe un marco legal perfectamente definido para regular estos comportamientos pero por una extraña razón las CCAA se lo han comenzado a saltar. Introducen la vacuna sin estudios de costoeficacia al precio que impone el laboratorio.
- La extraña razón no es tan extraña. GSK, en un agresivo modus operandi, ha salido a capturar al Estado y lo ha hecho asimismo de diversos modos:
- Influir a los que están dentro de las estructuras político-administrativas: Castilla y León. Dos cargos públicos con aspiraciones políticas socializados e influenciados convenientemente en el ecosistema de la industria hicieron la operación. Fueron “defenestrados” en cuanto se pudo, pero dejaron hecho su trabajo. Coincide que un alto cargo de la compañía (GSK) fue alto cargo de la Junta de Castilla y León (puerta giratoria). Casualidades de la vida.
- Aupar desde fuera a alguien convenientemente socializado, influenciado y remunerado con anterioridad: Andalucía. David Moreno fue coordinador del Comité Asesor de Vacunas de la Asociación Española de Pediatría. Este grupo es un lobby con apariencia científica y profesional que trabaja para sacar adelante las líneas comerciales del momento de la industria de las vacunas.
- Canarias: debilidad institucional, colusiones de lo público y lo privado, maniobra de inclusión con rasgos manifiestos de anormalidad y veteranas personalidades del lobby de las vacunas en la estructura institucional de decisión o en la asesoría y mundo de las Sociedades Científicas.
Introducirse en una Comunidad Autónoma, luego en más, apelar a la equidad y intentar ir capturando e ir sumando para hacer caer por claudicación el criterio del órgano central (Ministerio de Sanidad).
Independientemente de la vacuna, el laboratorio y el caso particular se pueden extraer varias conclusiones:
- Una empresa tiene la fuerza para doblarle la mano a todo un Estado para hacer efectivo un propósito, lo cual no dice mucho de la fortaleza y de la utilidad de ese Estado.
- Las decisiones de las estructuras institucionales no tienen ningún valor porque una empresa bien pertrechada de recursos (no sólo materiales, sino humanos y con una línea de acción adecuada) puede saltar por encima de la ley y de la dependencia de senda.
- No hablemos del Consejo Interterritorial y del ámbito de la Salud Pública: su trabajo y su criterio no valen nada en este momento y duele reconocerlo, pero es así.
- No hablemos de la Vigilancia epidemiológica: un dispendio de recursos y buen trabajo para generar datos que puedan ser interpretados en los términos interesados por las farmas y que no tengan ningún valor cuando sustentan la postura de la autoridad sanitaria.
Esto es lo que nos enseña el caso Bexsero y lo que alumbra un nuevo curso de acción: la vía Bexsero. Una empresa que ha recibido autorización para comercializar una vacuna puede ignorar al Ministerio, capturar CCAA, comprarse Sociedades Científicas y convencer a los profesionales y familias para instaurar de facto un programa de vacunación poblacional con su vacuna.
No nos cabe la menor duda de que la vía que ha inaugurado con tanto éxito Bexsero será seguida por más empresas y más vacunas.
Fin.
Pd: aunque está difícil la partida, NoGracias trabaja en este caso; con prudencia y discreción.
Roberto Sánchez es presidente de NoGracias.
EL PROYECTO DE LOS SISTEMAS SANITARIOS DE ORGANIZARSE EN TORNO A LAS ENFERMEDADES CRÓNICAS Y NO A LOS ENFERMOS SOLO FAVORECE A LA INDUSTRIA ------------------------------------------ No hay enfermedades sino enfermos" (Gregorio Marañón) ------------------------------------------------------------ «No existen evidencias de beneficio en focalizar la organización del sistema sanitario en un tipo particular de enfermedades, incluidas las crónicas». En opinión de una de las grandes autoridades de Atención Primaria -Bárbara Starfield- el concepto de atención a enfermedades crónicas es antitético con el de AP, al focalizarlo en enfermedades y no en personas. --------------------------------------------------------------Aten Primaria. 2018 Feb; 50(2): 114–129.
Published online 2017 Nov 22. Spanish. doi: 10.1016/j.aprim.2017.09.001
Cabe preguntarse si un verdadero fortalecimiento de la AP no sería la mejor opción ante los desafíos sanitarios planteados, sin necesidad de recurrir a innovaciones externas sin evidencia de su efectividad.
El programa de enfermedades no transmisibles de la Organización Mundial de la Salud (NCD Alliance) estaba apoyado por un grupo de soporte formado por las empresas farmacéuticas y de tecnología sanitaria más importantes del mundo (Heath5). Indudablemente, las enfermedades que se priorizan en los planes de «cronicidad» generan una elevada morbimortalidad, pero no son las únicas; sí comparten, en cambio, el hecho de que existen tratamientos farmacológicos para ellas.
Sobreactuación de la industria Aporta valor añadido pero a un coste económico y de salud muy alto
PAGOS DE LA INDUSTRIA A LOS MÉDICOS En 2015, casi la mitad (48 %) de todos los médicos en los EE. UU. recibieron algún tipo de pago de la industria de medicamentos o dispositivos médicos, según un estudio de JAMA . ----------------------------------------Tringale KR, Marshall D, Mackey TK, Connor M, Murphy JD, Hattangadi-Gluth JA. Types and Distribution of Payments From Industry to Physicians in 2015. JAMA. 2017;317(17):1774–1784. doi:10.1001/jama.2017.3091
ENSAYOS SESGADOS Se ha demostrado que la financiación de una fuente comercial (p. ej., una empresa farmacéutica o de dispositivos médicos) y los conflictos de intereses financieros de los autores se asocian con resultados estadísticamente significativos y con conclusiones favorables de los ensayos que se informan con mayor frecuencia. 3También existen ejemplos de ensayos académicos con resultados erróneos donde los conflictos de interés no financieros podrían tener un papel (p. ej., debido a afiliaciones indebidamente fuertes a una especialidad, a una teoría científica oa la apariencia académica). --------------------------------------------------Østengaard L, Lundh A, Tjørnhøj-Thomsen T, Abdi S, et al. Influencia y manejo de conflictos de interés en ensayos clínicos aleatorizados: estudio de entrevista cualitativa. BMJ. 2020; 371: m3764. doi: 10.1136/bmj.m3764
ASOCIACIONES DE PACIENTES KHN lanza "Pre$cription for Power", una base de datos innovadora para exponer los vínculos de Big Pharma con grupos de pacientes. Un análisis de Kaiser Health News encontró que las compañías farmacéuticas dieron 12,000 donaciones a grupos de defensa de pacientes en 2015, por un valor total de $116 millones, casi el doble de lo que las compañías farmacéuticas gastaron en cabildeo ese año. Casi la mitad de las asociaciones de pacientes está financiada por la industria. https://khn.org/news/patient-advocacy-groups-take-in-millions-from-drugmakers-is-there-a-payback/
Topic flotante
EJEMPLO GLOBAL DE MEDICAMENTOS PARA EL CÁNCER
MEDICAMENTOS PARA EL CÁNCER
El conflicto de interés es el cáncer de la medicina del cáncer. Envenena el campo. Nos lleva a celebrar nuevos fármacos con efectos marginales como si fueran innovaciones disruptivas. Lleva a los expertos a ignorar o minimizar los defectos y déficits en la metodología de los ensayos clínicos del cáncer. Mantiene a los médicos en silencio sobre el precio brutal de los medicamentos para el cáncer. Influye en que las directrices que permiten la utilización de los antineoplásicos fuera de ficha técnica sean demasiado numerosas. Funcionan como una herramienta mercantil que permite a la industria aumentar sus ganancias.
The ‘cancer growing in cancer medicine’: pharma money paid to doctors By Vinay PrasadOct. 30, 2019 https://www.statnews.com/2019/10/30/cancer-growing-in-cancer-medicine-pharma-money-doctors/
REGULACIÓN INAPROPIADA DE LOS ANTINEOPLÁSICOS En el espacio regulatorio de medicamentos, un porcentaje significativo de oradores expertos que asesoran al Comité Asesor de Medicamentos Oncológicos de la FDA sobre la aprobación de nuevos medicamentos reciben pagos de las compañías farmacéuticas que producen los medicamentos en consideración -------------------------------------------------------------- Hayes MJ, Prasad V. Financial Conflicts of Interest at FDA Drug Advisory Committee Meetings. Hastings Cent Rep. 2018 Mar;48(2):10-13. doi: 10.1002/hast.833. PMID: 29590518. ------------------------------------------------------------La captura comercial de la investigación y de las instituciones que deben cuidar su calidad (desde las agencias reguladoras hasta las universidades pasando por las revistas y las asociaciones científicas) ha permitido que todo el sistema de I+D+i esté dirigido hacia las ganancias económicas de las empresas y no hacia los resultados en salud, como demuestra el último libro dedicado al asunto de Jureidini y McHenry La FDA no tiene ningún requisito mínimo de beneficio en la supervivencia y está dispuesta a aprobar los medicamentos en base a un solo ensayo positivo en alguna variable subrogada. En otras palabras, los incentivos actuales en torno a la aprobación de medicamentos son tan perversos que una empresa podría enriquecerse realizando ensayos clínicos con moléculas totalmente inútiles.» --------------------------------------------------------------
LOS MEDICAMENTOS APROBADOS EN BASE A CRITERIOS SUSTITUTOS NO GARANTIZAN SU EFICACIA EN EL CÁNCER Lo más habitual es que las variables subrogadas empleadas no hayan demostrado predecir el riesgo de morbilidad o mortalidad de forma fiable y, por tanto, su uso en calculadoras de riesgo es cuestionable.
La evaluación de la eficacia de la terapia farmacológica en base a los resultados en variables subrogadas no ha demostrado corresponderse con beneficios clínicos y hay importantes ejemplos en los que esta estrategia es dañina.
Evite perseguir objetivos subrogados (ej: objetivos de c-LDL) que no hayan demostrado un beneficio neto en salud. --------------------------------------------------https://www.ti.ubc.ca/es/2015/10/04/las-limitaciones-y-riesgos-potenciales-de-usar-variables-subrogadas/ --------------------------------------------------El uso de criterios de valoración alternativos para la aprobación de fármacos a menudo carece de una verificación empírica formal de la fuerza de la asociación de supervivencia alternativa. En las últimas décadas, una cuarta parte de las aprobaciones de medicamentos contra el cáncer basadas en criterios de valoración sustitutos no se basaron en sustitutos validados ni en normas reglamentarias anteriores. https://pubmed.ncbi.nlm.nih.gov/27236424/ ----------------------------------------------------------------- The accelerated approval pathway in oncology: Balancing the benefits and potential harms.
Cole Wayant , Ghulam Rehman Mohyuddin, Vinay Prasad
Published: 8 February 2022 by Elsevier BV in Journal of Cancer Policy
Journal of Cancer Policy , Volume 32; https://doi.org/10.1016/j.jcpo.2022.100323
los medicamentos contra el cáncer también se han vuelto más fáciles de aprobar. Muchos medicamentos contra el cáncer ahora están aprobados a través de la vía de "aprobación acelerada" de la FDA , que permite la aprobación en función de un criterio de valoración sustituto, un resultado que se correlaciona con el beneficio clínico , en lugar de un criterio de valoración clínicamente significativo como la supervivencia general o la calidad de vida. Desafortunadamente, la investigación ha demostrado que pocos criterios de valoración sustitutos están realmente vinculados a resultados significativos; a menudo, las aprobaciones de medicamentos contra el cáncer se basan en criterios de valoración nunca antes utilizados para ese tipo de cáncer. Si bien se supone que los fabricantes de medicamentos deben realizar estudios posteriores a la comercialización para validar la eficacia de los medicamentos aprobados en función de marcadores sustitutos, la FDA rara vez responsabiliza a los fabricantes de medicamentos por hacer esto.
EL PAPEL DE LOS EXPERTOS Aunque todas las iniciativas son positivas ninguna se dirige a abordar uno de los problemas de fondo: los expertos, que son los que les dicen a los médicos cómo usar estos medicamentos. Un estudio encontró que el 85% de los expertos que escribieron Guías de Práctica Clínica, ampliamente usadas en oncología, habían recibido pagos que promediaban más de $10,000 de las compañías farmacéuticas.
LOS ABTINEOPLÁSICOS TIENEN UNA BAJA EFICACIA Y UNOS A SUS ALTOS BENEFICIOS PARA LA INDUSTRIA -------------------------------------------------Los costos excesivos de los anticancerosos han sido duramente criticados por expertos en neoplasias hematológicas y oncólogos de todas las especialidades.
Y el mayor problema es la desproporción entre estos precios y sus beneficios en términos de supervivencia global y calidad de vida para los pacientes: Captura de pantalla 2017-03-18 a las 13.39.58
https://www.ncbi.nlm.nih.gov/pubmed/25068501 ---------------------------------------
En un análisis de 71 fármacos anticancerosos consecutivos aprobados para el tratamiento de pacientes con tumores sólidos entre 2002 y 2012, Fojo y colaboradores encontraron que la supervivencia global y el intervalo libre de enfermedad aportado por los fármacos era de 2.1 y 2.3 meses respectivamente
http://jamanetwork.com/journals/jamaoncology/article-abstract/2527371 --------------------------------------------
En un estudio de los 47 antineoplásicos aprobados or la FDA entre abril de 2014 y febrero de 2016, solo 9 (19%) cumplían con los poco exigentes estándares de la American Society of Clinical Oncology (ASCO) para definir beneficio clínico significativo
https://academic.oup.com/annonc/article-abstract/28/1/157/2676865/Do-Contemporary-Randomized-Controlled-Trials-Meet ----------------------------------------------
En un trabajo que analizaba 226 ensayos clínicos randomizados, solamente 70 (31%) demostraban beneficios clínicos significativos tal como los define la European Society for Medical Oncology (ESMO)
http://jamanetwork.com/journals/jamaoncology/article-abstract/2585039 --------------------------------------------------La realidad es aun peor. Los resultados arriba expuestos proceden de los ensayos clínicos pivotales utilizados para la comercialización del fármaco (poblaciones ideales muy seleccionadas) pero hay estudios realizados con los pacientes que habitualmente reciben los tratamientos con quimioterápicos (más mayores y con más comorbilidades) que indicarían que los ya modestos resultados serían aun menores. Algunos autores se plantean si la supervivencia global no tendría que comenzar a ser considerada una variable subrogada, mientras las condiciones para la introducción de los nuevos fármacos exigidas por las agencias reguladoras sigan siendo tan frágiles.
LOS MEDIOS Y EL CÁNCER ---------------------------------Este verano, The Washington Post Live, la "plataforma de periodismo en vivo" del periódico, publicó más de 2 horas de entrevistas en video sobre el tema "Chasing Cancer".
-------------------------------------------------Todo fue patrocinado por Pfizer, que participa activamente en el mercado de medicamentos contra el cáncer. Pfizer produjo y pagó al menos 15 minutos de video en línea que incluían entrevistas con ejecutivos de Pfizer. The Washington Post declaró que su sala de redacción no participó en la producción de esta parte de la presentación “Chasing Cancer”.
Un escritor senior del Post realizó todas las demás entrevistas del proyecto. Esa periodista presentó uno de los segmentos, como ella lo expresó, "en el que hablamos con oncólogos líderes sobre cómo curar una enfermedad que afecta a tantas personas en todo el mundo". Hablar de “curar” el cáncer en un proyecto financiado por una compañía de medicamentos contra el cáncer es cuestionable.
Cabe señalar que, en los últimos cuatro años, The Washington Post ha organizado varios eventos en línea "Chasing Cancer", con el apoyo de al menos otras cinco compañías farmacéuticas activas en el mercado de medicamentos contra el cáncer: Amgen, AstraZeneca, Bayer, Genentech, Takeda, y Tésaro.
El crecimiento del gasto en oncofármacos es muy superior también crecimiento de los presupuestos dedicados a la salud:
«Durante el período 2012-2016, el gasto per capita en medicamentos contra el cáncer ha sido entre 2 a 8 veces superior al gasto total per capita en salud»
Literalmente, los medicamentos contra el cáncer están arrasando con los presupuestos dedicados a la salud (públicos, privados y personales) en todos los países del mundo.
https://www.thelancet.com/journals/lanonc/article/PIIS1470-2045(11)70141-3/fulltext
El pertuzumab para cáncer de mama metastásico con un marcador molecular llamado HER2+ es otro ejemplo (por cierto con campaña periodística previa).
Según un informe de evaluación, hay que tratar a 20 pacientes para que una aumente un 6% su probabilidad de estar viva el primer año, con un coste total de 1.099.482,00 €. La mujer desgraciadamente, con o sin pertuzumab, morirá de su cáncer en pocos meses.
Los ejemplo del ivacaftor y del pertuzumab señalan perfectamente el escaso impacto en términos de salud de estos fármacos y los elevados precios que se están pagando por ellos
Además de los efectos directos sobre los pacientes con cáncer, los costos de los fármacos contra el cáncer también tienen efectos devastadores para la economía de los países. ---------------------------------------------------El precio desorbitado y la utilización irracional que los médicos hacen de los nuevos antineoplásicos son la amenaza más seria que existe en este momento contra la sostenibilidad de los sistemas de salud en todo el mundo. --------------------------------------------------Se estima, por ejemplo, que el costo de tratar sólo a un paciente con leucemia linfocítica crónica aumentará de 147.000 a 604.000 dólares entre 2011 y 2025 (un aumento de 310%), lo que unido a un aumento en la prevalencia de la enfermedad hace que se haya previsto que el gasto total en los Estados Unidos para esta enfermedad pase de 740 millones a 5.130 millones de dólares (un aumento de 590%).
Ningún sistema nacional de salud en cualquier parte del mundo puede permitirse utilizar todos los nuevos fármacos contra el cáncer disponibles para los pacientes. Se prevé que los costos de los fármacos contra el cáncer sigan aumentando, por tanto, es sólo una cuestión de tiempo que estos costos se vuelvan insostenibles para todas las economías mundiales.
Si de manera rutinaria se permitiera seguir gastando en medicamentos que cuestan 800.000 dólares por QALY, el costo total proyectado anualmente en los Estados Unidos, si todos los pacientes con cáncer recibieran tratamiento con dichos fármacos, sería de 440.000 millones de dólares: el 18% del gasto total de atención médica se iría en un solo medicamento, además, no curativo.
Si se administraran todos los fármacos anticancerígenos existentes a todos los pacientes con cáncer para los que están indicados, todas las naciones estarían en bancarrota.
PARA SABER MÁS ------------------------------------------------- Precios y beneficio clínico de los medicamentos contra el cáncer en los EE. UU. y Europa: un análisis de costo-beneficio https://www.thelancet.com/journals/lanonc/article/PIIS1470-2045(20)30139-X/fulltext#%20La solidaridad incluye un sentido de justicia. Dado eso, argumentaré que la medicina de precisión representa un debilitamiento potencial de la solidaridad, aunque no un debilitamiento único. La medicina de precisión incluye 150 terapias dirigidas contra el cáncer (principalmente para el cáncer metastásico), todas las cuales son extraordinariamente costosas. Nuestra pregunta crítica: ¿Debe un compromiso con la solidaridad, tal como se define, significar que todas estas terapias dirigidas contra el cáncer deben garantizarse para todos dentro de cada país de la Unión Europea, sin importar el costo, no importa el grado de eficacia? Tal compromiso implicaría que el cáncer es éticamente especial, y que legítimamente se apropia de recursos ilimitados. Eso en sí socavaría la solidaridad. ---------------------------------------------------- Fleck LM. Precision medicine and the fragmentation of solidarity (and justice). Med Health Care Philos. 2022 Jan 10:1–16. doi: 10.1007/s11019-022-10067-2. Epub ahead of print. PMID: 35006450; PMCID: PMC8744576. https://pubmed.ncbi.nlm.nih.gov/35006450/
PROCEDIMIENTOS La investigación de Meyers y sus colegas muestra que las compañías farmacéuticas están siguiendo los incentivos creados por nuestro sistema. -------------------------------------------------Obtener la aprobación de medicamentos contra el cáncer a través de la aprobación acelerada + cobrar lo que el mercado admita + y agregar nuevas indicaciones mediante el uso de criterios de valoración sustitutos = ganancias inmensas. A esta ecuación se le debe sumar el análisis de resultados y rentabilidad; si no, estamos recibiendo muy poco por nuestro dinero.
La OMS critica los precios de los antineoplásicos LOS MEDICAMENTOS PARA EL CÁNCER CUESTAN MUCHO MÁS DE LO QUE VALEN La OMS propone la creación de un listado de antineoplásicos esenciales que puede dejar fuera de indicación 3 de cada 4 fármacos contra el cáncer https://apps.who.int/iris/bitstream/handle/10665/277190/9789241515115-eng.pdf?ua=1&utm_source=POLITICO.EU&utm_campaign=a222628515-EMAIL_CAMPAIGN_2019_01_22_04_57&utm_medium=email&utm_term=0_10959edeb5-a222628515-190018465
Un estudio reciente en la revista Cancer analiza más de cerca el impacto de los precios de los medicamentos contra el cáncer en los ingresos farmacéuticos. El Dr. Daniel Meyers de la Universidad de Calgary y sus colegas analizaron los ingresos totales generados por diez grandes compañías farmacéuticas entre 2010 y 2019 y compararon los ingresos de los medicamentos contra el cáncer y los que no lo son. ----------------------------------------------------Descubrieron que las ventas de medicamentos contra el cáncer se están convirtiendo en una parte cada vez más importante de los ingresos de las compañías farmacéuticas. Mientras que los ingresos anuales generados por los medicamentos contra el cáncer aumentaron un 70 % entre 2010 y 2019, los ingresos de los medicamentos que no son contra el cáncer disminuyeron un 18 %. En 2010, el 14% de los ingresos totales de estas diez empresas provino de medicamentos contra el cáncer; en 2019, los medicamentos contra el cáncer representaron una cuarta parte de los ingresos. ---------------------------------------------------- Cancer Original Article Trends in drug revenue among major pharmaceutical companies: A 2010-2019 cohort study Daniel E. Meyers MD, MSc,Benjamin S. Meyers BComm,Timothy M. Chisamore MSc,Kristin Wright MD,Bishal Gyawali MD, PhD,Vinay Prasad MD, MPH,Richard Sullivan MD, PhD,Christopher M. Booth MD First published: 06 October 2021 https://doi.org/10.1002/cncr.33934
LOS TRATAMINTOS PALIATIVOS SON LA CENICIENTA DE LOS TRATAMIENTOS Las evidencias señalan que los pacientes con cáncer avanzado que utilizan quimioterapia no viven más, tienen peor calidad de vida y muertes más dolorosas e intervenidas que los enfermos en lo que se opta por tratamientos paliativos o de soporte y este aspecto esta muy infradimensionado en Espala en relación con la farmacoterapia oncológica. ---------------------------------------------------------- http://www.infocuidadospaliativos.com/ENLACES/monografia9_analisis_directorio.pdf
Esta evaluación sistemática de las aprobaciones de oncología por parte de la EMA en 2009-13 muestra que la mayoría de los medicamentos ingresaron al mercado sin evidencia de beneficio sobre la supervivencia o la calidad de vida. Después de un mínimo de 3,3 años después de la entrada al mercado, todavía no había evidencia concluyente de que estos medicamentos prolongaran o mejoraran la vida para la mayoría de las indicaciones de cáncer. Cuando hubo ganancias de supervivencia sobre las opciones de tratamiento existentes o el placebo, a menudo fueron marginales. Davis C, Naci H, Gurpinar E, Poplavska E, Pinto A, Aggarwal A. Availability of evidence of benefits on overall survival and quality of life of cancer drugs approved by European Medicines Agency: retrospective cohort study of drug approvals 2009-13. BMJ. 2017 Oct 4;359:j4530. doi: 10.1136/bmj.j4530. PMID: 28978555; PMCID: PMC5627352. https://www.bmj.com/content/bmj/359/bmj.j4530.full.pdf
El tratamiento del cáncer avanzado con antineoplásicos: escasa utilidad ------------------------------------ Las preguntas que surgen son
1- ¿Aumenta tratar con quimioterapia la supervivencia de los pacientes con cáncer avanzado?: NO
https://bmjopen.bmj.com/content/bmjopen/7/1/e014661.full.pdf
2- ¿Mejora la calidad de vida de los enfermos con cáncer avanzado el tratamiento con quimioterapia? : NO https://bmjopen.bmj.com/content/bmjopen/7/1/e014661.full.pdf
3- ¿Mueren mejor (con tratamiento paliativo, sin intervenciones agresivas, en el lugar deseado) los enfermos con cáncer avanzado con tratamiento quimioterápico?: NO ------------------------------------------------------ https://www.bmj.com/content/348/bmj.g1219 ------------------------------------------------------
En España, el cáncer es la segunda causa de muerte: 111.381 personas fallecieron por este conjunto de enfermedades en 2015. De ellas, unas 40.000 recibieron al menos 1 mes de quimioterapia en los últimos 6 meses de vida; y 28.000 la llevaron hasta el último mes. En España gastamos unos 2500 millones anuales en fármacos antineoplásicos con precios irracionales y mínima efectividad. La mitad de los enfermos morirán del cáncer diagnosticado y, de ellos, más del 40% recibirán terapias en los últimos 6 meses de vida que no contribuirán a incrementar la supervivencia pero que sí condicionarán una peor calidad de vida y muertes con sufrimiento evitable.
Es decir, nuestro sistema de salud, en nombre de un falso altruismo profesional y político, dedica todos los años unos 500 millones de euros a tratar a unos 40.000 ciudadanos (el 10% de todos los fallecidos anualmente por cualquier causa en España) con terapias que tienen un muy elevado riesgo de ser inútiles e inclementes.
http://amf-semfyc.com/web/article_ver.php?id=2000
El tratamiento del cáncer avanzado con antineoplásicos: inútil, inclemente y no informado (Por Abel Novoa)
por nmurcia | Mar 21, 2017 | Oncología, Terapéutica y fármacos | 7 Comentarios
 Pulsa aquí para descargar en PDF
Pulsa aquí para descargar en PDF

http://jme.bmj.com/content/34/7/540.long
Una de las características definitorias de la medicina moderna es que está cada vez más determinada por la llamada “regla del rescate”: la etapa final de la vida siempre puede ser intervenida mediante tecnologías y medicamentos. Por tanto, cuando un paciente está cerca de su muerte siempre se plantea, de una manera más o menos explícita, una decisión de limitación del esfuerzo terapéutico (LET). Lo ideal es que se delibere con el paciente de la manera más explícita posible. La inercia clínica es siempre la de tratar, intervenir, intentarlo; y cuando se decide no seguir, la limitación suele ser implícita. Las políticas que financian fármacos y tecnologías que se utilizan al final de la vida tienden a seguir la ley del rescate. El paciente, directamente afectado, normalmente, ni está ni se le espera.

http://www.nogracias.eu/2016/08/28/cuando-la-hospitalizacion-es-peor-que-la-muerte/
El problema es que la regla del rescate puede en muchas ocasiones acarrear a los pacientes situaciones que son consideradas por los propios enfermos peores que la muerte, como grados avanzados de dependencia, dolor o desconexión del medio. En los pacientes con cáncer avanzado la elevada frecuencia con la que se están utilizando terapias activas hasta bien cerca de la muerte está planteando importantes problemas éticos
El 50% de los pacientes oncológicos no se curan de su enfermedad aunque gracias a los avances terapéuticos (nuevas técnicas quirúrgicas, modernos tratamientos antineoplásicos y radioterapéuticos, mejora de los tratamientos de soporte ante complicaciones, etc) se alcanzan supervivencias de años en pacientes con enfermedad neoplásica avanzada.

https://link.springer.com/article/10.1007%2Fs00520-015-2733-6
La mayoría de los enfermos con cáncer avanzado reciben tratamiento con quimioterapia en los últimos meses de vida: hasta el 36% son tratados entre 1 y 3 meses con quimioterapia dentro de los últimos 6 meses, y un 25% en el último mes.

http://www.ine.es/prensa/edcm_2015.pdf
En España, el cáncer es la segunda causa de muerte: 111.381 personas fallecieron por este conjunto de enfermedades en 2015. De ellas, unas 40.000 recibieron al menos 1 mes de quimioterapia en los últimos 6 meses de vida; y 28.000 la llevaron hasta el último mes.
Las preguntas que surgen son
1- ¿Aumenta tratar con quimioterapia la supervivencia de los pacientes con cáncer avanzado?
2- ¿Mejora la calidad de vida de los enfermos con cáncer avanzado el tratamiento con quimioterapia?
3- ¿Mueren mejor (con tratamiento paliativo, sin intervenciones agresivas, en el lugar deseado) los enfermos con cáncer avanzado con tratamiento quimioterápico?
Bueno pues la respuesta a estas tres preguntas es negativa:
Las evidencias señalan que los pacientes con cáncer avanzado que utilizan quimioterapia no viven más, tienen peor calidad de vida y muertes más dolorosas e intervenidas que los enfermos en lo que se opta por tratamientos paliativos o de soporte.
Veamos los datos

http://bmjopen.bmj.com/content/bmjopen/7/1/e014661.full.pdf
¿Viven más tiempo los pacientes con cáncer avanzado tratados con quimioterapia que los que optan por tratamientos de soporte?
En marzo de 2017 se ha publicado la primera revisión sistemática que compara los resultados agregados. Las conclusiones no dejan lugar a dudas:
«Los resultados demostraron que los tratamientos activos contra el cáncer no mejoran la supervivencia global de los enfermos con una expectativa de vida de menos de 6 meses en comparación con los pacientes que optan por tratamientos de soporte»
¿Viven con más calidad los pacientes con cáncer avanzado tratados con quimioterapia que los que optan por tratamientos de soporte?
En las conclusiones del mismo trabajo citado se niega:
«El tratamiento activo con quimioterapia se asocia con peores indicadores de calidad de vida, por una incidencia significativamente mayor de fatiga, náuseas / vómitos, mucositis, neuropatía de grado III / IV, anemia, leucopenia, neutropenia y mialgias, que los enfermos que optan por terapias de soporte»

http://jamanetwork.com/journals/jamaoncology/fullarticle/2398177
A finales del año 2016 se había publicado otra revisión que corrobora estos datos:
«Aunque la quimioterapia paliativa se utiliza para mejorar la calidad de vida de los pacientes con cáncer en estadio final, su uso no la mejoró en pacientes con una situación funcional mala y la empeoró en los que la tenían buena. La calidad de vida en pacientes con cáncer en etapa terminal no mejora, y puede ser perjudicada, por el uso de quimioterapia cerca de la muerte, incluso en pacientes con buen estado funcional.»

http://www.bmj.com/content/348/bmj.g1219
¿Mueren mejor los pacientes con cáncer avanzado tratados con quimioterapia que los que optan por tratamientos de soporte?
Estar con tratamiento considerado activo hace que las decisiones con los enfermos en etapas finales de la vida no sean adecuadas. En un trabajo publicado en el BMJ que comparaba la toma de decisiones al final de la vida de dos grupos de enfermos con cáncer avanzado, uno con quimioterapia y otro con tratamiento de soporte concluía que, además de no existir diferencias en la supervivencia, en el grupo tratado con quimioterapia se incrementaba enormemente el riesgo de sufrir muertes dolorosas (13 veces menos probabilidades de tener cuidados paliativos en la última semana de vida), intervenidas o con medidas desproporcionadas (10 veces más probabilidades de sufrir una RCP avanzada, 5 veces más de ingresar en UCI, 7 veces más de ser alimentado por sonda) y en un lugar no deseado por el enfermo (6 veces más probabilidades de morir en la UCI, 3 veces más probabilidades de morir en el hospital, 10 veces menos probabilidades de morir en casa y 9 en el lugar preferido).
Es decir, la quimioterapia en pacientes con cáncer avanzado y un pronóstico de menos de 6 meses de vida no solo no ayuda a los enfermos sino que podría estar haciéndoles daño.
Por trasladar estos datos a cifras, en España hasta 40.000 personas fallecen cada año en situaciones que suponen un alto riesgo de sufrimiento evitable; el 10% de todos los fallecidos en España por cualquier causa. Parece un serio problema de salud pública.
Si además consideramos que los tratamientos quimioterápicos son extremadamente caros estamos hablando de que reducir la utilización de quimioterápicos en enfermos con cáncer avanzado y aumentar su acceso a tratamientos de soporte es una de las oportunidades de mejora con más impacto en términos de calidad, seguridad y eficiencia que pueden abordarse dentro del sistema de salud.
¿Por qué se toman tan mal las decisiones al final de la vida de los enfermos con cáncer avanzado?
Seguramente hay muchas causas:

https://jamanetwork.com/journals/jamaoncology/article-abstract/2585039
1- La mala ciencia: recientemente destacábamos las conclusiones de un editorial que hablaba de que la supervivencia global debería considerarse una variable subrogada mientras los requisitos de las agencias reguladoras para introducir nuevos antineoplásicos en el mercados siguieran siendo tan frágiles.

http://www.cancertherapyadvisor.com/general-oncology/cancer-clinical-trials-overstate-new-drug-survival-benefit/article/634236/2/
Hablamos de ensayos clínicos que sobrevaloran los beneficios en términos de supervivencia para los enfermos: por contar con pocos pacientes, mejorar variables subrogadas clínicamente no significativas y demostrar beneficios en poblaciones ideales muy distintas a los enfermos reales: ancianos (un 20% de los nuevos diagnósticos son en mayores de 80 años; el 46%, en mayores de 70), con situaciones funcionales deterioradas y/o con comorbilidades. Por tanto, es necesario mejorar la ciencia alrededor de los tratamientos para el cáncer

http://jamanetwork.com/journals/jamainternalmedicine/article-abstract/2596010
2- Sobrevaloración de la efectividad de los tratamientos por parte de los médicos: hace poco comentábamos un artículo del JAMA que revisaba la sobrevaloración que los médicos hacen de las intervenciones que realizan en general, y es muy probable que esto esté ocurriendo en oncología.

http://www.sciencedirect.com/science/article/pii/S0277953614007965
La socióloga Courtney Davis, razona en su texto » Drugs, cancer and end-of-life care: A case study of pharmaceuticalization?» como el incremento de las opciones terapéuticas (aunque sustentadas la mayoría en mala ciencia), las expectativas que generan nuevas vías de tratamiento (terapias génicas, tratamientos biológicos, inmuno-oncología, medicina de precisión..) y la presión social, alimentada por las sensacionalistas noticias de los medios de comunicación, para incorporar todas las posibles nuevas opciones cuanto antes, podrían estar también influyendo en los médicos, que tenderían a sobrevalorar la efectividad de las terapias y, de manera lógica, a sobreutilizarlas.

https://www.ncbi.nlm.nih.gov/pubmed/19012859
3- Confundir investigación con práctica asistencial: los oncólogos desean lo mejor para sus pacientes y también que avance la ciencia. La elevada prevalencia de la utilización de medicamentos fuera de ficha técnica, cercana al 30% en muchos estudios, estaría hablando del intento, por parte de los oncólogos, de generar conocimiento empírico desde la práctica clínica, a costa de la seguridad de los enfermos.

Elaboración propia a partir de https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5016075/
Recientemente se han realizado recomendaciones para la toma de decisiones que cruzan calidad de la evidencia sobre efectividad y seguridad, con el precio (ver Tabla arriba).

https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5016075/
La conclusión es que la utilización de medicamentos fuera de ficha técnica debería limitarse a aquellos con ensayos clínicos que hayan demostrado efectividad mediante ECAS aleatorizados en fase III. No deberían ni utilizarse ni ofrecerse, fuera de un contexto de ensayo clínico, fármacos avalados solo por estudios de casos o ensayos no aleatorizados, debido a la elevada incertidumbre sobre su efectividad y seguridad.

http://onlinelibrary.wiley.com/doi/10.3322/caac.21235/full
4- Cultura médica agresiva en el manejo del cáncer: hasta hace unas pocas décadas el cáncer era una enfermedad de jóvenes con los que siempre se intentaban medidas desesperadas. La cultura clínica contra el cáncer es la de la agresividad, explica también Davis. Sin embargo, hoy en día, debido a que vivimos más, el cáncer se ha convertido en una enfermedad de ancianos y enfermos crónicos con los que estas prácticas agresivas, trasladadas a estas poblaciones, podrían estar haciendo más daño que beneficio.

https://www.andrew.cmu.edu/user/gl20/GeorgeLoewenstein/Papers_files/pdf/identifiable-victim.pdf
La regla del rescate estaría actuando como un sesgo cognitivo.
Lo explicaba bien José María Abellán en 2010 (pag 23):
«Un profesional sanitario, en el ejercicio de su actividad clínica, trata con pacientes “identificables que se enfrentan a un peligro inminente”. Su reacción natural puede ser intentar salvarlos a toda costa, empleando todos los medios a su alcance. La cuestión clave es, no obstante, si una reacción instintiva, una emoción humana comprensible, y no un juicio desapasionado acerca de cuál es la mejor manera de asignar los recursos sanitarios, debe guiar el establecimiento de prioridades en el sistema sanitario.»
Y continua destacando los inevitables costes oportunidad que impone esta regla: bien individual sobre equidad; lo curativo sobre lo preventivo; los enfermos graves (aunque tengan pocas probabilidades de supervivencia) sobre los menos graves (aunque puedan beneficiarse en mayor medida):
«la preocupación por individuos identificables en peligro inminente implica necesariamente que habrá que prestar menos atención a los individuos anónimos que afrontan un peligro futuro. En otras palabras, de aceptar la Regla del Rescate estaríamos institucionalizando la preferencia por los programas curativos frente a los preventivos, y dentro de los primeros, la predilección por aquellos dirigidos a tratar a enfermos cuya patología ha entrado en una fase de extrema gravedad, entrañando un peligro de muerte inmediato.»
La regla del rescate es insolidaria y siempre inequitativa:
«La restricción presupuestaria excluye la adopción de cualquier Regla del Rescate que adquiera el rango de derecho humano de carácter inviolable, ya que nunca sería posible costear todos los “rescates” clínicamente posibles. La sociedad tiene derecho a rescates coste-efectivos, pero ir más allá choca ineludiblemente con el principio de escasez».
El argumento «todo para los pacientes más graves» -que hemos oído a algunos oncólogos- es un falso altruismo y, en este caso, además inclemente, es decir, simplemente, mala praxis con buena voluntad. No dañar no significa “no tener intención de dañar” ni tampoco “esperar no dañar”. Está claro que ningún médico desea dañar a sus pacientes. Pero el deseo o la intención no son suficientes.
El mandato del principio ético primun non nocere es el de ser tan consciente como sea posible de los daños potenciales que se puedan derivar de la intervención médica. Ósea, se ha de poner por delante de la probabilidad de éxito la de causar daño, sobre todo en pacientes con cáncer avanzado que obviamente se encuentran en una etapa final de la vida. El principio de no maleficencia está jerárquicamente por encima del de beneficencia y su respeto, por tanto, es moralmente más exigente.

El falso altruismo, aveces, es la cara oculta del narcisismo

https://www.ncbi.nlm.nih.gov/pubmed/21263086
5- Demanda de los enfermos: El proceso de información es especialmente importante en el caso de pacientes con cáncer avanzado en los que se plantea un tratamiento quimioterápico activo. En un documento de consenso de la Socieda Americana de Oncología (ASCO en sus siglas en inglés), se señala la importancia de la adecuada comunicación con el paciente:
“Aunque algunos pacientes y clínicos deseen considerar intervenciones con una probabilidad baja de éxito, esta decisión y sus consecuencias (incluyendo el alto riesgo de daño y/o el retraso en adoptar un enfoque paliativo) deben ser discutidas y reconocidas explícitamente”.
Es cierto que existen pacientes con cánceres avanzados que están dispuestos a aceptar considerables efectos tóxicos a cambio de pequeñas mejoras de la supervivencia.
Sin embargo, en general, los enfermos están muy mal informados sobre los beneficios reales de las terapias por las que en un momento dado optan:

http://www.nejm.org/doi/pdf/10.1056/NEJMoa1000678
– Entre 1/3 y 4/5 de los pacientes con cáncer avanzado de pulmón creían que la quimioterapia paliativa podía curarles

http://www.nejm.org/doi/full/10.1056/NEJMoa1204410#t=article
– El 75% de los enfermos pertenecientes a una cohorte de 1200 pacientes con cánceres avanzados colo-rectal y pulmón pensaban que el tratamiento era curativo.

https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3632496/
– Entre pacientes con cáncer avanzado que ya habían recibido quimioterapia, el 88% repetiría de nuevo la terapia. Pero cuando se les preguntaba qué supervivencia mínima debía garantizárseles para hacerlo, daban tiempos muy alejados de la realidad: 18 meses para cánceres distintos a colo-rectal y 36 meses para el cáncer colo-rectal. Es decir, con una información incompleta, los enfermos aceptan las alternativas más agresivas
Por mucho que algunos pacientes estén dispuestos a correr riesgos por obtener ciertos beneficios, lo mínimo es que los conozcan de manera cabal. En caso contrario, la decisión no va a poder considerarse óptima en ningún momento.
Con seguridad, las razones por las que la literatura señala que el proceso de comunicación es tan mejorable tienen que ver con la dificultad de dicha comunicación: en un contexto de alta emotividad y necesidad de esperanza por parte del paciente y sus familiares, los médicos tienden a intentar reducir la ansiedad no decepcionando esas esperanzas.

http://www.bmj.com/content/337/bmj.a752
En un estudio cualitativo sobre el proceso de información de los oncólogos cuando informaban sobre quimioterapia a los pacientes con cáncer avanzado, se concluía que la mayoría de las veces la información relacionada con la media de supervivencia se manejaba de manera vaga o no era discutida (24 de 37 casos). De 6 casos en los que se dieron datos numéricos, la mitad rechazó el tratamiento con quimioterapia.
Es decir, los oncólogos no explican bien los (ya exagerados, debido a la mala ciencia) beneficios de la quimioterapia en el cáncer avanzado. Si además trasmitieran las evidencias que demuestran que la quimioterapia no aumenta la supervivencia pero sí empeora la calidad de vida y el riesgo de muertes con sufrimiento evitable, es muy posible que la mayoría de los enfermos se decidiera por tratamientos de soporte.

http://www.bmj.com/content/355/bmj.i6027
No sorprende la opinión de la editora del BMJ:
“El entusiasmo injustificado por los tratamientos contra el cáncer tiene un costo enorme, financiero y personal (incluyendo muertes relacionadas con el tratamiento y reducción de la calidad de vida) y se relaciona con un mayor riesgo de morir en el hospital que en el hogar”
CONCLUSIONES:

1- En España gastamos unos 2500 millones anuales en fármacos antineoplásicos con precios irracionales y mínima efectividad. La mitad de los enfermos morirán del cáncer diagnosticado y, de ellos, más del 40% recibirán terapias en los últimos 6 meses de vida que no contribuirán a incrementar la supervivencia pero que sí condicionarán una peor calidad de vida y muertes con sufrimiento evitable.
Es decir, nuestro sistema de salud, en nombre de un falso altruismo profesional y político, dedica todos los años unos 500 millones de euros a tratar a unos 40.000 ciudadanos (el 10% de todos los fallecidos anualmente por cualquier causa en España) con terapias que tienen un muy elevado riesgo de ser inútiles e inclementes.

http://amf-semfyc.com/web/article_ver.php?id=2000
Las razones: mala ciencia, presiones comerciales, expectativas de pacientes y sociedad infundadas, intereses políticos y un entramado médico institucional, académico, científico y profesional que no están cumpliendo con su obligación de actuar con independencia, en beneficio de los enfermos, la equidad y la confianza otorgada por la sociedad en su juicio
Es una situación insostenible humana, profesional, social y económicamente

http://www.elconfidencial.com/alma-corazon-vida/2014-07-03/sedacion-paliativa-el-derecho-a-la-muerte-digna-que-solo-llega-al-50-de-los-espanoles_154887/
2- Este daño a los enfermos y desperdicio económico contrasta con la falta de fondos para mejorar el acceso de los enfermos a tratamientos de soporte y cuidados paliativos, mucho más beneficiosos para garantizar calidad de vida y una buena muerte de estos enfermos.

http://www.infocuidadospaliativos.com/ENLACES/monografia9_analisis_directorio.pdf
En un reciente documento de la Sociedad Española de Cuidados Paliativos (SECPAL) se hacía referencia a las deficiencias de nuestro sistema: pocos recursos, mal formados y mal dotados
– Actualmente en España se está atendiendo a la mitad de la población susceptible de recibir cuidados paliativos: alrededor de 51.800 personas atendidas al año frente a 105.268 que serían susceptibles de la atención para una población de 46,6 millones de habitantes
– En los últimos años, ha habido un incremento del número de profesionales de los recursos de cuidados paliativos, pero existe un alto porcentaje de estos profesionales que tienen una dedicación no completa (27%) y/o sin formación avanzada de más de 140 horas para médicos y en enfermeras (15% en médicos y 58,7% en enfermeras) y de más de 40 horas en psicólogos y trabajadores sociales (25,8% de los psicólogos y el 48,1% de los trabajadores sociales).
– La atención integral y multidisciplinar de las personas con enfermedad avanzada y/o al final de la vida en los recursos de cuidados paliativos todavía es insuficiente ya que solo el 25,3% de los recursos cuentan con psicólogos/as y trabajadores sociales que le dediquen al menos el 50% de su tiempo.
Es necesario informar a la ciudadanía para que presione a los decisores y que trasladen el gasto inclemente en medicamentos oncológicos con enfermos muy graves hacía la mejora de los programas asistenciales de cuidados paliativos y terapias de soporte.
Basta ya del falso altruismo profesional y político, siempre va a favor de los intereses del mercado, que hace daño e impide invertir en recursos realmente beneficiosos para los enfermos.

http://noessano.org/es/
3-Hay que cambiar un modelo de innovación enfermo que está permitiendo el establecimiento de precios absolutamente irracionales para los nuevos antineoplásicos. No es sano un modelo de innovación que conduce a que los sistemas de salud gasten millones en fármacos caros e inútiles mientras limita el acceso a fármacos efectivos y terapias de soporte con impacto real en la vida de las personas
4- Es necesario mejorar los procesos de toma de decisiones con los enfermos con cáncer avanzado:
– Mejorando la calidad de las evidencias. Sin buena ciencia todos perdemos: pacientes (con sufrimiento), profesionales (con frustración y desprestigio), sistemas de salud (con ineficiencia y coste de oportunidad)
– Equilibrando las expectativas sociales en relación con los tratamientos oncológicos: gran responsabilidad de los medios de comunicación
– Implementando los procesos de toma de decisiones compartidas, con mejor información para los enfermos y sus familias, que incluya las evidencias acerca de que los tratamientos de soporte son igual de efectivos en términos de supervivencia pero procuran mejor calidad de vida y muertes con menos sufrimiento.
Abel Novoa es presidente de NoGracias
MEDICINA DE PRECISIÓN lo que había servido para un cáncer raro, no era igual de válido para los cánceres más prevalentes u otras enfermedades
“La aparición de imatinib como terapia para pacientes con leucemia mieloide crónica fue recibida con gran entusiasmo. Pero lo que había servido para un cáncer raro, no era igual de válido para los cánceres más prevalentes u otras enfermedades, ya que pronto fue evidente que la mayoría de las patologías neoplásicas tienen alteraciones moleculares mucho más complejas y que la medicina de precisión puede servir como mucho para algunas pocas enfermedades. Lo sorprendente es que a pesar de estas evidencias se hacen cada vez más caros test genéticos para diagnosticar dianas moleculares, con el fin de que el sistema público pague, en este caso sí, “con precisión”, los carísimos fármacos que, con frecuencia, acaban teniendo menos beneficios que las terapias convencionales.
DESCONOCEMOS LA INCIDENCIA REAL DEL CÁNCER Y, POR TANTO, LA EFECTIVIDAD DE LOS TRATAMIENTOS PERO ---------------------------------
Llevamos más de un siglo midiendo mal la incidencia de cáncer. Hoy sabemos que el cáncer que observamos en las estadísticas está muy influido por la forma como lo diagnosticamos. Los nuevos sistemas de imagen y métodos de diagnóstico (sistemáticos o puntuales) nos permiten detectar el cáncer en una fase temprana de la enfermedad e incluso revelar algunos cánceres que de otra manera nunca se habrían objetivado. Este fenómeno se conoce como «sobrediagnóstico» --------------------------------------------------- Welch HG, Kramer BS, Black WC. Epidemiologic Signatures in Cancer. N Engl J Med. 2019 Oct 3;381(14):1378-1386. doi: 10.1056/NEJMsr1905447. PMID: 31577882.
Pese a eso, El Director del IARC (Centro Internacional de Investigaciones sobre el Cáncer), doctor Christopher Wild, quien recuerda que "las políticas de prevención y detección temprana deben implementarse con urgencia para complementar los tratamientos con el fin de controlar esta enfermedad devastadora en todo el mundo".
EJEMPLO GLOBAL DE LA ENFERMEDAD DE ALZHEIMER
ALZHEIMER
Subtopic
Sobrediagnóstico en base hacer diagnóstico precoz y favorecer el miedo al Alzheimer. Desde ahí, par paso a un posible sobretratamiento ------------------------------ https://lowninstitute.org/fear-of-dementia-could-lead-to-overtreatment/
Frente a los obstáculos de un nuevo fármaco contra el Alzheimer, Biogen lanza una polémica campaña ---------------------------------------------------- https://khn.org/news/article/new-alzheimers-drug-aduhelm-biogen-launches-controversial-marketing-campaign/
CUESTIONARIO DE BIOGEN PARA ATRAER CLIENTES A SUS MEDICAMENTOS PARA EL ALZHEIMER ------------------------------------ https://www.itstimeweknow.com/en_us/home/understanding-mci-symptoms.html
Incluso si una persona responde "nunca" a las seis preguntas que recoge el cuestionario, la web pide a los encuestados que hablen con su médico sobre la detección cognitiva y sugiere a los usuarios que ingresen su código postal y busquen un especialista cercano. Esto llevó a un nuevo aluvión de críticas por parte de los expertos quienes consideran la estrategia como "una maniobra depredadora para promover el tratamiento".
toma el Cuestionario sobre los síntomas
El cuestionario Conozca los síntomas hace algunas preguntas sobre los cambios que puede estar experimentando, incluidas las cosas que ocurren con más frecuencia o que no son típicas para usted. Sus respuestas pueden ayudarlo a prepararse para una conversación con su médico. Trate de responder a estas preguntas de la manera más abierta y honesta posible. Solo toma unos minutos. Luego, comparta los resultados con su médico en su próxima cita. Asegúrese de ingresar su nombre y dirección de correo electrónico al final del cuestionario para recibir sus respuestas.
¿Con qué frecuencia te afecta a ti o a alguien que te importa lo siguiente?*
Olvidar cosas, incluidas citas importantes o eventos sociales.

NUNCA
CASI NUNCA (UNA VEZ AL MES)
CON MUCHA FRECUENCIA (UNA VEZ A LA SEMANA)
A MENUDO (VARIAS VECES A LA SEMANA)
Pregunta 1 de 6
Siguiente >
*
Este cuestionario no está diseñado para usarse en el diagnóstico de enfermedades u otras condiciones, o en la cura, mitigación, tratamiento o prevención de enfermedades. Las respuestas a este cuestionario pueden ayudarlo a identificar algunos síntomas que está experimentando para que pueda hablar con su médico. Recuerde hablar con su médico acerca de cualquier inquietud que tenga sobre su salud cognitiva y pregúntele si la evaluación cognitiva es adecuada para usted.
SOBRETRATAMIENTO EN BASE A HIPÓTESIS ETIOLÓGICAS Y TRATAMIENTOS CONSECUENTES
HIPÓTESIS AMILOIDE (FALLIDA) -------------------------------------------- En 1906, cuando el neuropatólogo alemán Dr. Alois Alzheimer examinó el cerebro de una mujer de 51 años que había muerto de lo que él llamó demencia presenil, identificó placas pegajosas entre las neuronas y marañas de proteínas filamentosas dentro de ellas. Las placas en particular, y los ovillos en segundo lugar, han sido las características definitorias de la enfermedad desde entonces. Los gigantes biofarmacéuticos Pfizer, Eli Lilly, Merck y Biogen, la ahora desaparecida Elan (que adquirió Athena en 1996) y cientos de investigadores académicos crearon una vacuna, un anticuerpo o una molécula pequeña para prevenir la formación de placas de amiloide, para eliminar (pre-placa) amiloide, o para destruir las placas. A pesar del éxito en millones de ratones, "nada de eso funcionó en los pacientes". -----------------------------------------------
Aduhelm-Aducanumab (un anticuerpo dirigido contra el amiloide) ha fracasado en su intento de abordar el Alzheimer: ----------------------------------- Biogen decidió detener dos ensayos en marcha conocidos como Engage y Emerge el regulador estadounidense dio luz verde al medicamento en contra de la opinión de sus propios expertos y, lo que es más sorprendente, sin evidencias sólidas de que el fármaco aporte un beneficio clínico a los pacientes.
EL PAPEL COMPARSA DE LA INDUSTRIA QUE LES FINANCIA DE LAS ASOCIACIONES DE ENFERMOS DE ALZHEIMER ------------------------------------------------que acusa de inequidad racial y de género, por no financiar este producto, a la administración (pese a que su participación en los ensayos clínicos está claramente infrarrepresentada). Ocho de cada diez asociaciones de pacientes recibe dinero de la industria. Un estudio refleja que el 83% de las 104 asociaciones de EEUU analizadas reciben contribuciones de farmacéuticas ---------------------------------------------------- Rose SL, Highland J, Karafa MT, Joffe S. Patient Advocacy Organizations, Industry Funding, and Conflicts of Interest. JAMA Intern Med. 2017;177(3):344–350. doi:10.1001/jamainternmed.2016.8443 https://jamanetwork.com/journals/jamainternalmedicine/article-abstract/2598094
LOS MEDIOS ---------------------------- Muchas organizaciones de noticias han hecho un muy buen trabajo destacando los problemas. Sin embargo, todavía se ven historias como estas:
Aducanumab ofrece a los pacientes de Alzheimer una nueva oportunidad de vida
Un fármaco revolucionario, Aducanumab
Nuevo fármaco revolucionario para la demencia
Nuevo fármaco para el Alzheimer da alguna esperanza de cura eventual Cabe señalar que, en los últimos cuatro años, The Washington Post ha organizado varios eventos en línea "Chasing Cancer", con el apoyo de al menos otras cinco compañías farmacéuticas activas en el mercado de medicamentos contra el cáncer: Amgen, AstraZeneca, Bayer, Genentech, Takeda, y Tésaro.
LA SECTA AMILOIDE -------------------------------------------------- El veterano Dr. Raymond Tesi, ejecutivo de biotecnología, dirigiéndose a los jóvenes académicos dijo: “es difícil entrar en un campo con tantas voces fuertes que apoyan un solo objetivo. El alzhéimer tiene egos, superestrellas y grandes personalidades que no se parecen a nada que haya visto en otros lugares”.
Tesi estaba lo suficientemente convencido por la explicación alternativa neuroinflamatoria en la enfermedad de Alzheimer que se comprometió a fundar una empresa para desarrollar un tratamiento basado en ella. Comenzando hace casi una década, dijo: “Hablé con todos: Lilly y Novartis, capitalistas de riesgo, argumentando que la neuroinflamación era la patología central de la enfermedad de Alzheimer. No podíamos pasar de la puerta principal. Si no estabas convencido de la hipótesis amiloide, apenas podías concertar una reunión”.
Lo llamó un ejemplo del “pensamiento colectivo" aplicado a la biofarmacia. Todas las empresas acuden a líderes de opinión clave en el mundo académico y les preguntan: '¿Qué debemos hacer?'”. Dado que la hipótesis amiloide estaba totalmente anclada en tales líderes, desde Harvard hasta la Universidad del Sur de California, la respuesta siempre era la misma: eliminar el amiloide es la clave para tratar el Alzheimer.
LAS HIPÓTESIS ALTERNATIVAS MENDIGABAN INUTULMENTE FINANCIACIÓN ----------------------------------- La Asociación de Alzheimer (potente organizacion de pacientes financiada por la industria) otorga sus Becas Zenith a científicos "a la vanguardia" de la investigación, reconociendo que sus estudios "pueden no ajustarse a la sabiduría científica convencional actual o pueden desafiar la ortodoxia predominante".
Itzhaki pensó que eso describía su trabajo a la perfección, por lo que en 2004 solicitó financiación para un estudio sobre el papel del virus del herpes simple en el Alzheimer. La experiencia fue la de un impala pidiendo apoyo a una manada de leones.
Una de las razones por las que el Alzheimer sigue siendo incurable e intratable es que el campo amiloide "dominó el campo". Sus seguidores fueron influyentes “hasta el punto de persuadir al Instituto Nacional de Trastornos Neurológicos y Accidentes Cerebrovasculares [parte de los Institutos Nacionales de Salud] de que era una pérdida de dinero financiar cualquier subvención relacionada con el Alzheimer que no se centrara en la amiloide. ”
Sin duda, los NIH financiaron algunas investigaciones sobre el Alzheimer que no se centraron en el amiloide. En un mar de subvenciones centradas en amiloide, hay pequeñas islas de investigación sobre estrés oxidativo, neuroinflamación y, especialmente, una proteína llamada tau. LAS HIPÓTESIS ALTERNATIVAS FUERON CONTINUAMENTE RECHAZADAS Pero muchos de los científicos con ideas alternativas “se convirtieron en animales atropellados en la carretera a ninguna parte”, dijo Perry, sus carreras se estancaron o algo peor. A Perry le fue mejor, llegando a convertirse en decano de la Facultad de Ciencias de UT San Antonio, pero vio muchas de sus propuestas de subvención NIH rechazadas por las secciones de estudio de NIH. Un amigo en uno “me dijo que mi subvención NIH fue cancelada debido a mi postura anti-amiloide”, dijo Perry. “El saqueador se me acercó en una reunión unas semanas más tarde y me preguntó por qué escribía artículos que cuestionaban el amiloide”. Durante décadas, los creyentes en la hipótesis dominante suprimieron la investigación sobre ideas alternativas: influyeron en qué estudios se publicaron en las principales revistas, qué científicos recibieron financiación, quiénes obtuvieron la titularidad, y quién obtuvo espacios para hablar en conferencias científicas que mejoraron la reputación.
`No se ha podido avanzar en el abordaje farmacológico (Los cuatro medicamentos aprobados no tienen ningún efecto sobre la enfermedad, solo brindan un impulso temporal de la memoria).
El orgullo y la defensa de la propia carrera profesional de los ejecutivos de las empresas
Más difícil de entender es por qué las compañías farmacéuticas adoptaron el dogma incluso después de los repetidos fracasos de los medicamentos experimentales basados en él, lo que les ha costado miles de millones de dólares. Un científico farmacéutico de larga trayectoria que se unió recientemente a una startup de biotecnología ofreció una explicación: si los ejecutivos de la compañía dan luz verde al desarrollo de un fármaco amiloide y falla, no perderán sus trabajos porque "los tipos más inteligentes de la sala, es decir, la academia, dijeron que esto era el camino a seguir”, dijo. “Pero si dio luz verde a un tipo diferente de terapia para el Alzheimer y fracasó, buena suerte con su carrera”.
El orgullo y la defensa de la propia carrera profesional de los investigadores
No es difícil entender por qué cientos de académicos se alinearon detrás del modelo amiloide a lo largo de los años, dijo Fitzpatrick. “Una vez que un campo se compromete con una hipótesis en particular, los recursos de investigación (financiamiento, modelos experimentales y capacitación) se alinean”, escribió, en un análisis de 2018. Eso trae a los partidarios de la idea dominante elogios, premios, acuerdos de consultoría lucrativos y nombramientos académicos bien pagados. Admitir la duda, y mucho menos el error, no solo sería un golpe para el ego, sino también una amenaza para el sustento.
Los académicos que participaron en ensayos clínicos de medicamentos basados en amiloide recibieron cada falla con "alguna excusa poco convincente", dijo Jack de la Torre de la Universidad de Texas, Austin, quien estudia la idea de que la reducción del flujo sanguíneo dentro del cerebro es un contribuyente clave. al alzhéimer. "De esta manera, el dinero de las grandes farmacéuticas, afortunadamente, no se agotará".
EL ORGULLO CIENTÍFICO Y PROFESIONAL impidió corregir el rumbo que llevaba la hipótesis amiloidea. La renuencia a "admitir que tal vez nos equivocamos", como dijo Fitzpatrick de la Fundación McDonnell, dificultó a los investigadores que, conscientes de esas señales de alerta, querían explorar formas de comprender, prevenir y tratar el Alzheimer que no giraban en torno a alrededor de amiloide.
HIPÓTESIS COLINÉRGICA FALLIDA ------------------------------------ Los actuales medicamentos basados en la hipótesis hipocolinérgica se han demostrado inútiles para mejorar los síntomas o evitar el deterioro. Sin embargo, España, el país que más los utiliza del mundo, sigue gastando cada año más de 250 millones de euros en ellos. En Francia no son costeados por el sistema sanitario desde 2018 para que, como justificó la agencia de evaluación de tecnologías francesa, “los pacientes y su entorno desamparado no dependan de una medicación ilusoria”.
En 2018, no sólo no hay cura , ni siquiera existe un tratamiento para frenar la enfermedad. Reviews2 January 2018 ------------------------------------Los actuales medicamentos basados en la hipótesis hipocolinérgica se han demostrado inútiles para mejorar los síntomas o evitar el deterioro. Sin embargo, España, el país que más los utiliza del mundo, sigue gastando cada año más de 250 millones de euros en ellos. En Francia no son costeados por el sistema sanitario desde 2018 para que, como justificó la agencia de evaluación de tecnologías francesa, “los pacientes y su entorno desamparado no dependan de una medicación ilusoria”. ------------------------------------ https://www.acpjournals.org/doi/10.7326/M17-1529?doi=10.7326%2FM17-1529
Alzheimer Francia dejó de financiar los medicamentos inhibidores de la acetilcolinesterasa para el Alzheimer en 2018 por su inutilidad
Los actuales medicamentos basados en la hipótesis hipocolinérgica se han demostrado inútiles para mejorar los síntomas o evitar el deterioro.
Sin embargo, España, el país que más los utiliza del mundo, sigue gastando cada año más de 250 millones de euros en ellos.
En Francia no son costeados por el sistema sanitario desde 2018 para que, como justificó la agencia de evaluación de tecnologías francesa, “los pacientes y su entorno desamparado no dependan de una medicación ilusoria”.
Al reconocer que una persona completa está presente, incluso durante las etapas finales de la enfermedad, quedan más claras las persistentes capas de violencia estructural incorporadas en la actual y deficiente producción de atención social y sanitaria que priman la segregación sobre la convivencia, la tecnología sobre el cuidado, la cantidad de vida sobre el confort y la dignidad en la muerte.
OTRAS HIPÓTESIS ALTERNATIVAS ----------------------------- Las ideas alternativas a la hipótesis amiloide iban desde microbios infecciosos e inflamación como causas hasta el flujo sanguíneo y la restauración de sinapsis como tratamientos. Hoy en día, las terapias basadas en todas esas ideas, y más, se están probando en personas, evidencia de su promesa.
La sustancia amiloide es considerada por estas hipótesis alternativas como una consecuencia y no como una causa de la degeneración de las sinapsis nerviosas ------------------------------------ https://my.matterport.com/show/?m=vLYoS66CWpk
“Había tantas pistas”, dijo el neurocientífico Nikolaos Robakis de la Escuela de Medicina Icahn en Mount Sinai, quien también descubrió una mutación para el Alzheimer de inicio temprano. “De alguna manera el campo creía en todos los estudios que lo respaldaban, pero no en los que planteaban dudas, que eran muy fuertes. Se ignoraron las muchas debilidades de la teoría”.
Al igual que otros escépticos, Itzhaki no descartó la idea de que el amiloide tiene un papel en el Alzheimer; ella estaba cuestionando si era la causa y, por lo tanto, un buen objetivo farmacológico. Ella lo vio como una consecuencia de la verdadera causa: convertir el amiloide en las lápidas de las neuronas cerebrales asesinadas por otra cosa y no por sus asesinos. En ese caso, apuntar al amiloide no reviviría más las neuronas muertas de lo que la remoción de lápidas resucitaría cuerpos en un cementerio.
Los científicos que plantearon dudas sobre el modelo amiloide sospecharon por qué. Los depósitos de amiloide, pensaron, son una respuesta a la verdadera causa de la enfermedad de Alzheimer y, por lo tanto, un marcador de la enfermedad: nuevamente, las lápidas de las neuronas y las sinapsis, no los asesinos.
¿La evidencia? Por un lado, aunque los cerebros de los pacientes ancianos con Alzheimer tenían placas de amiloide, también las tenían los cerebros de personas de la misma edad que murieron sin signos de demencia, según descubrió un patólogo en 1991. ¿Por qué el amiloide no les robó la memoria? Por otro lado, los ratones diseñados con genes humanos para el Alzheimer temprano desarrollaron tanto placas amiloides como demencia, pero no hubo pruebas de que la forma mucho más común de Alzheimer de inicio tardío funcionara de la misma manera. Y sí, las placas de amiloide destruyen las sinapsis (la base de la memoria y todas las demás funciones cerebrales) en el cerebro de los ratones, pero no existe una correlación entre el grado de deterioro cognitivo en los humanos y la carga de amiloide en el hipocampo que forma la memoria o en el pensamiento superior. corteza frontal.
También se estudia la idea de que la reducción del flujo sanguíneo dentro del cerebro es un contribuyente clave. al alzhéimer.
HIPÓTESIS INFECCIOSA Y NEUROINFLAMATORIA ------------------------------------
Ruth Itzhaki, neurobióloga molecular de la Universidad de Manchester en Inglaterra, en 1991, descubrió patógenos, el virus del herpes simple tipo 1, en los cerebros de personas mayores que habían muerto con Alzheimer y portaban el gen más común de la enfermedad. Fue la primera indicación de que los agentes infecciosos podrían desempeñar un papel en el Alzheimer, lo que plantea la posibilidad de que eliminarlos (y la respuesta inmunitaria resultante, incluida la inflamación) podría detenerlo o incluso revertirlo.
Nuevos fármacos
BRIOSTATINA ------------------------------------ Alkon renunció a los NIH para dirigir un instituto neurológico centrado en la cura fundado por la familia Rockefeller, que estudia un compuesto extraño llamado briostatina-1 (hecho por musgos marinos, de todas las cosas) y su notable capacidad para aumentar las moléculas que estimulan la sinapsis. Con la esperanza de convertir la briostatina en un fármaco para el Alzheimer, Alkon cofundó Neurotrope BioScience en 2012 y pronto trató de interesar a una compañía farmacéutica líder en colaborar para desarrollar la briostatina más rápido de lo que podría hacerlo una pequeña empresa emergente por sí sola.
XPro1595. ----------------------- INmune lanzó un ensayo clínico de Fase 1 este mes de su agente antiinflamatorio XPro1595. Es muy posible que fracase, pero INmune se dirige a personas con alzhéimer de leve a moderado, a quienes prácticamente todas las grandes empresas biofarmacéuticas se han dado por vencidas. Si un antiinflamatorio ayuda a tales pacientes, eso podría haberse descubierto mucho antes de que millones de mentes quedaran devastadas. “Probablemente perdimos cinco años”, dijo Tesi, director ejecutivo de la empresa.
VIDEOCONFERENCIAS " Cómo buscar información médica en el mundo real de 2022 (no en el de la MBE)" COLEGIO DE MÉDICOS DE TOLEDO Dr. Benjamín Pérez Franco
Las instituciones científicas y profesionales. Los profesionales. Los expertos. La ciencia. El método científico. La MBE. La búsqueda de información...
No existe la evidencia sino la-s pruebas
La medicina no es una ciencia porque no es falsable aunque lo sean algunos de sus aspectos, No lo son los elementos cualitativos.
Para orientar las decisiones no basta con las ciencias sino que se precisa la inclusión de lo cualitativo, lo valorativo y lo filosófico
http://www.nogracias.org/wp-content/uploads/2021/11/1-s2.0-S0213911121001783-main.pdf
Cómo citar este artículo: Sánchez Sánchez RJ. Plataforma NoGracias: de grupo de interés a grupo de presión. Gac Sanit. 2021. https://doi.org/10.1016/j.gaceta.2021.10.001
La actividad de la Plataforma comenzó hace ya más de una década y en este tiempo ha dado todas las batallas de época. Estuvo con la medicina basada en la evidencia en tanto en cuanto modo científico de practicar la medicina, pero en contra de su conversión en instrumento de dominación que transformó la práctica en la aplicación ciega e impersonal de protocolos, que no estaban basados en los resultados de una investigación clínica orientada a las personas sino a los productos, cocinada masivamente por las industrias y amplificada por sociedades científicas, instituciones públicas y medios de comunicación convenientemente influenciados mediante pago.
En los anos ˜ 1990 yposteriores esta deriva quedó inscrita en una suerte de revolución conductista aplicada a la medicina basada en la evidencia, que como ejemplo pretendió renovar la comprensión del riesgo cardiovascular con base en factores de riesgo mediante un análisis estadístico masivo (big data) y un pobre sustento teórico, de lo que resultaron innumerables intervenciones innecesarias sobre sujetos sanos, en un intento de ampliar la diana terapéutica a una jugosa población «virgen». En los comienzos del siglo xxi sucedió algo parecido con el delicado tema de las vacunas, campo en que se desplegaron sin reparo numerosas estrategias de mercadotecnia (marketing) hasta el momento reservadas únicamente al ámbito comercial.
Hemos sido testigos de la convergencia hacia el ensayo clínico2 como método de referencia y se ha trabajado en la obligación de registro, en datos abiertos y en el sesgo de publicación. La medicina basada en la evidencia, en ninguno de los casos, ha estado desprovista de intereses y valores.
Se han denunciado los excesos de la medicina y se han estudiado mecanismos, procesos y casos particulares en la aprobación de medicamentos y tecnologías.
Se ha participado en iniciativas y encajes nacionales e internacionales buscando coaliciones y sinergias
Todo esto y más se ha llevado a cabo venciendo grandes resistencias, con mucho trabajo y esfuerzo de todas las personas integrantes, pocos recursos y una acción potenciada por el atractivo carismático de sus fundadores/valedores (Joan-RamonLaporte, Juan Gérvas, Carlos Ponte y Abel Novoa), y por la presidencia de los dos últimos.
En las últimas décadas hemos sido testigos de una serie de cambios que no podemos obviar. El papel del Estado ha sufrido una serie de transformaciones3.
- En primer lugar, los asuntos a regular se han multiplicado y se han hecho más complejos, por lo que las Administraciones demandan a grupos ajenos a ellas información a cambio de capacidad de influencia sobre las políticas públicas.
- En segundo lugar, la función esencial del Estado ha pasado de la provisión a la regulación. En el sistema sanitario rige un fallo de mercado, por lo que los proveedores privados que prometían eficiencia y libre elección no han traído a los sistemas más que fragmentación, precariedad laboral, medicina de cara a la galería y reproducción de las desigualdades sociales en el ámbito del sistema sanitario, invirtiendo la vocación de este Tal escenario ha multiplicado las oportunidades de influencia para las industrias.
- En tercer lugar, la autoridad y la iniciativa del Estado se han desdibujado en una suerte de gobernanza híbrida; una red de políticas donde distintos grupos, también privados, pueden ejercer su poder de influencia y poder en el proceso. En Espana, ˜ y también en Europa, persiste (afortunadamente) cierto resquemor del Estado hacia los grupos empresariales, pues se conoce perfectamente que defienden intereses particulares (si dicen lo contrario es argumentario de consultora y los confirma como lobbies) y porque conocen sus métodos, gran parte de ellos cuestionables. También es sabido que el acceso al Estado es desigual debido a que los grupos que representan los intereses generales de la ciudadanía no siempre están articulados y con frecuencia no cuentan con los recursos, el conocimiento o la capacidad para influir sobre los poderes públicos, y les ha sido negada hasta la primera condición de su existencia pública (política): la legitimación.
- En cuarto lugar, el Estado vive una suerte de vaciamiento en favor del subnivel (descentralización) y lo supraestatal. Nuestro caso es un paradigma (Unión Europea). Todas estas cuestiones son la clave del acceso desigual, la influencia desigual y las políticas desiguales que enmarcan la adopción de decisiones en favor de los intereses de las empresas, atentando contra los principios de la racionalidad y la ciencia, para desgracia de los sistemas públicos de salud, los/las pacientes y los/las ciudadanos/as.
Tenemos dos tareas fundamentales:
- en primer lugar, transitar desde la condición de grupo de interés (expresión de reivindicaciones y pretensiones) al de presión (acciones sobre el poder político e institucional mediante canales de comunicación establecidos y planes concretos de actuación);
- en segundo lugar, y en relación con lo anterior, seguir empujando y ser capaces de multiplicar esfuerzos en las coaliciones de organizaciones.
Mientras tanto, tenemos tarea. Los fundamentos de la teoría clásica de la influencia están claros gracias al trabajo que hemos realizado todos estos anos. ˜
- Se trataría de darles un anclaje a la realidad y de caracterizar con ejemplos concretos (que hay cientos) todas estas proposiciones teóricas.
- Se trata de señalar ˜ todos esos campos donde no hay regulación alguna y los otros tantos donde la poca que hay no se cumple ni se hace cumplir. Inscribir la actividad de la Plataforma en los movimientos sociales y la acción colectiva, y en la teoría de grupos.
- Ampliar los enfoques y los paradigmas explicativos, e incorporar el género y el medio ambiente.
- Somos fuertes en el grasstop lobbying (calidad de las acciones, capacidad de acción, prestigio científico y social, credibilidad ante los legisladores) y tenemos que mejorar en el grassroot lobbying (movilización de la opinión pública), porque
- nuestro objeto de estudio es contraintuitivo,
- porque el discurso de nuestros antagonistas es hegemónico y
- porque controlan gran parte de los medios de comunicación.
No tenemos dudas de que el sistema está diseñado ˜ y engrasado para excluir nuestras demandas. No obstante, somos expertos en navegar en la dificultad y en nadar a la contra. La causa merece la pena.
Hay muchas anomalías en los resultados esperables de la MBE (cascadas de la tecnología, etc.) que hacen ver la necesidad de un cambio de paradigma o vuelta a sus orígenes.
Los sanitarios con su MBE solo podemos afectar al 10% de los resultados en salud.
Algunos sanitaros vemos la crisis de la MBE pero no la sociedad que cree mucho en las directrices sanitarias
Una MBE que acepta el ECA como la base para la construcción de las síntesis que dan falsa seguridad...
La racionalidad es mucho más amplia que las matemáticas. Hay que desarrollar la capacidad de los profesionales para saber sacar consecuencias de a su propia experiencia individual o colectiva.
La MBE debe tomar una perspectiva metacientífica y estudiarse a sí mismas en cuento a sus resultados positivos y negativos.
RECOMENDACIONES SOBRE FUENTES PARA BÚSQUEDA DE INFORMACIÓN MÉDICA FIABLE Y RELEVANTE --------------------------------------
• Fuentes de confianza personal ---------------------------------------
• Fuentes recomendadas por las fuentes anteriores
----------------------------------------
•Fuentes utilizadas por compañeros en los que confiamos
----------------------------------------
• Referencias cruzadas en los resultados de búsqueda de las fuentes anteriores
-----------------------------------------
• Nuevas fuentes exprofeso para cada nueva búsqueda pro triangulando con las fuentes anteriores
-------------------------------------
• Lectura crítica tradicional ------------------------------------------• Google esconde las noticias de sobrediagnóstico y sobretratamiento y, en general, las que no siguen la cultura médica dominante ------------------------------------------• Pub Med no tiene ninguna posibilidad de encontrar información filtrada por otro criterio que no sea la estadística.
CONCLUSIONES Para lograr acceder a una información verdaderamente fiable en salud, es preciso desarrollar y alcanzar las siguientes competencias
Adquirir la información de un modo incremental e iterativo (porque el puzzle de los problemas clínicos que requieren información nunca se completa ya que la clínica nunca termina)
«Iterative & incremental development, horizontal vs vertical» by Henrik Kniberg Desarrollo iterativo e incremental
Desarrollo incremental e iterativo
«Iterative development» by Jeff Patton (oil and bits) Desarrollo iterativo
Incremental development» by Jeff Patton (oil and bits) Desarrollo incremental
Adquirir la información de un modo relajado (porque el puzzle de los problemas clínicos que requieren información nunca se completa y el esfuerzo de conseguirla debe gestionarse)
Conocer y consultar directorios de información médica fiable
Maleta de viaje
Mantener siempre un escepticismo saludable para desenmascar las apariencias y actuar en consecuencia mediante la triangulación de la información
TRIANGULACIÓN para desenmascarar las apariencias
Elegir información que tenga credibilidad, transferibilidad, dependencia y confirmabilidad
Triangular actores implicados, tanto investigadores como investigados
Triangular tiempos
Triangular métodos
Mantener siempre una actitud favorable a la innovación y al cambio y mejora profesionales
Mantener y mostrar una actitud ética hacia los pacientes
Acompañar a la valoración de la efectividad, también la de la seguridad y la de coste oportunidad en el análisis de los fenómenos clínicos
Desarrollar y ejercitar una comunicación transparente, verdadera y honesta con los pacientes
Desarrollo creciente e iterativo de la información (el primer esquema y contenidos de estas 3 conferencias sobre búsqueda de información)
Predomina el manejo sesgado hacia el promedio grupal de la epidemiología del riesgo de no ser eternamente jóvenes y sanos
Comprender la probabilidad
https://www.testingwisely.com/
Estamos comprometidos a mejorar la comprensión de los médicos y el pedido de pruebas de diagnóstico para que la atención al paciente sea más segura.
Aunque aparentemente simple, la ciencia de la interpretación de pruebas es compleja y generalmente no se enseña bien.
Compartimos herramientas interactivas que incluyen un video para aprender sobre las pruebas, calculadoras con datos de pruebas reales y un "patio de juegos" para experimentar con variables de prueba.
Estas herramientas explican los términos que se utilizan a menudo para las pruebas, como la probabilidad previa a la prueba, la sensibilidad, la especificidad, la actualización bayesiana y los valores predictivos.
VÍDEOS DE ENSEÑANZA
”Explicaciones simples y fáciles de entender.”
-Estudiante de medicina
“El video ilustró claramente la importancia del valor predictivo”.
-Estudiante de medicina
“El material fue presentado de una manera fácil de entender .”
-Estudiante de medicina
HERRAMIENTAS EDUCATIVAS

Calculadora de prueba médica
Comprender qué tan bien funcionan las diferentes pruebas médicas de uso común en diferentes situaciones.

Patio de pruebas médicas
Comprenda cómo interactúan las variables de prueba: introduzca sus propios números para la probabilidad, la sensibilidad y la especificidad previas a la prueba.

Vídeo didáctico
Un video de 5 minutos diseñado para proporcionar una descripción general simple de las pruebas de diagnóstico, que describe errores comunes y conceptos erróneos.

Mapas de decisión
Ejemplos de cómo incorporar pruebas comunes en la toma de decisiones médicas.
https://www.washingtonpost.com/news/posteverything/wp/2018/10/05/feature/doctors-are-surprisingly-bad-at-reading-lab-results-its-putting-us-all-at-risk/
Lo que las pruebas no muestran
Los médicos son sorprendentemente malos para leer los resultados de laboratorio. Nos está poniendo a todos en peligro.
por daniel morgan
5 DE OCTUBRE DE 2018
Tl hombre tenía 66 años cuando llegó al hospital con una grave infección en la piel. Tenía fiebre y presión arterial baja, además de dolor de cabeza. Sus médicos le hicieron un escáner cerebral solo para estar seguro. Encontraron un bulto muy pequeño en una de sus arterias craneales, que probablemente no tenía nada que ver con el dolor de cabeza o la infección. Sin embargo, los médicos ordenaron un angiograma para obtener imágenes de los vasos sanguíneos del cerebro. Esta prueba, en la que los médicos insertan un tubo de plástico en las arterias de un paciente e inyectan un medio de contraste, no encontró evidencia de ningún problema en los vasos sanguíneos. Pero la inyección de tinte causó múltiples accidentes cerebrovasculares, lo que provocó problemas permanentes con el habla y la memoria del hombre.
Perspectiva • Perspectiva

Daniel Morgan es profesor asociado de epidemiología, salud pública y enfermedades infecciosas en la Facultad de Medicina de la Universidad de Maryland y jefe de epidemiología hospitalaria en el Centro Médico VA de Baltimore.
Ilustración de Daniel Fishel para The Washington Post
Ese caso, relatado en JAMA Internal Medicine hace tres años , no sorprende. Como médico en un gran hospital urbano, sé cuánto depende la medicina moderna de las pruebas y los escáneres. Reviso unos 10 casos por día y ordeno e interpreto más de 150 pruebas para pacientes. Cada año, los médicos de este país ordenan más de 4 mil millones de pruebas. Se han vuelto más sofisticados y fáciles de ejecutar a medida que avanza la tecnología, y son esenciales para ayudar a los médicos a comprender qué podría estar mal con sus pacientes.
Pero mi investigación ha encontrado que muchos médicos malinterpretan los resultados de las pruebas o piensan que las pruebas son más precisas de lo que son. En especial, los médicos no logran comprender cómo funcionan los falsos positivos, lo que significa que toman decisiones médicas cruciales, a veces decisiones de vida o muerte, basadas en suposiciones incorrectas de que los pacientes tienen dolencias que probablemente no tengan. Cuando hacemos esto sin entender la ciencia del riesgo y la probabilidad, aumentamos inaceptablemente las posibilidades de tomar la decisión equivocada. En el peor de los casos, como en el caso del hombre cuyo angiograma provocó accidentes cerebrovasculares evitables, aumentamos las probabilidades de poner innecesariamente en peligro a los pacientes.
El primer problema al que se enfrentan los médicos (y, por tanto, los pacientes) es un malentendido básico de la probabilidad. Digamos que la enfermedad X tiene una prevalencia de 1 en 1000 (lo que significa que 1 de cada 1000 personas la tendrá), y la prueba para detectarla tiene una tasa de falsos positivos del 5 por ciento (lo que significa que 5 de cada 100 sujetos dan positivo para la dolencia aunque en realidad no la tengan). Si el resultado de la prueba de un paciente es positivo, ¿cuáles son las posibilidades de que realmente tenga la enfermedad? En un estudio de 2014 , los investigadores encontraron que casi la mitad de los médicos encuestados dijeron que los pacientes que dieron positivo tenían un 95 por ciento de posibilidades de tener la enfermedad X.
Esto es radical y catastróficamente incorrecto. De hecho, ni siquiera está cerca de la derecha. Imagine 1000 personas, todas con la misma probabilidad de tener la enfermedad X. Ya sabemos que solo una de ellas tiene la enfermedad. Pero una tasa de falsos positivos del 5 por ciento significa que 50 de los 999 restantes darían positivo de todos modos. Eso significa que 51 personas tendrían resultados positivos, pero solo una de ellas tendría realmente la enfermedad. Entonces, si su prueba da positivo, su verdadera probabilidad de tener la enfermedad es en realidad 1 de 51, o 2 por ciento, muchísimo menos que 95 por ciento.
Una tasa de falsos positivos del 5 por ciento es típica de muchas pruebas comunes. El análisis de sangre principal para detectar un ataque al corazón, conocido como troponina de alta sensibilidad, tiene una tasa de falsos positivos del 5 por ciento, por ejemplo. Las salas de emergencia de los EE. UU. a menudo administran la prueba a personas con una probabilidad muy baja de sufrir un ataque al corazón; como resultado, el 84 por ciento de los resultados positivos son falsos, según un estudio publicado el año pasado . Estas pruebas de troponina positivas falsas a menudo conducen a pruebas de esfuerzo, visitas de observación con copagos costosos y, a veces, angiogramas cardíacos invasivos.
En un estudio , los ginecólogos estimaron que una mujer cuya mamografía fue positiva tenía una probabilidad superior al 80 por ciento de tener cáncer de mama; la realidad es que su probabilidad es inferior al 10 por ciento. Por supuesto, las mujeres que tienen una mamografía positiva a menudo se someten a otras pruebas, como una resonancia magnética y una biopsia, que pueden ofrecer más precisión sobre la presencia de cáncer. Pero los investigadores han descubierto que incluso después de la serie de exámenes, alrededor de 5 de cada 1000 mujeres tendrán un resultado falso positivo y se les dirá que tienen cáncer de mama cuando no es así.
La confusión tiene graves consecuencias. Es probable que estas mujeres reciban un tratamiento innecesario, generalmente una combinación de cirugía, radiación o quimioterapia, todos los cuales tienen efectos secundarios graves y son estresantes y costosos. Suiza y Francia , comprendiendo este problema, están deteniendo y reconsiderando sus programas de mamografías. En Suiza, no realizan pruebas de detección con anticipación y prefieren manejar los casos de cáncer de mama a medida que se diagnostican. En Francia, los médicos están dejando que las mujeres decidan por sí mismas si hacerse las pruebas.
Los estudios han encontrado que los médicos cometen errores similares con otras pruebas, incluidas las de cáncer de próstata y de pulmón, ataque cardíaco, asma y enfermedad de Lyme. Por supuesto, ninguna prueba es perfecta, e incluso los médicos muy cuidadosos y estadísticamente sofisticados a veces pueden cometer errores. Ese no es el problema.
Demasiados de mis colegas no entienden que muchas de las pruebas en las que confían son profundamente falibles. En un estudio que publiqué el año pasado con varios colegas, revisamos el tratamiento de 177 pacientes que ingresaron en hospitales con una amplia gama de problemas, desde fracturas de huesos hasta dolor intestinal intenso, para ver cuán necesarias eran sus pruebas, según lo juzgado por el últimas guías médicas. Descubrimos que casi el 90 por ciento de los pacientes recibieron al menos una prueba innecesaria y que, en general, casi un tercio de todas las pruebas fueron superfluas. Cuando los pacientes reciben pruebas que no son necesarias, existe una posibilidad razonable de que los médicos estén usando los resultados para tomar decisiones sobre el tratamiento; por definición, estas opciones tienen un mayor peligro de ser defectuosas.
En otro artículo , de 2016, mis colegas y yo entrevistamos a más de 100 médicos para medir su comprensión de los riesgos y beneficios de 10 pruebas o tratamientos médicos comunes. Descubrimos que casi el 80 por ciento de nuestros sujetos sobrestimó los beneficios. Curiosamente, los propios médicos reconocieron esto, y dos tercios se calificaron a sí mismos como inseguros en su comprensión de las pruebas y la probabilidad. Ocho de cada 10 dijeron que rara vez, o nunca, hablaban con los pacientes sobre la probabilidad de que los resultados de las pruebas fueran precisos.
Tengo que admitir que yo también, a veces, caigo presa de la sobrevaloración de los resultados de las pruebas, independientemente de su probabilidad. El año pasado vi a un paciente que tenía problemas para respirar. Sus síntomas eran típicos de la enfermedad pulmonar obstructiva crónica (EPOC), pero una prueba de coágulo de sangre en el pulmón resultó positiva. Esta prueba tiene una tasa de falsos positivos relativamente alta, pero aun así comenzamos a administrarle al paciente un anticoagulante, que puede tratar los coágulos pero también tiene riesgos graves, como hemorragia interna. A los pocos días, otra prueba confirmó que no tenía ningún coágulo de sangre, por lo que suspendimos el anticoagulante, que no causó daño permanente. Pero las cosas podrían haber ido mucho peor.
Los malentendidos básicos sobre cómo funcionan las pruebas y qué tan precisas son contribuyen a un problema mayor. Aunque es difícil obtener cifras precisas, todos los años se diagnostica a muchos miles de pacientes con enfermedades que no tienen . Reciben tratamientos que no necesitan, tratamientos que pueden tener efectos secundarios dañinos. Quizás igual de importante, ellos y quienes los rodean a menudo experimentan un estrés enorme debido a estos diagnósticos incorrectos. El tratamiento de enfermedades inexistentes es un desperdicio y, a menudo, costoso, no solo para los pacientes sino también para los hospitales, las compañías de seguros y los gobiernos.
Los médicos también tienden a abusar de algunas pruebas. En un artículo del año pasado, mis colegas y yo destacamos algunos ejemplos clave: uno fue la tomografía computarizada (TC), una tecnología de escaneo de alta tecnología que se usa cada vez más en pacientes con síntomas respiratorios inespecíficos. En los casos con problemas respiratorios leves, la prueba no mejora los resultados del paciente y puede dar lugar a falsos positivos. A menudo, la prueba muestra pequeños nódulos pulmonares que pueden llevar a los médicos a realizar un seguimiento con una biopsia quirúrgica de cáncer de alto riesgo, que es muy poco probable que sea la causa de los síntomas. La exploración también expone a los pacientes a la radiación, lo cual es un riesgo en sí mismo; los estudios han encontrado que entre el 1.5 y el 2 por ciento de todos los cánceres en los Estados Unidos son causados por la radiación de las tomografías computarizadas .
14 de diciembre de 2009
Riesgos de cáncer y exposición a la radiación a partir de tomografías computarizadas¿Cómo podemos estar seguros de que los beneficios superan los riesgos?
Rita F. Redberg, MD, MSc
Arch Intern Med. 2009;169(22):2049-2050. doi:10.1001/archinternmed.2009.453
Para ser justos, no sorprende que los médicos tiendan a sobrestimar la precisión y exactitud de las pruebas médicas. Las empresas que proporcionan las pruebas trabajan duro para promocionar sus productos. Los médicos a menudo piensan que ordenar más pruebas los protegerá contra demandas. Además, las facultades de medicina ofrecen instrucción limitada sobre cómo comprender los resultados de las pruebas, lo que significa que muchos médicos no están equipados para hacerlo bien. Incluso cuando los estudiantes de medicina tienen instrucción breve en el aula sobre la interpretación de pruebas, rara vez se enseña en una clínica con pacientes reales.
No hay una solución sencilla. Un paso clave es que los médicos reconozcan las lagunas en nuestra comprensión y mejoren nuestro conocimiento de lo que cada prueba puede decirnos con precisión. Las escuelas de medicina y las asociaciones profesionales también pueden hacer un trabajo mucho mejor al educar a los médicos para que comprendan cómo funcionan el riesgo y la probabilidad. Los pacientes también deben jugar un papel importante. Deben darse cuenta de que los médicos, incluso los más capaces, pueden no comprender completamente el fundamento estadístico de las pruebas que utilizan. En esencia, su médico puede tener un punto ciego, una tendencia inconsciente a confiar demasiado en una prueba. Ser consciente de este problema y preguntarle a su médico acerca de la probabilidad de la enfermedad puede reducir las molestias y la ansiedad, y en ocasiones incluso salvar vidas.
https://lowninstitute.org/clinicians-consistently-overestimate-disease-risk-study-finds/
Los médicos sobrestiman constantemente el riesgo de enfermedad, encuentra un estudio
POR Judith Garber | 16 de abril de 2021
Imagina que vas al médico y te haces la prueba de una enfermedad rara, una que solo tiene 1 de cada 1000 personas. Usted sabe que la prueba tiene una tasa de falsos positivos del 5 % y una tasa de falsos negativos del 0 %. Si da positivo, ¿cuál es la probabilidad de que realmente tenga la enfermedad? Si adivinó el 95% o el 100%, estaría muy equivocado, pero estaría tan equivocado como el médico típico de los Estados Unidos .
La respuesta real es en realidad un poco menos del 2%. He aquí por qué: si una de cada 1000 personas tiene la enfermedad y todas se hacen la prueba, la persona con la enfermedad dará positivo. Pero debido a que la prueba tiene una tasa de falsos positivos del 5%, eso significa que 5 de cada 100 personas analizadas que no tienen la enfermedad también darán positivo. Entonces, otras 50 personas de 1000 tendrán una prueba positiva. Si da positivo, la probabilidad de que usted sea el 1 en 51 con la enfermedad es un poco menos del 2%. (Vea este video para una buena representación visual del escenario). https://www.youtube.com/watch?v=R13BD8qKeTg&t=139s TRADUCIR
La probabilidad no siempre es intuitiva y, en ocasiones, puede ser muy complicada, pero este campo del conocimiento es muy importante para la medicina. Los médicos deben conocer la probabilidad aproximada de que un paciente tenga una determinada enfermedad en función de sus síntomas y resultados de las pruebas. Sin embargo, los profesionales de la salud no son tan buenos como cabría esperar para predecir el riesgo de enfermedad de los pacientes.
En un estudio reciente , el Dr. Daniel Morgan , profesor de epidemiología y salud pública en la Facultad de Medicina de la Universidad de Maryland, y sus colegas pusieron a prueba a los médicos de atención primaria. Encuestaron a más de 550 médicos y les pidieron que estimaran las probabilidades de:
- neumonía en una mujer fumadora de 35 años que presentaba fatiga, tos productiva, empeoramiento de la dificultad para respirar, fiebre, disminución de los ruidos respiratorios en el campo inferior derecho y signos vitales normales;
- cáncer de mama en una mujer de 45 años sin factores de riesgo o síntomas específicos de cáncer de mama;
- mujer de 43 años con enfermedad arterial coronaria sin factores de riesgo, dolor torácico atípico y ECG normal; y
- infección del tracto urinario en un hombre de 65 años con orina maloliente pero sin dolor ni dificultad para orinar.
También se pidió a los médicos que estimaran la probabilidad de estas enfermedades dado que una prueba de diagnóstico (radiografía de tórax para neumonía, mamografía para cáncer de mama, prueba de esfuerzo para isquemia cardíaca y cultivo de orina para ITU) resultó positiva o negativa.
En casi todos los casos, la mayoría de los médicos sobreestimaron la probabilidad de la afección antes y después de la prueba. Por ejemplo, la estimación típica de la probabilidad de que el fumador de 35 años tuviera neumonía después de una radiografía de tórax positiva era del 95 %, pero la evidencia muestra que, como máximo, la probabilidad es solo del 65 %. Del mismo modo, una mamografía positiva en una mujer sana de 45 años sin factores de riesgo significa que tienen menos del 10 % de probabilidades de tener cáncer de mama; los médicos estimaron esa probabilidad en un 50 %. La siguiente figura del artículo muestra que en casi todos los escenarios, las estimaciones de los médicos sobre la probabilidad de enfermedad son mucho más altas de lo que realmente muestra la evidencia.
 Fuente: Morgan et al, Exactitud de las estimaciones de los profesionales de la probabilidad de diagnóstico antes y después de la prueba, JAMA Intern Med. Publicado en línea el 5 de abril de 2021. doi:10.1001/jamainternmed.2021.0269
Fuente: Morgan et al, Exactitud de las estimaciones de los profesionales de la probabilidad de diagnóstico antes y después de la prueba, JAMA Intern Med. Publicado en línea el 5 de abril de 2021. doi:10.1001/jamainternmed.2021.0269
¿Por qué los médicos sobrestiman la probabilidad de enfermedad y la precisión de las pruebas de diagnóstico? Parte de esto tiene que ver con la capacitación: las facultades de medicina y otros programas de educación continua no dedican mucho tiempo a enseñar probabilidades y cómo interpretar las pruebas . Los médicos tampoco son inmunes al mensaje persistente de algunas sociedades médicas de que “las pruebas de detección salvan vidas”, ni a la publicidad de los fabricantes de pruebas de diagnóstico que prometen precisión.
El autor del estudio, el Dr. Morgan, ofreció algunas posibles soluciones a este problema en Twitter . Entre ellos estaban:
- Incluir planes de estudio sobre probabilidad e interpretación de pruebas diagnósticas en la formación clínica;
- Proporcionar a los médicos herramientas como Testing Wisely que les permitan calcular la probabilidad previa a la prueba y la precisión de la prueba diagnóstica cuando lo necesiten;
- Implementar programas de " administración de diagnóstico " para enfatizar el uso más cuidadoso de las pruebas de diagnóstico y evitar casos comunes de uso excesivo de pruebas, como ordenar cultivos de orina de rutina para pacientes asintomáticos; y
- Ayude a los médicos y pacientes a comprender y aceptar que las pruebas no siempre pueden brindarnos la certeza de un diagnóstico que anhelamos.
Sin embargo, el primer paso para mejorar es reconocer que tenemos un problema con el diagnóstico en medicina, afirma el Dr. Morgan. Solo entonces podremos empezar a abordar este importante problema.
Información errónea en linea https://www.nature.com/articles/s41586-021-03344-2
Cambiar la atención a la precisión puede reducir la información errónea en línea
Naturaleza volumen
592 ,
paginas
590–595 ( 2021 ) Citar este artículo
Resumen
En los últimos años ha habido una gran preocupación por la proliferación de noticias falsas y engañosas en las redes sociales 1 , 2 , 3 , 4 . Tanto académicos como profesionales han preguntado por qué las personas comparten tal información errónea y han buscado soluciones para reducir el intercambio de información errónea 5 , 6 , 7. Aquí, tratamos de abordar ambas preguntas. Primero, encontramos que la veracidad de los titulares tiene poco efecto sobre las intenciones compartidas, a pesar de tener un gran efecto sobre los juicios de precisión. Esta disociación sugiere que compartir no necesariamente indica creencia. No obstante, la mayoría de los participantes dicen que es importante compartir solo noticias precisas. Para arrojar luz sobre esta aparente contradicción, llevamos a cabo cuatro experimentos de encuesta y un experimento de campo en Twitter; los resultados muestran que cambiar sutilmente la atención a la precisión aumenta la calidad de las noticias que las personas comparten posteriormente. Junto con análisis computacionales adicionales, estos hallazgos indican que las personas a menudo comparten información errónea porque su atención se centra en factores distintos a la precisión y, por lo tanto, no logran implementar una preferencia muy arraigada por el intercambio preciso. Nuestros resultados desafían la afirmación popular de que las personas valoran el partidismo sobre la precisión.8 , 9 , y proporciona evidencia de intervenciones escalables basadas en la atención que las plataformas de redes sociales podrían implementar fácilmente para contrarrestar la información errónea en línea.
Principal
El intercambio de información errónea en las redes sociales, que incluye, entre otros, 'noticias falsas' políticas descaradamente falsas y contenido hiperpartidista engañoso, se ha convertido en un foco importante del debate público y el estudio académico en los últimos años 1 , 4 . Aunque la desinformación no es nada nuevo, el tema cobró protagonismo en 2016 después de las elecciones presidenciales de EE. UU. y el referéndum del Brexit en el Reino Unido, durante el cual historias completamente fabricadas (presentadas como noticias legítimas) recibieron una amplia distribución a través de las redes sociales, un problema que ha ganado aún más atención durante la pandemia de COVID-19 2 , 7 y los disturbios en el Capitolio tras las elecciones presidenciales de EE. UU. de 2020 10 .
La desinformación es problemática porque conduce a creencias inexactas y puede exacerbar los desacuerdos partidistas incluso sobre hechos básicos. Simplemente leer publicaciones de noticias falsas, incluidas publicaciones políticas que son extremadamente inverosímiles e inconsistentes con la ideología política de uno, las hace parecer más verdaderas 11 .
Además de ser preocupante, el intercambio generalizado de información errónea en las redes sociales también es sorprendente, dada la extravagancia de gran parte de este contenido. Aquí probamos tres teorías en competencia sobre por qué las personas comparten información errónea, basadas respectivamente en (i) confusión sobre lo que es (in)exacto, (ii) preferencias por factores como el partidismo sobre la precisión y (iii) falta de atención a la precisión.
Desconexión entre compartir y precisión
Comenzamos con el relato basado en la confusión, en el que las personas comparten información errónea porque creen erróneamente que es precisa (por ejemplo, debido al analfabetismo mediático o digital 5 , 12 , 13 , 14 , 15 o razonamiento motivado políticamente 8 , 9 , 16 , 17 ). Para obtener una idea inicial de si las creencias erróneas son suficientes para explicar el intercambio de información errónea, el estudio 1 prueba la disociación entre lo que las personas consideran correcto y lo que compartirían en las redes sociales. Reclutamos n = 1015 personas estadounidenses que utilizan Amazon Mechanical Turk (MTurk) 18, y les presentó el titular, la oración principal y la imagen de 36 noticias reales tomadas de las redes sociales. La mitad de los titulares eran completamente falsos y la mitad eran ciertos; la mitad de los titulares se eligieron (a través de la prueba previa 19 , 20 ) como favorables a los demócratas y la otra mitad como favorables a los republicanos. Los participantes fueron asignados al azar para luego juzgar la veracidad de cada titular (condición de precisión) o indicar si considerarían compartir cada titular en línea (condición de uso compartido) (para más detalles, consulte Métodos ). A menos que se indique lo contrario, todos los valores de P se generan mediante regresión lineal con errores estándar robustos agrupados en participante y titular.
En la condición de precisión (Fig. 1a ), los titulares verdaderos se calificaron como precisos con una frecuencia significativamente mayor que los titulares falsos (diferencia de 55,9 puntos porcentuales, F (1, 36 172) = 375,05, P < 0,0001). Aunque los titulares políticamente concordantes también se calificaron como precisos con mucha más frecuencia que los titulares políticamente discordantes (diferencia de 10,1 puntos porcentuales, F (1, 36,172) = 26,45, P < 0,0001), esta diferencia basada en la alineación partidista fue significativamente menor que el 55,9 punto porcentual diferencia basada en la veracidad entre titulares verdaderos y falsos ( F (1, 36,172) = 137.26, P < 0,0001). Volviendo a la condición de compartir (Fig. 1b ), vemos el patrón opuesto. Si el titular era políticamente concordante o discordante tuvo un efecto significativamente mayor sobre las intenciones de compartir (19,3 puntos porcentuales) que si el titular era verdadero o falso (5,9 puntos porcentuales; F (1, 36,172) = 19,73, P < 0,0001). En consecuencia, el efecto de la veracidad del titular fue significativamente mayor en la condición de precisión que en la de compartir ( F (1, 36,172) = 260,68, P < 0,0001), mientras que el efecto de la concordancia fue significativamente mayor en la condición de compartir que en la de precisión. condición ( F (1, 36,172) = 17.24, P < 0,0001; para ver la tabla de regresión completa y las verificaciones de robustez, consulte la sección 2 de información complementaria ). En particular, el patrón de intenciones de compartir que observamos aquí coincide con el patrón de compartir real observado en un análisis a gran escala de usuarios de Twitter, en el que se encontró que la alineación partidista era un predictor mucho más fuerte de compartir que la veracidad 21 .
Fig. 1: Las intenciones de compartir son mucho menos exigentes que los juicios de precisión, a pesar del deseo general de compartir solo contenido preciso.
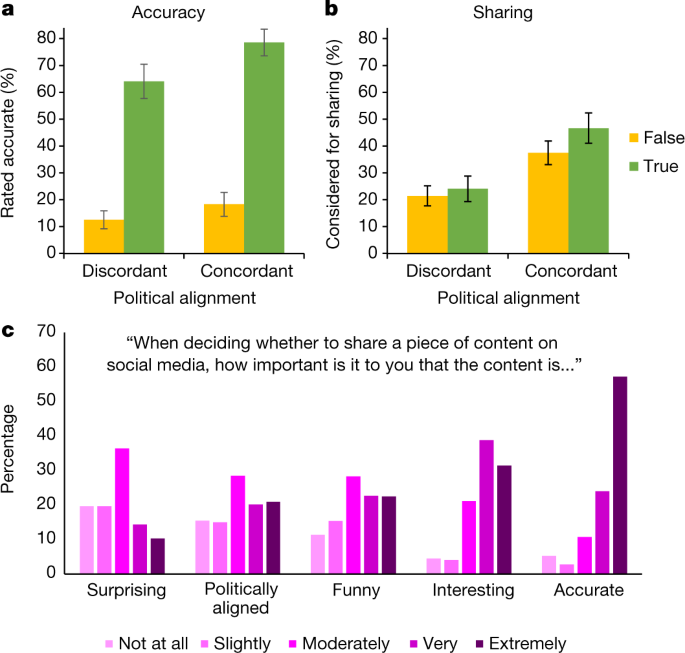
En el estudio 1, a n = 1002 personas estadounidenses de Amazon MTurk se les presentó un conjunto de 36 titulares y se les pidió que indicaran si pensaban que los titulares eran precisos o si considerarían compartirlos en las redes sociales. a , La fracción de titulares calificados como precisos en la condición de 'exactitud', por la veracidad del titular y la alineación política entre el titular y el participante. Los participantes fueron significativamente más propensos a calificar los titulares verdaderos como precisos en comparación con los falsos (55,9 puntos porcentuales de diferencia, F (1, 36,172) = 375,05, P < 0,0001), mientras que la alineación partidista de los titulares tuvo un efecto significativamente menor (10,1 puntos porcentuales ). diferencia de puntos, F(1, 36.172) = 26,45, P < 0,0001; interacción, F (1, 36,172) = 137.26, P < 0.0001). b , La fracción de titulares que los participantes dijeron que considerarían compartir en la condición de 'compartir', por la veracidad del titular y la alineación política entre el titular y el participante. En contraste con la condición de precisión, el efecto de la veracidad del titular fue significativamente menor en la condición de compartir, F (1, 36,172) = 260.68, P < 0,0001, mientras que el efecto de la concordancia política fue significativamente mayor, F (1, 36,172) = 17.24, pag . < 0,0001. Las barras de error indican intervalos de confianza del 95 % basados en errores estándar robustos agrupados en participante y titular, y todos los valores de P se generaron mediante regresión lineal con errores estándar robustos agrupados en participante y titular. c , No obstante, los participantes dijeron abrumadoramente que pensaban que la precisión era más importante en promedio que el partidismo (y todas las demás dimensiones de contenido sobre las que preguntamos) al tomar decisiones sobre qué compartir en las redes sociales (datos mostrados del estudio 2; para el estudio 1 ver Datos ampliados Fig. 1).
imagen a tamaño completo
Para ilustrar la desconexión entre los juicios de precisión y las intenciones compartidas, considere, por ejemplo, el siguiente titular: 'Más de 500 'caravanas de migrantes' arrestados con chalecos suicidas'. Esto fue calificado como preciso por el 15,7 % de los republicanos en nuestro estudio, pero el 51,1 % de los republicanos dijo que consideraría compartirlo. Por lo tanto, los resultados del estudio 1 sugieren que el relato basado en la confusión no puede explicar completamente el intercambio de información errónea: nuestros participantes tenían más del doble de probabilidades de considerar compartir titulares falsos pero políticamente concordantes (37,4 %) que de calificar tales titulares como precisa (18,2 %; F (1, 36 172) = 19,73, P < 0,0001).
Una posible explicación para esta disociación entre los juicios de precisión y las intenciones de compartir es ofrecida por la explicación basada en preferencias del intercambio de información errónea. Según este relato, a las personas les importa mucho menos la precisión que otros factores (como el partidismo) y, por lo tanto, comparten información errónea a sabiendas. El hecho de que los participantes en el estudio 1 estuvieran dispuestos a compartir titulares ideológicamente consistentes pero falsos podría interpretarse razonablemente como una revelación de su preferencia por ponderar las dimensiones de falta de precisión (como la ideología) sobre la precisión. Sin embargo, cuando se le preguntó al final del estudio si es importante compartir solo contenido que sea preciso en las redes sociales, la respuesta modal fue "extremadamente importante" (Datos ampliados Fig. 1 ). Se observó un patrón similar en una muestra más representativa a nivel nacional den = 401 individuos estadounidenses de Lucid 22 en el estudio 2, quienes calificaron la precisión como sustancialmente más importante para compartir en las redes sociales que cualquiera de las otras dimensiones sobre las que preguntamos ( pruebas t pareadas , P < 0.001 para todas las comparaciones) (Fig. 1c ; para detalles de diseño, ver Métodos ).
Entonces, ¿por qué los participantes en el estudio 1, junto con millones de estadounidenses en los últimos años, estaban dispuestos a compartir información errónea? En respuesta, avanzamos la cuenta basada en la falta de atención, en la que (i) a las personas les importa más la precisión que otras dimensiones del contenido, pero la precisión, sin embargo, a menudo tiene poco efecto en el intercambio, porque (ii) el contexto de las redes sociales enfoca su atención en otros factores como el deseo de atraer y complacer a seguidores/amigos o señalar la pertenencia a un grupo 23 , 24 , 25. En el lenguaje de la teoría de la utilidad, argumentamos que un "foco atencional" se enciende sobre ciertos términos en la función de utilidad del decisor, de modo que solo esos términos se pesan al tomar una decisión (para una formalización matemática de este modelo de utilidad de atención limitada, consulte la sección 3 de información complementaria ).
La precisión de cebado mejora el intercambio
Diferenciamos entre estas teorías al inducir sutilmente a las personas a pensar en la precisión, que la cuenta basada en preferencias predice que no debería tener ningún efecto, mientras que la cuenta basada en la falta de atención predice que debería aumentar la precisión del contenido que se comparte (consulte la sección Información complementaria 3.2).). Primero probamos estas predicciones contrapuestas realizando una serie de experimentos de encuestas con diseños similares. En la condición de control de cada experimento, a los participantes se les mostraron 24 titulares de noticias (equilibrados en veracidad y partidismo, como en el estudio 1) y se les preguntó qué tan probable sería que compartieran cada titular en Facebook. En la condición de tratamiento, se pidió a los participantes que calificaran la precisión de un solo titular de noticias no partidista al comienzo del estudio (aparentemente como parte de una prueba previa de estímulos para otro estudio). Luego pasaron a completar la misma tarea de intenciones compartidas que en la condición de control, pero con el concepto de precisión como más destacado en sus mentes. Para obtener detalles sobre el diseño experimental, consulte Métodos .
En dos experimentos con individuos estadounidenses reclutados de MTurk (estudio 3, n = 727; estudio 4, n = 780), encontramos que la condición de tratamiento aumentó significativamente el discernimiento compartido (interacción entre la veracidad del titular y el tratamiento: estudio 3, b = 0,053, Intervalo de confianza del 95 % [0,032, 0,074], F (1, 17 413) = 24,21, P < 0,0001, estudio 4, b = 0,065, intervalo de confianza del 95 % [0,036, 0,094], F (1, 18 673) = 19,53, P < 0,0001) (Fig. 2a, b). Específicamente, los participantes en el grupo de tratamiento fueron significativamente menos propensos a considerar compartir titulares falsos en comparación con los del grupo de control (estudio 3, b = −0,055, intervalo de confianza del 95 % [−0,083, −0,026], F (1, 17 413) = 14,08, P = 0,0002; estudio 4, b = −0,058, intervalo de confianza del 95 % [−0,091, −0,025], F (1, 18 673) = 11,99, P = 0,0005), pero es igualmente probable que considere compartir titulares verdaderos ( estudio 3, b = −0,002, intervalo de confianza del 95 % [−0,031, 0,028], F (1, 17 413) = 0,01, P = 0,92, estudio 4, b = 0,007, intervalo de confianza del 95 % [−0,020, 0,033], F (1, 18 673) = 0,23, P = 0,63). Como resultado, compartir el discernimiento (la diferencia en compartir intenciones para titulares verdaderos versus falsos) fue 2,0 veces mayor en el grupo de tratamiento en relación con el grupo de control en el estudio 3, y 2,4 veces mayor en el estudio 4. Además, no hubo evidencia de un efecto contraproducente, ya que el efecto del tratamiento fue significativamente mayor para los titulares políticamente concordantes que para los titulares políticamente discordantes ( b = 0,022, intervalo de confianza del 95 % [0,012, 0,033], F (1, 36 078) = 18,09, P < 0,0001), y discernimiento significativamente mayor para ambos demócratas ( b = 0,069, intervalo de confianza del 95 % [0,048, 0,091], F (1, 24 636) = 40,38, P < 0,0001) y republicanos ( b = 0,035, intervalo de confianza del 95 % [0,007, 0,063], F (1, 11 394) = 5,93, P = 0,015). Consulte la sección 2 de información complementaria para ver la tabla de regresión completa.
Fig. 2: Inducir a los encuestados a pensar en la precisión aumenta la veracidad de los titulares que están dispuestos a compartir.
a - c , participantes en el estudio 3 ( a ; n = 727 individuos estadounidenses de MTurk), estudio 4 ( b ; n = 780 individuos estadounidenses de MTurk) y estudio 5 ( c ; n = 1,268 personas estadounidenses de Lucid, con cuotas coincidentes con la distribución nacional por edad, género, etnia y región geográfica) indicaron la probabilidad de que consideraran compartir una serie de titulares reales de las redes sociales. Los participantes en la condición de 'tratamiento' calificaron la precisión de un solo titular no político al comienzo del estudio, lo que aumentó la probabilidad de que pensaran en la precisión al indicar intenciones de compartir en relación con la condición de 'control'. En el estudio 5, agregamos un 'control activo' (en el que los participantes calificaron el humor de un solo titular al comienzo del estudio) y un 'tratamiento de importancia' (en el que se preguntó a los participantes al comienzo del estudio qué tan importante pensaban que era era compartir solo contenido preciso). Para la interpretabilidad, aquí se muestra la fracción de respuestas 'probables' (respuestas por encima del punto medio de la escala de Likert de seis puntos) por condición y veracidad del titular; las distribuciones completas de las respuestas se muestran en las figuras de datos ampliados.2 , 3 . Según nuestros planes de análisis registrados previamente, estos análisis se enfocan solo en los participantes que indicaron que a veces consideran compartir contenido político en las redes sociales; para un análisis que incluya a todos los participantes, consulte la sección 2 de Información complementaria . Las barras de error indican intervalos de confianza del 95 % basados en errores estándar robustos agrupados en participante y titular.
imagen a tamaño completo
En particular, no hubo una diferencia significativa entre las condiciones en las respuestas a una pregunta post-experimental sobre la importancia de compartir solo contenido preciso ( prueba t : t (1498) = 0.42, P = 0.68, intervalo de confianza del 95% [−0.075, 0.115 ] puntos en una escala de 1 a 5; prueba t de muestras independientes bayesianas con distribución previa de Cauchy con un rango intercuartílico de 0,707: BF 10 = 0,063, lo que proporciona una fuerte evidencia para el nulo), o con respecto a las percepciones de los participantes sobre la importancia que sus amigos le dan sobre compartir solo contenido preciso ( t -test: t (768) = −0.57, P = 0,57, intervalo de confianza del 95 % [−0,205, 0,113] puntos en una escala de 1 a 5; Prueba t de muestras independientes bayesianas con distribución previa de Cauchy con rango intercuartílico de 0,707: BF 10 = 0,095, lo que proporciona una fuerte evidencia de la nula).
Nuestro próximo experimento de encuesta (estudio 5, n = 1,268) probó si los resultados anteriores se generalizan a una muestra más representativa al reclutar participantes de Lucid 22 que fueron muestreados por cuotas para coincidir con la distribución de residentes estadounidenses por edad, género, etnia y región geográfica. . El estudio 5 también incluyó una condición de control activo en la que se pidió a los participantes que calificaran el humor (en lugar de la precisión) de un solo titular de noticias no partidista al comienzo del estudio, y una condición de tratamiento de importancia que probó otro enfoque para destacar la precisión. haciendo que los participantes comiencen el estudio indicando la importancia que le dan a compartir solo contenido preciso (en lugar de calificar la precisión de un titular neutral). Los resultados (Fig. 2c) reprodujeron con éxito los estudios 3 y 4. Como era de esperar, no hubo diferencias significativas en las intenciones compartidas entre las condiciones de control y control activo (interacción entre la veracidad y la condición, b = 0,015, intervalo de confianza del 95 % [−0,043, 0,059], F (1, 6.772) = 0,04, P = 0,84); y ambos tratamientos aumentaron significativamente el discernimiento compartido en relación con los controles (interacción entre veracidad y condición: tratamiento, b = 0,054, intervalo de confianza del 95% [0,023, 0,085], F = 11,98, P = 0,0005; importancia tratamiento, b = 0,038, 95 % intervalo de confianza [0,014, 0,061], F = 9,76, P = 0,0018). Consulte la sección 2 de información complementaria para ver la tabla de regresión completa.
Atender a la precisión como mecanismo
A continuación, proporcionamos evidencia de que cambiar la atención a la precisión es el mecanismo detrás de este efecto al mostrar que la condición de tratamiento conduce a la mayor reducción en el intercambio de titulares que los participantes probablemente consideren más inexactos (y viceversa para los más inexactos). titulares claramente precisos). Un análisis a nivel de titular encuentra una correlación positiva entre el efecto del tratamiento sobre el intercambio y la precisión percibida del titular (medida en las pruebas previas, consulte la sección 1 de Información complementaria ) (estudio 3, r (22) = 0,71, P = 0,0001 , estudio 4, r (22) = 0,67, P = 0,0003, estudio 5, r (18) = 0,61, P = 0.005) (Fig. 3a–c ). Es decir, los titulares más obviamente inexactos son aquellos en los que el tratamiento de la prominencia de la precisión desalienta más a la gente a compartir.
Fig. 3: La falta de atención tiene un papel importante en el intercambio de información errónea.
a - c , existe una correlación positiva significativa entre los titulares entre la precisión percibida (sobre la base de las pruebas previas) y el efecto del tratamiento sobre el intercambio en el estudio 3 ( a , r (22) = 0,71, P = 0,0001), estudio 4 ( b , r (22) = 0,67, P = 0,0003) y estudio 5 ( c , r (18) = 0,61, P = 0,005). El recordatorio de precisión provocó una mayor disminución en las intenciones de compartir elementos que se consideraban más improbables. Esta observación respalda nuestro argumento de que la intervención del tratamiento operó al centrar la atención en la precisión y que muchas personas no quieren compartir contenido que creen que es inexacto. Como se muestra en la Fig. 4 de datos ampliados , en el estudio 5 se encontró un patrón similar para el "tratamiento importante", y no existió tal efecto para el "control activo". D, En el estudio 6, los participantes calificaron la precisión de cada titular (un tratamiento de atención total) antes de emitir un juicio sobre compartir. Esto nos permite distinguir entre elementos falsos que: (i) los participantes comparten a pesar de creer que son inexactos (es decir, un rechazo de la verdad basado en preferencias); (ii) los participantes comparten y también creen que es preciso (es decir, basado en la confusión); y (iii) los participantes ya no compartieron una vez que consideraron la precisión (es decir, basado en la falta de atención). Los resultados indican que, entre los titulares falsos que se comparten en el grupo de control, la mayoría se comparten por falta de atención (51,2 %), menos se comparten por confusión (33,1 %) y una pequeña minoría se comparte por preferencia a compartir contenido falso (15,8%). Simulaciones de arranque (10,b = 0,354 [0,178, 0,502], P = 0,0004); esa confusión explica significativamente más compartir que compartir intencionalmente ( b = 0.173 [0.098, 0.256], P < 0.0001); y que aunque la falta de atención explicaba direccionalmente más el intercambio de información errónea que la confusión, esta diferencia no fue estadísticamente significativa ( b = 0,181 [−0,036, 0,365], P = 0,098).
imagen a tamaño completo
Además, ajustar nuestro modelo formal de utilidad de atención limitada a los datos experimentales proporciona evidencia cuantitativa contra la cuenta basada en preferencias (los participantes valoran la precisión tanto o más que el partidismo) y para la cuenta basada en la falta de atención (los participantes a menudo no consideran la precisión) (Tabla de datos ampliada 1 , secciones de información complementaria 3.5, 3.6 ).
En el estudio 6, llevamos a cabo un experimento de encuesta final ( n = 710 individuos estadounidenses de MTurk) que cuantifica la contribución relativa de las cuentas basadas en la confusión, las preferencias y la falta de atención a la disposición a compartir titulares falsos en las redes sociales. Para hacerlo, comparamos la condición de control con un tratamiento de "atención total", en el que se les pide a los participantes que evalúen la precisión de cada titular inmediatamente antes de decidir si lo compartirían (para más detalles, consulte Métodos ). Como se ilustra en la Fig. 3d, los resultados muestran que, de las intenciones de compartir titulares falsos, la cuenta basada en la desatención explica el 51,2 % (intervalo de confianza del 95 % [38,4 %, 62,0 %]) de las intenciones de compartir, la cuenta basada en la confusión explica el 33,1 % (95 % de confianza intervalo [25,1 %, 42,4 %]) de intercambio, y la cuenta basada en preferencias explica el 15,8 % (intervalo de confianza del 95 % [11,1 %, 21,5 %]) de intercambio. Por lo tanto, la falta de atención no solo opera en el margen, sino que tiene un papel central en el intercambio de información errónea en nuestro paradigma experimental. Además, el bajo nivel de poder explicativo de la cuenta basada en preferencias en relación con la cuenta basada en la falta de atención en el estudio 6 es consistente con los resultados de ajuste del modelo en la Tabla 1 de datos ampliados y la sección 3.6 de información complementaria.descrito anteriormente, proporcionando así evidencia convergente en contra de que la cuenta basada en preferencias sea un impulsor central del intercambio de información errónea.
Despliegue de la intervención en Twitter
Finalmente, para probar si nuestros hallazgos se generalizan a entornos de uso de redes sociales naturales (en lugar de experimentos de laboratorio), decisiones de intercambio reales (en lugar de hipotéticas) e información errónea más ampliamente (en lugar de solo 'noticias falsas' flagrantes), en el estudio 7 llevamos a cabo un experimento de campo digital en las redes sociales 26 . Para hacerlo, seleccionamos n = 5379 usuarios de Twitter que previamente habían compartido enlaces a dos sitios de tendencia derechista particularmente conocidos que los verificadores de datos profesionales calificaron como muy poco confiables 27 : www.Breitbart.com y www.Infowars.com. Luego enviamos a estos usuarios mensajes privados pidiéndoles que calificaran la precisión de un solo titular no político (Fig. 4a). Utilizamos un diseño escalonado para observar el efecto causal del mensaje en la calidad del contenido de las noticias (sobre la base de calificaciones a nivel de dominio de verificadores de hechos profesionales 27 ) que los usuarios compartieron en las 24 horas posteriores a recibir nuestra intervención. mensaje. Para obtener detalles sobre el diseño experimental, consulte Métodos .
Fig. 4: Enviar a los usuarios de Twitter un mensaje solicitando su opinión sobre la veracidad de un único titular no político aumenta la calidad de las noticias que posteriormente comparten.
En el Estudio 7, llevamos a cabo un experimento en la plataforma de Twitter que involucró a n = 5379 usuarios que recientemente habían compartido enlaces a sitios web que regularmente producen contenido engañoso e hiperpartidista. Seleccionamos aleatoriamente la fecha en la que se envió a los usuarios un mensaje no solicitado pidiéndoles que calificaran la precisión de un solo titular no político. Luego comparamos la calidad de los sitios de noticias compartidos en las 24 horas posteriores a la recepción del mensaje con los sitios compartidos por los participantes que aún no habían recibido el mensaje. a , Aquí se muestra el mensaje privado enviado a los usuarios. No esperábamos que la mayoría de los usuarios respondieran al mensaje, o incluso que lo leyeran en su totalidad. Por lo tanto, lo diseñamos de tal manera que leer solo la línea superior debería ser suficiente para cambiar la atención al concepto de precisión. B, Para probar la solidez de nuestros resultados, realizamos 192 análisis que diferían en su variable dependiente, criterios de inclusión y especificaciones del modelo. Aquí se muestra la distribución de los valores de P resultantes de cada uno de estos análisis. Más del 80% de los enfoques arrojan una P < 0,05. c , Un análisis a nivel de dominio proporciona una imagen más detallada del efecto de la intervención. El eje x indica la puntuación de confianza otorgada a cada medio por verificadores de hechos profesionales 27 . el y El eje indica la fracción de enlaces calificados a cada punto de venta en las 24 h posteriores a la intervención menos la fracción de enlaces a cada punto de venta entre los usuarios aún no tratados. El tamaño de cada punto es proporcional al número de puestos de pretratamiento con enlaces a ese punto de venta. Se etiquetan los dominios con más de 500 publicaciones de pretratamiento. Correo de Nueva York, Correo de Nueva York ; NYTimes , New York Times ; WashPo , Washington Post ; WSJ , diario de Wall Street .
imagen a tamaño completo
El examen del comportamiento de intercambio de referencia (antes del tratamiento) muestra que logramos identificar a los usuarios con hábitos de intercambio de noticias de calidad relativamente baja. El puntaje de calidad promedio de las fuentes de noticias de las publicaciones previas al tratamiento fue de 0,34. (A modo de comparación, el puntaje de calidad basado en el verificador de hechos fue de 0,02 para Infowars , 0,16 para Breitbart , 0,39 para Fox News y 0,93 para el New York Times ). contenido (0,9% sitios de noticias falsas, 45,7% sitios hiperpartidistas).
De acuerdo con nuestros experimentos de encuesta, encontramos que el mensaje de precisión único hizo que los usuarios fueran más perspicaces en sus decisiones de compartir posteriores (usando la inferencia de aleatorización de Fisherian 28 para calcular los valores de P exactos, P FRI , con base en la distribución de la estadística t bajo la hipótesis nula) . En relación con la línea de base, el mensaje de precisión aumentó la calidad promedio de las fuentes de noticias compartidas ( b = 0.007, t (5375) = 2.91, 95 % de aceptación nula región de t [−0.44, 2.59], P FRI = 0.009) y el total calidad de las fuentes compartidas sumadas en todas las publicaciones ( b = 0.014, t(5375) = 3,12, región de aceptación nula del 95 % de t [−0,08, 2,90], P FRI = 0,011). Esto se traduce en aumentos del 4,8% y 9,0%, respectivamente, al estimar el efecto del tratamiento para los días-usuario en los que se producirían tuits en tratamiento (es decir, excluyendo los días-usuario en el estrato principal 'never-taker' 29 , 30, porque el tratamiento no puede surtir efecto cuando no se producirían tuits ni en el tratamiento ni en el control); incluir los días-usuario sin tuits produce un aumento del 2,1 % y del 4,0 % en la calidad media y total, respectivamente. Además, el nivel de discernimiento compartido (es decir, la diferencia en el número de enlaces principales frente a falsos o hiperpartidistas compartidos por usuario-día; la interacción entre el ficticio posterior al tratamiento y el tipo de enlace) fue 2,8 veces mayor después de recibir el mensaje de precisión ( b = 0,059, t (5371) = 3,27, región de aceptación nula del 95 % de t [−0,31, 2,67], P FRI = 0,003).
Para proporcionar más soporte para la cuenta basada en la falta de atención, contrastamos el uso compartido de menor participación (en el que el usuario simplemente vuelve a compartir el contenido publicado por otro usuario: es decir, retuitea sin comentarios) con el uso compartido de mayor participación (en el que el usuario invierte algo de tiempo y esfuerzo para crear su propia publicación o agregar un comentario al compartir otra publicación). El intercambio de menor compromiso, que representa el 72,4 % de nuestro conjunto de datos, presumiblemente implica menos atención que el intercambio de mayor compromiso; por lo tanto, el relato basado en la falta de atención del intercambio de información errónea predice que nuestra manipulación debería afectar principalmente el intercambio de menor compromiso. De acuerdo con esta predicción, observamos una interacción positiva significativa ( b = 0.008, t (5371) = 2.78, 95% región de aceptación nula det [−0.80, 2.24], P FRI = 0.004), de modo que el tratamiento aumenta la calidad promedio de compartir con menor compromiso pero no compartir con mayor compromiso. Además, no encontramos un efecto de tratamiento significativo en la cantidad de publicaciones sin enlaces a ninguno de los sitios de noticias utilizados en nuestros análisis principales ( b = 0,266, t (5375) = 0,50, región de aceptación nula del 95 % de t [−1,11, 1,64 ], P VIE = 0,505).
En particular, los efectos significativos que observamos no son exclusivos de un conjunto particular de opciones analíticas. La Figura 4b muestra la distribución de los valores de P observados en 192 análisis diferentes que evalúan el efecto general del tratamiento sobre la calidad promedio, la calidad sumada o el discernimiento bajo una variedad de opciones analíticas. De estos análisis, el 82,3% indica un efecto de tratamiento positivo significativo (y ninguno de los 32 análisis de publicaciones sin enlaces a un sitio de noticias, en el que no esperaríamos un efecto de tratamiento, encuentra una diferencia significativa). Para obtener detalles, consulte la Tabla 4 de datos ampliados y la sección 5 de Información complementaria .
Finalmente, examinamos los datos a nivel del dominio (Fig. 4c ). Vemos que el efecto del tratamiento es impulsado por el aumento de la fracción de publicaciones de sitios calificados con enlaces a sitios nuevos convencionales con sólidos estándares editoriales, como el New York Times , y la disminución de la fracción de publicaciones de sitios calificados que se vinculan a sitios hiperpartidistas relativamente poco confiables. como Breitbart . De hecho, una correlación por pares a nivel de dominio entre la calificación del verificador de hechos y el cambio en el intercambio debido a la intervención muestra una relación positiva muy fuerte (dominios ponderados por el número de publicaciones previas al tratamiento; r (44) = 0.74, P < 0.0001), replicando el patrón observado en los experimentos de la encuesta (Fig. 3a-c). En resumen, nuestro mensaje de precisión indujo con éxito a los usuarios de Twitter que compartían regularmente información errónea a aumentar la calidad promedio de las noticias que compartían.
En la sección 6 de Información complementaria , usamos modelos computacionales para conectar nuestras observaciones empíricas sobre las decisiones de compartir a nivel individual en los estudios 3 a 7 con la dinámica a nivel de red de la difusión de información errónea. A través de una variedad de estructuras de red, observamos que la dinámica de la red puede amplificar sustancialmente la magnitud de los efectos del tratamiento en el intercambio (Datos extendidos Fig. 6). Mejorar la calidad del contenido compartido por un usuario mejora el contenido que ven sus seguidores y, por lo tanto, mejora el contenido que comparten sus seguidores. Esto, a su vez, mejora lo que ven y comparten los seguidores de los seguidores, y así sucesivamente. Por lo tanto, los efectos acumulativos de una intervención de este tipo sobre cómo se propaga la información errónea a través de las redes pueden ser sustancialmente mayores que lo que se observa cuando solo se examina a las personas tratadas, particularmente dado que, en el estudio 7, encontramos que el tratamiento es tan efectivo, si no más. así, para usuarios con mayor número de seguidores (ver Información Complementaria sección 5 ); y que nuestras estimaciones del tamaño del efecto del tratamiento en el estudio 7 son conservadoras porque no sabemos cuándo (o si) los usuarios realmente vieron nuestro mensaje de intervención.
Conclusión
Juntos, estos estudios sugieren que al decidir qué compartir en las redes sociales, las personas a menudo se distraen de considerar la precisión del contenido. Por lo tanto, cambiar la atención al concepto de precisión puede hacer que las personas mejoren la calidad de las noticias que comparten. Además, encontramos una disociación entre los juicios de precisión y las intenciones de compartir que sugiere que las personas pueden compartir noticias en las que no necesariamente creen firmemente. Como consecuencia, las creencias de las personas pueden no ser tan partidistas como parecen indicar sus redes sociales. Se necesita trabajo futuro para identificar con mayor precisión el estado de creencia de las personas cuando no reflexionan sobre la precisión. ¿Es que las personas no tienen una creencia particular en un sentido u otro, o que tienden a asumir que el contenido es verdadero por defecto 31 ?
Una limitación sustancial de nuestros estudios es que se centran en el
Quien controla la evidencia controla la MBE
Quien controla la evidencia controla la Medicina Basada en la Evidencia. Por Glen Spielmans.
Reseña del libro: La ilusión de la Medicina Basada en la Evidencia: exposición de la crisis de credibilidad de la investigación clínica; de Jon Jureidini y Leemon McHenry.

La Medicina Basada en la Evidencia nació de las mejores de las intenciones. Los ensayos clínicos aleatorizados (ECAs) debían estudiar qué es lo que mejor funciona y los efectos secundarios durante el tratamiento. Los resultados de los ensayos clínicos deberían guiar nuestras opciones de tratamiento, lo que nos tendría que llevar a seleccionar las mejores y las que tuvieran menos efectos adversos. La Medicina Basada en la Evidencia es ampliamente aceptada por la medicina, incluso por la industria farmacéutica, que la incorporó a su argumentario para vender. Es difícil imaginar una campaña moderna de marketing farmacéutico sin la presentación de resultados de ensayos clínicos.
La industria farmacéutica exhibe su compromiso con la investigación como un modo de beneficiar a los pacientes. Sus documentos internos dicen lo contrario. Un documento interno de Pfizer afirma que “la investigación se realiza para “mejorar en la venta de Sertralina de modo más eficaz… el propósito de la utilización de datos es dar soporte, de modo directo o indirecto, al marketing de nuestros productos”. Un documento de Eli Lilly decía que la compañía debía “desarrollar investigaciones científicas y planes de publicaciones que mejoraran el posicionamiento en el mercado del producto y se acercara al ideal. Extraer los datos para publicar y generar evidencias que puedan dar soporte a las razones para creer en las promesas de la marca”. Estos son dos de muchos ejemplos posibles. En su excelente libro, “La ilusión de la Medicina Basada en la Evidencia” Jon Jureidini y Leemon McHenry analizan qué sucede cuando los datos de los ensayos clínicos no respaldan a la marca.
Los autores están especialmente cualificados para explorar las deficiencias de la Medicina Basada en la Evidencia. Jon Jureidini, profesor de Psiquiatría y Pediatría en la Universidad de Adelaide y Leemon McHenry, profesor emérito de Filosofía en la Universidad de Carolina, han revisado miles de páginas de documentos internos de la industria que provenían de un litigio contra GSK y Forest en relación con antidepresivos. Yo también he podido consultar muchos de esos documentos además de documentos de otras empresas (Eli Lilly, Janssen, AstraZeneca, Pfizer y Parke-Davis). Los lectores deben de saber que Jureidini y McHenry han estado involucrados en casos contra la industria farmacéutica y han recibido honorarios por ese trabajo. Yo no estoy implicado en acciones legales contra empresas farmacéuticas y considero que las interpretaciones que han realizado son precisas y razonables.
Información deficiente sobre estudios con fármacos antidepresivos.
Basados en documentos internos de la industria, los autores describieron problemas con dos ensayos clínicos de antidepresivos financiados por la industria. El estudio 329 estudió la paroxetina y fue financiado por SmithKlineBeecham (ahora GSK); y el CIT-MD-18, que fue un ensayo sobre citalopram financiado por Laboratorios Forest. Los documentos internos de la industria mostraban que ambas empresas conocían que los resultados de eficacia no era satisfactorios pero los artículos en revistas y los esfuerzos de marketing hicieron hincapié en justamente lo contrario. Los efectos adversos fueron también caracterizados y comunicados de modo insuficiente. El marketing prevaleció sobre la ciencia, lo cual se afirma claramente en muchos documentos internos a los que tuvieron acceso Jureidini y McHenry.
La página web de GSK informa de su compromiso con los datos, que viene de antiguo y defiende que publica los datos tanto a nivel individual de los pacientes como a nivel del reporte de estudios clínicos (resúmenes de ensayos que contienen más información que los artículos en revistas). Esto no suscita ninguna conmoción en Jureidini y McHenry. Saben que esta disposición de GSK no tiene que ver con un compromiso con la transparencia de la ciencia. Tiene que ver con un imperativo legal, el que le impuso el Estado de Nueva York tras comprobar que ocultó datos desfavorables para la empresa de sus estudios de eficacia y seguridad de Paroxetina. En 2015, el Estudio 329 se convirtió en uno de los pocos ensayos patrocinados por la industria cuyos datos pudieron ser analizados por un equipo de investigadores independientes a los que la compañía les permitió el acceso. Jureidini fue uno de los miembros de este equipo. Los esfuerzos de reanalizar el Estudio 329 fueron realmente notables. GSK, autoproclamada como campeona del acceso a sus datos, en primer lugar retrasó la entrega de los datos al equipo evaluador independiente. Los datos finalmente se pusieron a disposición de modo muy limitado, como datos en crudo prescindiendo de la identificación y sin que se pudieran guardar o imprimir, lo que demoró de sobremanera el trabajo. La reevaluación concluyó que la Paroxetina carecía por completo de eficacia mientras que el manuscrito original del Estudio 329 patrocinado por la empresa había concluido de manera falaz que el fármaco era eficaz. Además el trabajo original no informaba de la ideación y comportamientos autolíticos (suicidas) y se refería a ellos con el eufemismo de “labilidad emocional” en lugar de utilizar términos más precisos, específicos y preocupantes.
El libro de “La ilusión de la Medicina Basada en la Evidencia” describe numerosos casos de documentos internos de las compañías GSK y Forest para contrarrestar datos en su contra con fines de marketing. Por ejemplo, a varios participantes en el estudio CIT-MD-18 se les proporcionó una intervención del estudio (se le proporcionó medicación) sin cegamiento. Según el protocolo del estudio esos datos se debían convertir en inutilizables. Sin embargo, el objetivo primario solamente resultaba estadísticamente significativo si justamente los pacientes que no podían ser elegidos lo eran, convirtiendo el estudio favorable al medicamento. El artículo de la revista científica que comunicó los resultados del estudio no mencionó este problema. La comunicación de Forest con la FDA subestimó la falta de cegamiento adecuado, que solamente tenía la pega de que podía causar sesgo. Administrar medicamentos sin cegamiento en sus estudios no solo causa sesgos sino que invalida dichos estudios. En un correo electrónico interno se habla de la expresión “potencial de causar sesgo” como un eufemismo considerable. El creador de este eufemismo sostuvo que parte de su trabajo era crear esos eufemismos para ponerlos a disposición de la Medicina y el marketing. Jureidini y McHenry incluyen numerosas anécdotas perturbadoras provenientes de los documentos internos de las compañías.
Los detalles, inquietantes descripciones del Estudio 329 y del CIT-MD-18 en el capítulo 2 y a lo largo del libro, son algo a destacar. Los autores se afanan por describir la problemática del complejo académico, docente y de publicación dominado por la industria farmacéutica que ha transformado la Medicina Basada en la Evidencia en la Medicina basada en el Marketing. Estos asuntos no es que sean particularmente originales, ya que han sido tratados de modo excepcional por autores como David Healy, Carl Elliott, John Abramson y Marcia Angell. De hecho, muchas personalidades que apoyaron a la Medicina Basada en la Evidencia en sus inicios han hecho sonar las alarmas. Por ejemplo, el prolífico y respetado investigador John Ioannidis fue uno de los mentores de la Medicina Basada en la Evidencia. Su entusiasmo ha decaído. Ha afirmado que “las compañías no deberían evaluar sus propios productos” o “si les obligan a esto no puedo culparlos de comprar la mejor publicidad para vender”. Jureidini y McHenry ensamblan muchas de las piezas que demuestran que la Medicina Basada en la Evidencia ha sido secuestrada por los departamentos de marketing de la industria farmacéutica. “La ilusión de la Medicina Basada en la Evidencia” proporciona sólidas pruebas de que las industrias farmacéutica y tecnológica ejercen influencias indebidas sobre quienes difunden el conocimiento científico, por ejemplo revistas científicas y simposios, sitios web relevantes y el sistema de formación de profesionales. En cada uno de estos foros, la industria exagera con la eficacia y minusvalora aspectos como la seguridad y la tolerabilidad.
Fantasmas (Ghost).
[Nota del traductor: en castellano la traducción más exacta sería “impostores”, hace referencia a profesionales sanitarios que presentan con su nombre publicaciones dictadas o cuasidictadas por la industria que les apadrina y esponsoriza].
La descripción de la escritura fantasma que hacen Jureidini y McHenry y la gestión de “fantasmas” en todo el proceso de la investigación forman parte del objetivo del libro y merece la pena leerlas, incluso para quienes están familiarizados con estos temas. Al principio del ciclo de producto, las empresas farmacéuticas crean planes de publicación para difundir hallazgos de investigación del modo más influyente. ¿Qué datos deberían ser publicados y en qué revistas para construir la impresión más potente de que la evidencia respalda el uso de un producto? Las compañías de comunicación médica están bien pagadas por la industria farmacéutica para que aseguren que los datos se conviertan en manuscritos efectivos que sean citados como una prueba de la eficacia y la seguridad de los medicamentos. Los escritores médicos aseguran que lo que escriben haga cierta la promesa de la marca dejando claro que los medicamentos a promocionar están llenos de las promesas de la Medicina Basada en la Evidencia.
[Nota del traductor: los escritores médicos (medical writers) son unas figuras profesionales especializadas en el arte de escribir artículos científicos, que suelen tener conocimientos sanitarios y trabajar para las industrias].
Los escritores médicos y las editoras de revistas médicas poseen un particular concepto de escritura fantasma. Si el nombre de un escritor médico que escribió el primer borrador figura en un pie de página declarando que solamente brindó apoyo editorial no se considera escritura fantasma. Sin embargo la definición del diccionario y el sentido común indican que si la persona que escribe un trabajo no está citada como autor se trata de una escritura fantasma. Las personas citadas como autores son líderes de opinión y académicos cuyas creencias se alinean con las de la industria y quienes característicamente reciben pagos por consultoría, pagos por dar conferencias y/o honorarios por investigación. Los líderes de opinión son seleccionados por la industria porque sus visiones se alinean con las del patrocinador y por su historial de publicaciones y su prestigio académico. Estas personas están bastante ocupadas y pueden no tener tiempo para contribuir a todos los manuscritos que llevan su nombre. Los escritores fantasma son los encargados de tener a tiempo los manuscritos.
Desde este punto de vista, la escritura fantasma es indignante por adjudicarles la categoría de autor si no los escribieron, basándose en estudios que no diseñaron y en interpretaciones de datos que no hicieron. Es probable que las labores que realizaron: reclutar pacientes, supervisión de tipo casi administrativo o editar pequeños detalles puedan no justificar una autoría. Pero, como señalan Jureidini y McHenry, el problema mayor es que “los autores” carecen de acceso a los datos en bruto y que dependen de los análisis y de las interpretaciones de los datos de la propia industria. En gran medida el patrocinador controla los datos, cómo se analizan y cuáles son los datos que aparecen finalmente en el trabajo. Alastair Matheson, un antiguo “escritor médico”, sostiene que los autores “académicos” hacen contribuciones que aportan tan poco que se convierten en prescindibles o sustituibles. El contenido del trabajo puede variar dependiendo de quiénes sean los líderes de opinión. Pero el mensaje final, que es que la utilidad del producto está respaldada en datos permanece intacto con independencia de quiénes sean los autores, que han sido seleccionado por el fabricante de antemano. Matheson sostiene que “si un proyecto es impulsado y financiado por una empresa y sus datos son propiedad privada de esa empresa entonces es un trabajo de esa empresa (comercial) y por medio de la autoría y de otros dispositivos así debe ser presentado; no como ambiguo y supuestamente académico. Esto es algo básico. En otras palabras, este supuesto bastión de la ciencia (la publicación de ensayos clínicos aleatorizados en prestigiosas revistas médicas) es más un producto comercial que un esfuerzo científico. La presencia de los líderes de opinión añade poco a las fortalezas o debilidades de los ensayos clínicos aleatorizados financiados por la industria. La autoría de los líderes de opinión está diseñada principalmente para envolver el producto de la empresa (el manuscrito publicado) en una apariencia científica que reduzca la percepción de los lectores de influencia de la empresa.
Revistas científicas.
Alguien ingenuo podría esperar que hubiera revistas que se opusieran e intentaran controlar esta influencia de la industria. Pero los editores de revistas son profundamente dependientes de la industria farmacéutica para obtener ingresos. La industria encarga gran cantidad de reimpresiones de artículos de revistas con fines de marketing. Además, una gran cantidad de publicidad en las revistas contribuye a las ganancias. Los artículos que critican a la industria no generan ingresos. Muchos editores de las revistas y miembros del consejo editorial tienen conflictos de interés con empresas farmacéuticas. Los autores dieron cuenta de todas estas problemáticas cuando enviaron artículos que criticaron los estudios 320 y CIT-MD-18. Tuvieron dificultades para encontrar un medio de publicación de estos artículos a pesar del rigor de su trabajo. Algunas editoriales temen acciones legales por parte de las empresas si publican artículos críticos. Lamentablemente, los ensayos clínicos aleatorizados con defectos son mucho más fáciles de publicar que los artículos que ponen de manifiesto mediante crítica esos defectos. Y esto es especialmente cierto cuando se presentan documentos internos de las compañías para respaldar afirmaciones. Estos documentos a menudo sacan a la luz aspectos truculentos de las empresas y esto puede aumentar el temor entre los editores de problemas legales.
Sesgo de amplificación.
Después que la investigación es publicada en las revistas hallamos nuevas oportunidades para el sesgo y la influencia. Los representantes de la industria presentan los trabajos de investigación de manera amistosa en conversaciones con los profesionales que pueden prescribir. La industria paga una formación médica continuada para que produzca una educación predecible y amigable con sus intereses y garantizar así que los prescriptores conozcan las bondades de los últimos medicamentos de marca. Las revisiones sistemáticas y los metaanálisis sintetizan la evidencia de ensayos clínicos aleatorizados. Estos trabajos de revisión de ECAs a menudo ignoran el hecho de que hallazgos desfavorables no son publicados en ocasiones y que los estudios son diseñados a menudo para favorecer al producto patrocinado. De hecho, exagerar los beneficios del tratamiento y subestimar los riesgos es práctica común. Por ejemplo Turner et al examinaron los ECAs que sirvieron para la aprobación por el regulador (FDA) de 12 antidepresivos de 1987 a 2004. Basándose en esta serie de estudios, cada uno de los medicamentos tuvo un efecto mayor en los artículos de las revistas científicas que el presentado a la FDA.
Extrayendo datos de los artículos publicados en revistas científicas acerca de ECAs con un software se puede hacer un metaanálisis, generalmente sin considerar los problemas en las características del diseño del estudio o los fallos en la presentación de los datos. Estos metaanálisis se erigen en la base de las Guías de Práctica Clínica, las cuales se escriben y se difunden para que los prescriptores se puedan apoyar en “la mejor evidencia”. La máquina de la Medicina Basada en la Evidencia produce ensayos clínicos, revisiones y guías supuestamente basadas en la mejor evidencia pero Jureidini y McHenry señalan que simplemente estamos siguiendo a la Medicina Basada en la Evidencia sin prestar atención a si la evidencia se parece a los datos que la soportan.
Líderes de opinión.
En muchos países, la financiación pública para las universidades ha disminuido. La industria farmacéutica ha proporcionado una inyección de dinero a través de fondos de investigación para estudiar sus productos. Esto conduce a conflictos de interés incómodos y los autores describen casos de investigadores que plantearon objeciones a medicamentos y se crearon un problema, en ocasiones perdiendo sus empleos. De este modo, muchos líderes de opinión exageraron los beneficios del tratamiento y han minimizado sus riesgos. A menudo firman acuerdos de no-divulgación que les prohíben compartir datos negativos. A diferencia de las personas que denuncian irregularidades de la industria, los líderes de opinión que trabajan para ella no son denunciados ni penalizados por estas prácticas. De hecho los líderes de opinión suelen estar muy bien retribuidos. Su participación con la industria genera listas de publicaciones impresionantes, lo que refuerza su reputación científica, independientemente de que no hayan participado realmente en el diseño de los estudios, de que no hayan examinado los datos en bruto o de que hayan presentado con su nombre trabajos en los que prácticamente no hayan escrito ellos. Jureidini y McHenry hablan sobre líderes de opinión que participaron claramente de la escritura fantasma que luego terminaron siendo líderes de las principales sociedades científicas. Las universidades y las sociedades científicas se han mostrado reacias a defender a la ciencia, especialmente cuando se puede ver afectada la financiación de la industria.
No es ciencia real.
Los autores incorporan el trabajo de Karl Popper, cuyas manifestaciones del racionalismo crítico aparecen frecuentemente en “La ilusión de la Medicina Basada en la Evidencia”. Popper argumentó que la ciencia avanza cuando las hipótesis científicas son falsables y están sujetas a revisión o a descarte cuando no están respaldadas por datos. Sin embargo, la investigación financiada por la industria está impulsada por el deseo de obtener ganancias, no por hacer buena ciencia. En ocasiones, la ciencia y el afán de lucro se alinean. Pero los autores muestran que la gran mayoría de los medicamentos nuevos son medicamentos «me too” que cuentan con mecanismos de acción bastante similares a los de los ya existentes. Dichos medicamentos normalmente aportan poco o ningún beneficio sobre los tratamientos conocidos, que son más baratos. En contra de los principios de Popper, las teorías científicas acerca de los efectos de los medicamentos no están sujetas al principio de falsabilidad. Cuando los ensayos clínicos no apoyan la eficacia del tratamiento, los datos son a menudo manipulados para aparentar que el medicamento es efectivo. Las teorías que subyacen a los mecanismos de acción del tratamiento también se utilizan como material de marketing mucho después de que la ciencia no haya podido confirmar sus premisas, como la teoría de la depresión por la disfunción de serotonina.
Fallo regulatorio.
Los autores destacaron que la FDA no había detectado una inclusión inapropiada de pacientes debidos a cegamiento inadecuado en el estudio CIT-MD-18. Sobre la base de un estudio sobre citalopram favorable y un estudio también pero favorable pero no tanto como el primero de escitalopram, la FDA aprobó el escitalopram para la depresión en adolescentes. La FDA consideró al citalopram suficientemente similar al escitalopram, por lo que un ensayo favorable al citalopram se podría considerar también favorable para el escitalopram. Esto contradice la ley de EEUU que dice que se necesitan al menos dos ensayos favorables para aprobar un medicamento. Jureidini y McHenry dan cuenta de testimonios de exevaluadores de la FDA que fueron presionados para aprobar tratamientos en contra de los datos suministrados por los ensayos clínicos. Habiendo revisado varias evaluaciones de la FDA de antidepresivos para un proyecto anterior, Jureidini y McHenry describen anomalías adicionales en el proceso de regulación, lo que les lleva a concluir que el proceso de estudiar y regular nuevos medicamentos no sirve para evaluar adecuadamente su eficacia o seguridad.
Hay muy poco que criticar del modo en el que los autores del libro citan los trabajos científicos relevantes y los documentos internos. “La ilusión de la Medicina Basada en la Evidencia” es un recurso indispensable para aquellos interesados en la Medicina Basada en la Evidencia y sus fallos. Este libro sería particularmente esclarecedor para aquellos que realmente creen en los principios de la Medicina Basada en la Evidencia y no están familiarizados en cómo la industria la ha utilizado para satisfacer necesidades de marketing. La perversión de la Medicina Basada en la Evidencia debe ser conocida por los médicos, investigadores y pacientes, de modo que podamos reunir el impulso necesario para mejorar el modo en el que se evalúan los tratamientos y se evalúan los datos de los ensayos clínicos.
Los autores señalan que se han intentado varias soluciones para abordar esta realidad, desde el registro de los ensayos previo a su comienzo, acciones legales contra la industria farmacéutica y otros… y que sus efectos han sido mínimos. Proponen que la industria no debería evaluar sus propios productos, especialmente en lo concerniente a ensayos clínicos claves para la aprobación de sus productos por los reguladores. Las empresas deberían contribuir a un fondo. Investigadores independientes que no pertenecieran a la industria utilizarían este dinero para realizar estudios y los datos serían un bien público, no un recurso privado que un patrocinador describe en términos poco realistas y siempre favorable a sus intereses. Quizá esto funcione. O quizá la industria encontraría otros modos alternativos de influencia. En cualquiera de los casos es difícil sostener que la Medicina Basada en la Evidencia está cumpliendo actualmente su propósito. Con el fin de procurar el beneficio de los pacientes y ayudar al conocimiento científico objetivo, la actual Medicina Basada en la Evidencia orientada al marketing precisa de una reestructuración importante, cuando no de una disolución.
MBE habla del mapa pero no del territorio (el cuerpo) ni el paisaje (la vivencia). Toda la partida parece jugarse dentro del tablero de ajedrez biomédico sin considerar que este tablero está incluido en unos contextos más amplios
Toma de decisiones no se deriva directamente de los datos como quieren la industria, las instituciones científicas y profesionales como los colegios de médicos,
Dedicar menos tiempo a conocer el ciclo de krebs y más a saber metodología, hacer papeles, comunicación, etc.
El clínico no tiene muchas posibilidad de criticar directamente las pruebas
Siempre habrá incertidumbre
Hay que diferenciar entre datos. información y conocimiento La evidencia final no es la suma de evidencias parciales
El conocimiento
la pirámide del conocimiento (también llamada Jerarquía DIKW o DICS), nos traslada la necesidad de filtrar la información para poder ascender de los datos al conocimiento dentro de nuestras organizaciones.
¿Por qué es tan importante tener en cuenta este planteamiento? Porque muchas veces, en materia de Seguridad y Salud, estamos acostumbrados a medir eventos ya pasados sin establecer unos mecanismos adecuados que nos permitan adquirir el conocimiento adecuado dentro de la organización. ¿El motivo? No todas las organizaciones tienen una cultura preventiva ni una cultura del dato adecuada.
El conocimiento 2
1. Proceso de captura de datos
Para ello, en primer lugar, se debe establecer una estrategia de captura del dato adecuada. La tecnología actual permite, gracias al uso de apps o dispositivos móviles, una captura eficaz de todos los datos preventivos en el lugar donde ocurren: registro de inspecciones y observaciones de seguridad, accidentes, incidentes… Se pueden registrar de forma fácil y sencilla con la consiguiente mejora en tiempo y eficiencia. Se evita papeleo innecesario y aumenta de forma indirecta la productividad.
2. Análisis y verificación de datos
En segundo lugar, una vez que tenemos los datos, hemos de conseguir convertirlos en información útil para la organización. Saber que tenemos un número determinado de accidentes, que hemos realizado un número de inspecciones… no aportan información de por sí. Debemos buscar indicadores que aporten información relevante, que sean fácilmente comparables, que no estén contaminados por otros datos y que sirvan a la organización. Hablar de índice de frecuencia, porcentaje de inspecciones realizadas sobre el total de la plantilla, ratios de accidentes con baja versus los sin baja, el índice de absentismo… Como ves, son indicadores más útiles que los números absolutos.
Por tanto, es evidente que la información permite resolver preguntas claves dentro de la organización. ¿Cuánto ha descendido nuestro índice de frecuencia respecto al año anterior? ¿Qué porcentaje de trabajadores no dispone de formación de riesgos laborales? Son solo algunos ejemplos de preguntas claves que nos debemos plantear de cara a mejorar nuestra organización en materia preventiva.
En esta fase, no sólo es importante realizar esas agrupaciones de datos, sino también establecer mecanismos adecuados para verificar que la captura de datos es adecuada. Por ejemplo, en los sistemas de captura de datos que usamos, ¿Existe un sistema de registro de los cambios?, ¿Tenemos un sistema para detectar las variaciones? ¿Se identifican claramente las personas que realizan las acciones? Y un largo etcétera.
3. Convertir los datos en conocimiento
En tercer lugar, a medida que avanzamos en la captura de datos de forma eficiente y en extraer la información de forma adecuada, tenemos que transformar esa información en conocimiento. Para ello, una pieza clave es la experiencia, bien interna, bien mediante asesoramiento externo. Las variaciones que hemos tenido de número de inspecciones, ¿Es porque hemos variado el número de trabajos?, ¿Ha habido variaciones en el proceso productivo que nos pueden afectar?, ¿Existe un cambio normativo?, etc. Responder a preguntas similares a estas nos ayudará a poner en valor los datos obtenidos.
En conclusión, la sabiduría llegará cuando combinemos el conocimiento con las posibles soluciones que podemos implantar para mejorar nuestros indicadores. ¿Qué acciones debemos desarrollar para mejorar nuestros indicadores? ¿Necesito reforzar la formación en base a los últimos accidentes ocurridos? ¿Qué zonas tienen mayor número de inspecciones con deficiencias? ¿Hay relación entre el número de accidentes y las inspecciones realizadas? ¿Usamos indicadores proactivos adecuados? ¿Qué puedo hacer si veo que todos los años tengo más accidentes en marzo? Son ejemplos de preguntas que nos ayudarán de cara a mejorar la cultura preventiva de nuestra organización.
4. Herramientas para la conversión de datos en conocimiento
Por último, para poder llevar a cabo todo este proceso de forma exitosa es indispensable disponer de:
- Un sistema de captura de datos adecuado que nos permita garantizar la fiabilidad y validez de los datos obtenidos.
- Objetivos alineados con la estrategia de la organización.
- Un cuadro de mando que nos permite realizar un seguimiento adecuado de los indicadores asociados a los objetivos.
 Ejemplo de cuadro de mando para realizar el seguimiento de los indicadores
Ejemplo de cuadro de mando para realizar el seguimiento de los indicadores
Las pruebas para trabajar en forma de MBE está secuestrada por la industria, por eso ni hay otra alternativa
Hay que cambiar la forma de elaborar pruebas
No hay paradigma nuevo que la sustituya de momento
La evidencia se puede manipular y sesgar las interpretaciones
Nace en un momento de epidemiologia lineal y no sistémic
Aplicación cualitativa de esas evidencias
Calidad evidencias
Añadir elementos cualitativos
CONFLICTO DE INTERESES DE ESTAS CHARLAS Estas 3 charlas forman parte de un evento formativo más amplio sobre búsqueda de información ética y relevante para médicos financiado por el Colegio de Médicos de Toledo y/u otras instituciones sanitarias.


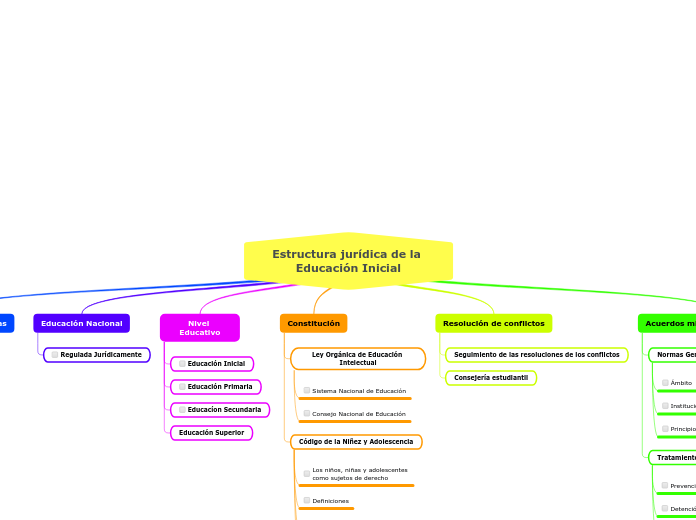

 Pulsa aquí para descargar en PDF
Pulsa aquí para descargar en PDF


































 Ejemplo de cuadro de mando para realizar el seguimiento de los indicadores
Ejemplo de cuadro de mando para realizar el seguimiento de los indicadores


