Cardiomiopatía periparto
Hallazgos clínicos
Hipertensión en 50%
Taquicardia y S3
Palpitaciones
Aumento de la presión yugular
Edema periférico con fóvea
Estertores bibasales
Disnea paroxística nocturna
Ortopnea
Taquipnea
Fatiga
Tos
Disnea de esfuerzos
Diagnósticos diferenciales
Preeclampsia severa
Tirotoxicosis
Sepsis
Causas cardíacas
Cardiomiopatía hipertensiva
Cardiomiopatía de Takotsubo
Infarto agudo de miocardio
Causas pulmonares
Edema pulmonar agudo por tocolisis prolongada o preeclampsia
Tromboembolismo pulmonar por hipercoagulabilidad periaparto
Neumonía por inmunotolerancia durante la gestación
Abordaje diagnóstico
Criterios dignósticos
Ecocardiograma sugestivo de disfunción ventricular izquierda
Dimensión telediastólica del ventrículo izquierdo >2,7 cm/m2
Acortamiento fraccional <30%
Fracción de eyección <45%
Ausencia de enfermedad cardíaca 1 mes antes de parto
Ausencia de otras causas de falla cardíaa
Falla cardíaca 1 mes antes del parto o 5 meses después
Gold standard ante alta sospecha de cardiomiopatía periparto
Ecocardiograma transtorácico
Evaluación inicial
TAC (si está indicado)
Radiografía de tórax
Aumento de la silueta cardíaca y edema pulmonar
Estudios de laboratorio
Dímero D
Normal/elevado
Troponina T
BNP
Elevado
Uroanálisis
K+, Na+, Cl-, Ca+ séricos
Función renal
Función hepática
Hemograma
Normal
Electrocardiograma
Hallazgos esperados
Eje desviado, taquicardia sinusal, distensión de las cavidades/hipertrofia ventricular izquierda
Historia clínica, examen físico
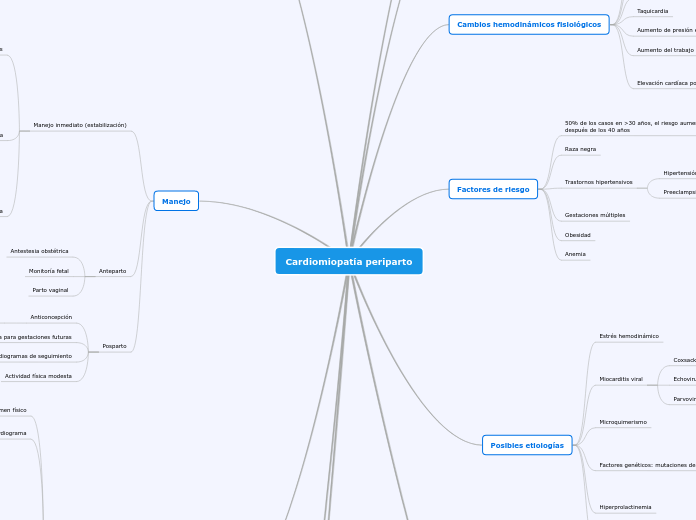
Manejo
Actividad física modesta
Ecocardiogramas de seguimiento
Consejería para gestaciones futuras
Anticoncepción
No ACO combinados
Parto vaginal
Monitoría fetal
Antestesia obstétrica
Manejo inmediato (estabilización)
En caso de identificarse preeclampsia
Manejo antihipertensivo según indicación
Sulfato de magnesio
Intervención médica
Anticoagulación
IECA/ARA II
Posparto
Calcio antagonistas
Anteparto
Hidralazina /nitratos
Beta bloqueadores
Manejo de fluidos
O2 suplementario para SatO2 >95%
Restricción hídrica
Diurético de asa IV
Seguimiento
Recurrencia de 21%
Durante siguiente gestación
Toma de BNP seriado
Si se desea nueva concepción
Toma de BNP basal
Eco TT antes de gestación
Consulta con cardiología
Consejería con medicina materno fetal
Farmacológico
Calcioantagonistas
B bloqueadores + IECA x 1 año
Valoración anual de eco TT cuando haya mejoría
Evaluación de función ventricular con eco TT a los 6 meses posparto.
Fisiopatología
7- sFlt-1 neutraliza VEGFA y VEGFB causando disfunción endotelial
6. La placenta secreta simultáneamente (en especial en preeclampsia) sFlt-1
5. Isquemia miocárdica, insuficiencia metabólica y apoptosis
4. La vasoinhibina actúa sobre el endotelio induciendo apoptosis y microRNA-146a que a su vez lleva a isquemia y apoptosis de cardiomiocitos.
3. Catepsina D hace cliva a la prolactina produciendo vasoinhibina
2. Secreción de catepsina D
1. Predisposición genética: TTN, TTNC1, STAT3
Regulan función de cardiomiocitos
Posibles etiologías
Factores antiangiogénicos
Inhibición de VEGF
sFlt-1
Hiperprolactinemia
Factores genéticos: mutaciones de genes cardíacos
STAT3
TTNC1
TTN
Microquimerismo
Miocarditis viral
Parvovirus B19
Echovirus
Coxsackie virus
Estrés hemodinámico
Factores de riesgo
Anemia
Obesidad
Gestaciones múltiples
Trastornos hipertensivos
Preeclampsia
Hipertensión arterial
Raza negra
50% de los casos en >30 años, el riesgo aumenta 10 veces después de los 40 años
Cambios hemodinámicos fisiológicos
Elevación cardíaca por elevación diafragmática
Disminución distensibilidad pulmonar
Cambio del eje cardíaco
Aumento del trabajo del ventrículo izquierdo
Aumento de presión en cuña de la arteria pulmonar
Taquicardia
Disminución de la tensión arterial
Disminución de la resistencia vascular periférica y pulmonar
Aumento de gasto cardíaco
Importancia
Mortalidad del 26%
Aumento de incidencia de condiciones cardiovasculares en gestantes
Incidencia en aumento
1/1.000
Definición
Disfunción del ventrículo izquierdo y falla cardíaca de causa desconocida que ocurre en al último mes de la gestación hasta 5 meses posparto