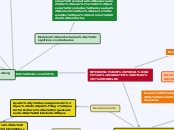
Manejo de sangrado después de un traumatismo mayor
31. Antitrombina II
No se emplean en el tratamiento con traumatismo hemorrágico.
30. Desmopresina
Se considera en la hemorragia microvascular refractaria si el paciente se trató con fármacos inhibidores de plaquetas como la ASS.
Puede no administrarse de forma rutinaria en pacientes con traumatismo hemorrágico
29. Concentrado de complejo de protrombina
Se emplea en la reversión de emergencia de los anticoagulantes orales dependientes de vitamina K.
28. Factor de coagulación VII recombinante activado
considerado en:
Falla de uso de componentes sanguíneos
Falla de intentos estándares para controlar la hemorragia
Traumatismo cerrado
Hemorragia importante y persistente
27.Agentes fibrinolíticos
La terapia se guía por monitorización tromelastrometrica y se detiene una vez controlada la hemorragia.
Dosis: acido e-aminocaproico de 100 a 150 mg/kg/h
Dosis: ácido tranexámico 10 a 15 mg/ kg seguida de 1 a 5 mg/kg/h
Controlar fibrinolisis y administrar agentes antifibrinolíticos a pacientes con hiperfibrinólisis
Considerar agentes antifibrinolíticos en pacientes con trauma hemorrágico.
Manejo de la coagulación
26. Fibrinógeno y crioprecipitado
Recomendamos el tratamiento con concentrado de fibrinógeno o crioprecipitado si una hemorragia significativa se acompaña de signos trombelastométricos de déficit de fibrinógeno funcional o un nivel de fibrinógeno en plasma de menos de 1,5 a 2,0 g / l
Sugerimos una dosis inicial de concentrado de fibrinógeno de 3 a 4 go 50 mg / kg de crioprecipitado, lo que equivale aproximadamente a 15 a 20 unidades en un adulto de 70 kg. Las dosis repetidas pueden estar guiadas por la monitorización trombelastométrica y la evaluación de laboratorio de los niveles de fibrinógeno
25. Plaquetas
Recomendamos que se administren plaquetas para mantener un recuento de plaquetas por encima de 50 × 109 /l (Grado1C). Sugerimos el mantenimiento de un recuento de plaquetas por encima de 100 × 109 /l en pacientes con politraumatismo que sangran gravemente o tienen un traumatismo craneoencefálico.
24. Plasma fresco congelado
Las dosis adicionales dependerán del control de la coagulación y de la cantidad de otros hemoderivados administrados
Tratamiento temprano con PFC descongelado en pacientes con hemorragia masiva (Grado 1B). La dosis inicial recomendada es de 10 a 15 ml / kg.
23. Calcio
Administre cloruro de calcio durante una transfusión masiva si los niveles de calcio ionizado son bajos o los cambios electrocardiográficos sugieren hipocalcemia.
Controlar los niveles de calcio ionizado durante la transfusión masiva.
22. Soporte de coagulación
Los traumas graves no solo ocasiones lesiones anatómicas, también forman coagulopatías estas pueden ser traumáticas de manera precoz se encuentra principalmente en pacientes con hipoperfusión.
El seguimiento y las medidas para apoyar la coagulación se inicien lo antes posible.
Resucitacion
21. Eritrocitos
Los eritrocitos contribuyen a una hemostasia generando trombina y activado la función de las plaquetas.
hemoglobina con un objetivo de 7 a 9 g /dl
20. Normoterapia
Manejo del sangrado y la coagulación
Aplicar medidas para reducir la pérdida de calor y calentar al paciente hipotérmico.
19. Terapia de fluidos
Adición de coloides en pacientes hemodinámica mente inestables.
Aplicar soluciones hipertónicas.
Aplicar cristaloides en paciente con trauma hemorrágico.
18. Reemplazo de volumen
Presión arterial sistólica objetivo de 80 a 100 mmHg sin lesión cerebral.
Intervención quirúrgica
17. Medidas hemostáticas locales
Uso de agentes hemostáticos asociado a lesiones parenquimatosas.
16. Cirugía de control de daños
Shock hemorrágico profundo:
transfusión de sangre.
reanimación adecuada
control temprano del sangrado
Empleo de cirugía en control de daños en lesiones graves que presenten:
coagulopatías
signos de hemorragia continua
shock hemorrágico profundo
15. Control temprano de hemorragias
Se debe controlar la hemorragia abdominal con intervención quirúrgica o taponamiento, junto con el uso de procedimientos hemostáticos locales. También se recomienda el pinzamiento aórtico.
14. Empaque, embolización y cirugía
Aunque los pacientes que hayan sido atendidos y estabilizados que tengan inestabilidad hemodinámica y rotura de anillo pélvico, deben ser recibir taponamiento preperitoneal temprano, control quirúrgico temprano.
13. Cierre y estabilización del anillo pélvico
Los pacientes con rotura del anillo pélvico en shock hemorrágico se sometan inmediatamente al cierre y estabilización del anillo pélvico.
Extensión del sangrado
12. Monitoreo de la coagulación
Para detectar la coagulopatía post traumática se debe usar la medición de:
plaquetas
fibrinógeno
tiempo de tromboplastina parcial activada
índice internacional normalizado
11. Déficit sérico de lactato y bases
La cantidad de lactato producida por la glucólisis anaeróbica es un marcador indirecto de la falta de oxígeno, la hipoperfusión tisular y la gravedad del shock hemorrágico.
Se debe realizar mediciones para el control de Shock.
10. Hematocrito
Las mediciones de hematocrito único no deben emplearse como marcador de laboratorio aislado de hemorragia.
Seguimiento del sangrado
6. Investigación adicional
Pacientes con un shock hemorrágico y una fuente de hemorragia no identificada deben someterse a una investigación adicional inmediata.
5. Intervención inmediata
Pacientes con shock hemorrágico y una fuente de hemorragia identificada deben someterse a un procedimiento de control de hemorragia inmediato a menos que las medidas de reanimación iniciales tengan éxito.
4. Ventilación
Aplicar la normo ventilación inicial de pacientes traumatizados si no hay signos de hernia cerebral inminente.
Fuente de sangrado
9. Tomografía abdominal.
El trauma abdominal de alta energía puede producir hemorragia abdominal ocasionando muerte en el paciente si no se la trata rápidamente, por lo cual un TC abdominal sirve como método diagnóstico rápido y no invasivo para detectar liquido intrabdominal.
Realizar una tomografía abdominal en pacientes con sospecha de hemorragia intrabdominal, hemorragia intratorácica o algún mecanismo de lesión de alto riesgo.
8. Intervención urgente
Se recomienda si el paciente tiene liquido intraabdominal e inestabilidad hemodinámica sea someta a una cirugía o intervención urgente.
7. Imagen
Es recomendable hacer estudios radiológicos en el paciente, para la detección de líquido en pacientes con traumatismo torácico.
Resultados
3. Evaluación inicial
La extensión de la hemorragia traumática debe evaluarse mediante:
respuesta a la reanimación inicial
patrón de lesión anatómica
fisiología del paciente
Identificar el mecanismo de causa.
Reanimación inicial y prevención de hemorragias posteriores.
2. Uso de torniquete
Tiempo máximo de 2 h.
Utilizar el torniquete como complemento para detener sangrado potencialmente mortal de lesiones abiertas en extremidades.
1. Tiempo transcurrido mínimo
Minimizar tiempo entre lesión y cirugía.
Materiales y métodos
Búsquedas exhaustivas de literatura en bases de datos informáticos.
El grupo formado por expertos adicionales en hematología y desarrollo de directrices, y representantes de las sociedades profesionales europeas pertinentes.
Estudios en humanos, el género y la edad no se limitaron.
Sistema GRADE para poder clasificar las recomendaciones según un grado específico.
Introducción
Incidencia mayor de insuficiencia orgánica múltiple.
Principal causa de muerte potencialmente prevenible entre pacientes traumatizados.
Pérdida volumen de sangre en 24 horas o de 0,5 de sangre en 3 horas.