jonka Isabela Mejia 5 vuotta sitten
1182
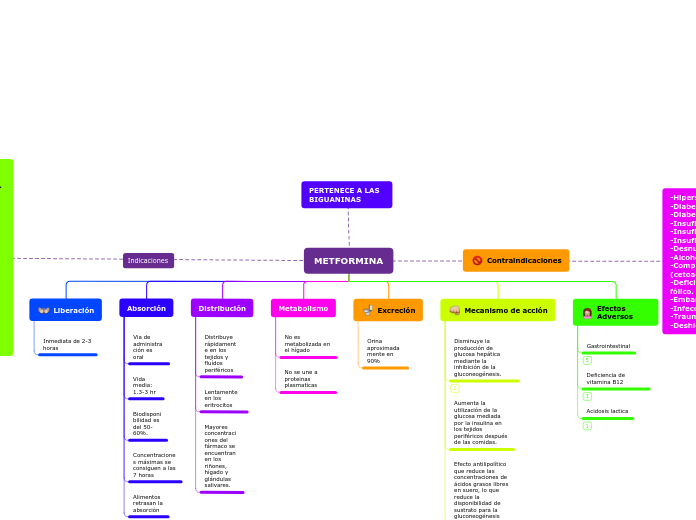
METFORMINA
La metformina es un fármaco utilizado principalmente en el tratamiento de la diabetes tipo 2. Su mecanismo de acción incluye la disminución de la producción de glucosa hepática mediante la inhibición de la gluconeogénesis y la inhibición de una isoforma mitocondrial específica de la glicerofosfato deshidrogenasa.