by DIANA KAREN ALARCON HERNANDEZ 3 years ago
258
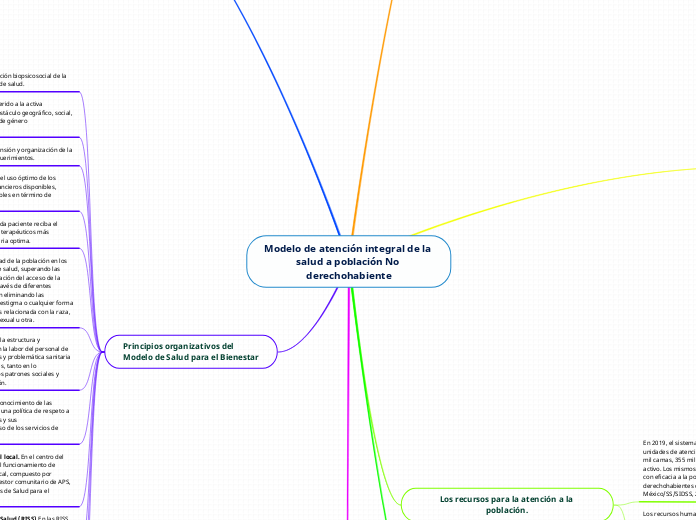
Modelo de atención integral de la salud a población No derechohabiente
La atención sanitaria en México enfrenta desafíos significativos debido a la insuficiencia de recursos humanos y materiales, así como al envejecimiento de la población. Estos factores revelan la necesidad urgente de ampliar y mejorar la capacidad de los servicios de salud para atender a la población de manera universal y gratuita.