por Luis Fernando Figueroa Orantes 3 anos atrás
405
Organigrama
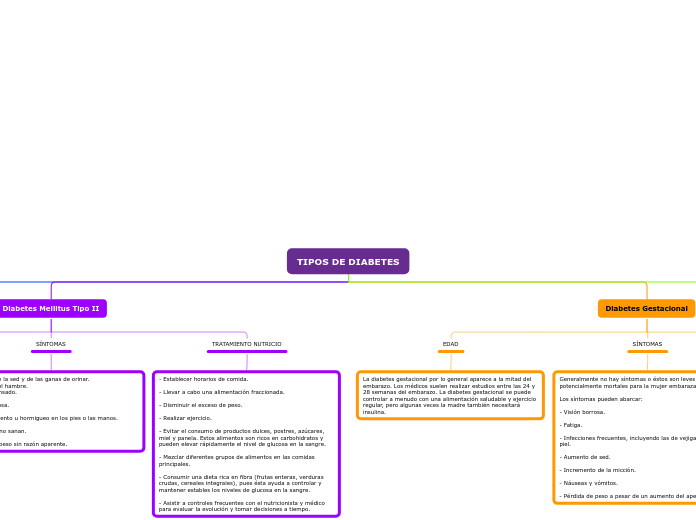
La diabetes tipo MODY, conocida como "Maturity Onset Diabetes of the Young," es una forma de diabetes con características similares a la diabetes tipo 2, que generalmente se manifiesta antes de los 30 años.